左束枝ブロック(LBBB)の病態生理を理解するには、房室接合部から遠位プルキンエ線維までの心伝導系の解剖と電気生理の知識が不可欠である。
発生学
心筋形成において、作動筋細胞および伝導系への分化は依然として議論の的である。 この複雑なテーマを説明できる仮説が、単独であるいは組み合わせて開発されてきた。 心臓ペースメーカーと伝導系の構成要素は、機能、形態、分子表現型に関して、一様ではない。 いくつかのモデルや理論が形成されてきた。 4リング説は、ペースメーカーと伝導系の構成要素に分化する心管内の4つの伝導系リングを記述している。 リクルートメントモデルは、一部の心筋細胞が早い段階で伝導系にコミットすると仮定している。 仕様モデルは、一次心筋細胞が伝導系か作業筋細胞のいずれかの遺伝子を発現することを仮定している。
解剖学
心臓の特殊な伝導系は、周囲の心筋よりも速く電気インパルスを伝導する細胞で構成されている。 伝導系は明確な解剖学的セグメントに分けることができ、各セグメントは房室接合部から始まりプルキンエ線維で終わる順番に説明される。
房室接合部は従来、遷移細胞帯、房室結節、房室束の貫通部(His bundle、common bundle)の3つの領域に分けられてきた。 従来、遅心路と速心路は平行であると考えられていた。 しかし、房室結節および房室リエントラント頻拍の高周波アブレーションのデータから、遅速路は冠状静脈洞の前上方により密接に関連していることが明らかになった。 さらに、速い経路は房室結節のやや上方および後方に位置することがデータから示されている。
次に房室結節であるが、これは冠状静脈洞のオスの前方上方、三尖弁の中隔葉の挿入部の真上に位置する。 この領域は、三尖弁輪、トダロ腱、冠状動脈洞口からなるコッホの三角形の頂点に位置している。 房室結節への血液供給は房室結節動脈から行われるが、この動脈は85~90%の人では右冠動脈の枝であり、10~15%の人では左回旋冠動脈の枝である
Kochの三角形の頂点で、コンパクトな房室結節は貫通束となる。 この束はTodaroの腱の付着部で中央の線維体を貫通し、膜性中隔と筋性中隔の間を通り、筋性心室中隔の頂部で分岐している。 His bundleは解剖学的に3つのセグメントに分けられる。 近位部(非貫通部)は房室結節の遠位にあり、中央線維体の近位に位置する。 中間部(貫通部)は中央線維体を貫通し、膜状中隔の後方を走行する。
右房支は、貫通房の直接の続きで、三尖弁の中隔リーフレットと膜状中隔の付着部の遠位で発生し、円錐の乳頭筋のすぐ下の右心室中隔に表面化する。 枝分かれはなく、中隔帯の後縁に沿って右心室尖端に向かって進み、モデレータバンドを通って前乳頭筋の基部に向かい、右心室自由壁に進む。
LBBは膜中隔のすぐ遠位の筋性心室中隔の頂部から発生する。 それは扇状に発生し、大動脈弁の非冠状尖の下で左心室中隔表面に沿って下方に下降する。 LBBは通常3つの主要な筋膜に分岐する。 前部筋膜は前外側乳頭筋の基部へ、後部筋膜は後内側乳頭筋の基部へ、そして60%の心臓では中央筋膜が中隔領域へ向かっている。 中心筋膜が存在しない場合、40%の心臓では、前筋膜、あるいは前筋膜と後筋膜からの放射によって中隔領域が供給される。
各束枝の末端では、プルキンエ線維が両心室の心内膜表面で交錯し、乳頭筋の先端に集中する傾向がある。
心臓伝導の電気生理学
心臓は正確に時間を決めた電気パルスで調整される2段階の機械的ポンプである。 ポンプが最適に機能するためには、心房、心室の順次脱分極により、心房収縮が心室の拡張期充満を完全に行うことができる(房室同期性)。 心室が満たされた後、心室心筋の急速な活性化により、大血管に最も効果的に血液を送り出すための同期した収縮が可能となる。
正常な心臓伝導
正常な心臓伝導では、心臓の電気的興奮は心房から心室へと順次進行し、表面心電図(ECG)上で示される(下の画像を参照)
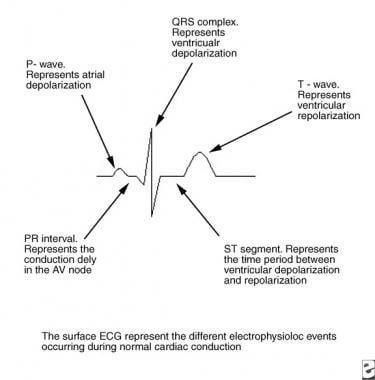 を描いている。 AV=房室、ECG=心電図。
を描いている。 AV=房室、ECG=心電図。 洞結節で発生した電気インパルスは心房を通過して(心電図上のP波によって)房室に到達します。 このとき、心室が活性化する前に心房の収縮が起こるように、伝導が遅くなる(PRセグメント)。 インパルスはコンパクトな房室結節を通過した後、His束(貫通束)から分枝束、遠位プルキンエ線維、そして最後に心室心筋細胞(狭QRS複合体)へと、心臓の中心部を通過して急速に伝導する
LBB の解剖は様々である。 LBBの起源は広いものもあれば狭いものもあり(<1mmから14mmの範囲)、His bundleと心室中隔の解剖学的関係に大きく影響される。 また、LBBの細分化も大きく変化する。 いくつかの研究では、LBBの前枝、後枝、中隔枝への三枝分割を示唆している。 臨床医や電気生理研究者にとって、LBBは二分枝(前腕と後腕の筋膜)という概念で十分である。 正常な心臓では、His束から到達した電気インパルスは両心室を平行かつ独立に活性化するが、心室中隔は左から右方向に活性化される。 両側の豊富なパーキンジネットワークが電気インパルスを心筋細胞へ伝える。
左脚ブロックの種類
完全型左脚ブロックは、主枝または前枝と後枝の両方で電気インパルスが遅延または遮断された場合に発生する。 右束枝の伝導は正常に進行し、右心室は正常に脱分極する。 完全なLBBBでは、右室からの伝導はまず間質中隔へ、次に左室の前部と後部へ、そして最後に左側自由壁へ伝導する。 左室脱分極の遅延は、左脚ブロックの心電図所見を説明するものである(下図参照)。
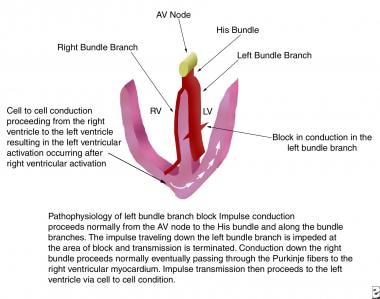 の病態を描いた画像です。 AV=房室、LV=左心室、RV=右心室。
の病態を描いた画像です。 AV=房室、LV=左心室、RV=右心室。 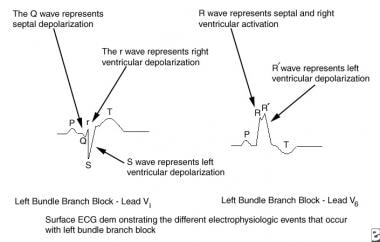 。 ECG=心電図。
。 ECG=心電図。 不完全型LBBBには2つの型があり、それぞれhemiblockと呼ばれる。 左前半ブロックでは、電気インパルスの伝達が主枝と後枝に沿って正常に進行するが、前枝では遮断されるか遅延する。 この閉塞により、左心室前部の活性化が遅延する。 LAHでは、左右の主束と左後束を通る正常な急速伝導のため、QRS複合の持続時間は正常か、わずかに延長する程度であることがある。 また、QRS複合体は前頭面において上方を向いている。 これは左軸偏位と呼ばれるが、上軸偏位という用語が最も正確にこの所見を表現している。 さらに、QRS軸は通常左向きであるため、左軸偏位という用語はほとんど意味をなさない。
左後半ブロックでは、電気インパルスの伝達は主LBBと前筋膜に沿って正常に進行するが、後筋膜で遮断される。 この閉塞により、左心室後部の活性化が遅れる。 QRS複合体は再び正常かわずかに延長し、前頭面において右向きの軸を刻む。 左後半球は小児ではほとんど観察されず、先天性心疾患や右室肥大のある小児では右軸偏位を伴うことが多いため、診断が困難である
。