 av Jenna Tarasoff
av Jenna Tarasoff
Peer Reviewed
En 65-årig afrikansk kvinna presenterar sig med två månaders feber och en viktnedgång på 25 pund tillsammans med en månads illamående och uppstötningar, åtföljda av smärta i vänster sida av buken. Undersökningen är signifikant för axillär lymfadenopati, abdominell distension, splenomegali och palpabel purpura på armar, ben och rygg. Laboratorierna visar leukocytos, lymfopeni, mikrocytisk anemi, förhöjt ferritin och positiv PCR av hepatit C-virus. CT av buken visar flera förstorade knutor och en förstorad mjälte (splenomegali).
När jag förbereder mig för att presentera min diagnos av hepatit C-associerat lymfom vid den kliniska patologikonferensen fokuserar jag på ett av de viktigaste fynden – splenomegali – som observerats vid undersökning och datortomografi. Jag undrar om misstanke om splenomegali spelade en roll i beslutet att undersöka mjälten och vilken teknik som användes. Med andra ord, vad är rekommendationen för när och hur vi bör undersöka för splenomegali?
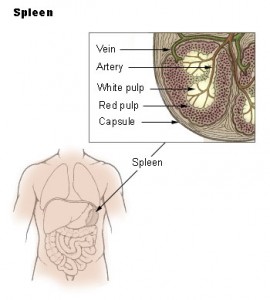
Miltens roll
Hippokrates och Galen hänvisade till mjälten som förvaringsplats för den mest skadliga kroppsliga substansen – ”svart galla” – ett överskott av denna orsakade melankoli . Därför trodde man att mjälten förhindrade depression genom att avskilja svart galla från resten av kroppen.
Under många år betraktades mjälten som ett onödigt organ, i likhet med blindtarmen. Det var inte förrän under de senaste 50 åren som mjältens roll i immunförsvaret mot infektioner och de potentiellt dödliga konsekvenserna av dess avlägsnande blev alltmer erkända .
Den normala mjälten är ungefär lika stor som en knytnäve. Splenomegali orsakas oftast av leversjukdom (cirros), malignitet (leukemi och lymfom) och infektionssjukdomar (HIV, mononukleos och malaria) . Läkare kan behöva undersöka mjälten i situationer som sträcker sig från en patient med B-symtom och lymfadenopati misstänkt för malignitet till en patient med splenomegali sekundärt till infektiös mononukleos som är ivrig att återgå till idrotten.
Hur man undersöker för splenomegali
Splenomegali kan undersökas med två primära tekniker: palpation och percussion. Det finns tre välstuderade palpationsmanövrer:
-Supin tvåhandspalpation
-Högre laterala decubitus enhandspalpation
-Den supina krokmanövern av Middleton .
En normalstor mjälte ligger nästan alltid helt inom bröstkorgen och kan därför inte palperas, men vid förstoring förskjuter den magsäcken och sjunker ner under bröstkorgen . Splenomegali antyds således genom palpation av den nedåtgående mjälten vid inspiration med någon palpationsmanöver, med en sensitivitet på 18-78 %, specificitet på 89-99 %, positiv sannolikhetskvot (+LR) på 8,5 och negativ sannolikhetskvot (-LR) på 0,5 . Palpation kan ge falskt positiva resultat i närvaro av en förstoring av den vänstra leverloben och intraabdominella tumörer . Dessutom är falskt negativa resultat möjliga med tanke på att mjälten i allmänhet måste öka i storlek med minst 40 % innan den blir palpabel .
Tre percussionsmekanismer har validerats mot avbildning:
-Supinperkussion av Traubes utrymme (definierat av det sjätte revbenet i överkant och mitten av axillarlinjen i sidled),
-Castell’s metod i ryggläge (percussion i det lägsta interkostalrummet på vänster axillarlinje)
-Nixon’s metod i höger lateral decubitusposition (percussion från mitten av costalgränsen vinkelrätt mot vänster midtaxillarlinje) .
Splenomegali antyds genom att man får en matthet vid percussion av Traube’s space (sensitivitet 11-76%, specificitet 63-95%, +LR = 2,1, -LR = 0.8), Castells punkt (känslighet 25-85 %, specificitet 32-94 %, +LR = 1,7, -LR = 0,7) och Nixons metod om den är större än 8 cm (känslighet 25-66 %, specificitet 68-95 %, +LR = 2,0, -LR = 0,7) . Perkussion kan ge både falska positiva och negativa resultat. Perkussion av Traubes utrymme kan till exempel vara falskt positiv hos patienter som undersöks för tidigt efter en måltid eller med pleurautgjutningar , och kan vara falskt negativ hos överviktiga patienter .
Positiv perkussion är mindre övertygande än palpation (+LR = 1,7 till 2,1 för perkussion jämfört med 8,5 för palpation) . En mer omfattande utvärdering har ägnats åt Traube’s space percussion och supine one-handed palpation, så det finns ett större förtroende för dessa manövrer . Att kombinera percussion och palpation av Traubes utrymme ger en sensitivitet och specificitet på 46 % respektive 97 % .
När man ska undersöka för splenomegali
Det rekommenderas att om misstanken om splenomegali är tillräckligt hög (dvs. att sannolikheten för pretest är större än 10 %), bör undersökningen inledas med Traubes utrymme-perkussion . Om percussionen inte är matt är det inte nödvändigt att palpera, eftersom resultaten inte effektivt kommer att utesluta splenomegali . Om möjligheten att sakna splenomegali fortfarande är ett bekymmer efter negativ percussion är bilddiagnostik indicerad . Om percussionen är tråkig bör den följas av en handpalpation i liggande ställning . Om endast en teknik används kan palpation vara bättre än perkussion, särskilt hos magra patienter . Om båda testerna utförs och är positiva diagnostiseras splenomegali. Om palpation efter perkussion är negativ krävs bilddiagnostik för att säkert utesluta splenomegali. Om den initiala misstanken om splenomegali däremot är låg kan rutinundersökning inte definitivt utesluta splenomegali .
Sammanfattning av splenomegali vid undersökning
Undersökningen av splenomegali är mer specifik än känslig och används därför bäst när diagnosen ska uteslutas, förutsatt att den kliniska misstanken om splenomegali är tillräckligt hög. Positiv palpation är mer användbar än perkussion. Om man finner en palpabel mjälte ökar sannolikheten för splenomegali kraftigt, vilket ökar ytterligare om man kombinerar olika tekniker. Splenomegali som upptäcks vid undersökning ger information om att mjälten är överbelastad och, oavsett om den är full av svart galla eller lymfomceller, ger den en antydan om en möjlig underliggande sjukdom, vilket hjälper till att generera och begränsa differentialdiagnosen.
Jenna Tarasoff är tredje årets läkarstudent (3-årigt program) vid NYU Langone Medical Center
Reviewed by Dr. Michael Tanner, Executive Editor, Clinical Correlations
Image courtesy of Wikimedia Commons
- Black DW, Grant JE. DSM-5 Guidebook: The Essential Companion to the Diagnostic and Statistical Manual of Mental Disorders. Washington, DC: American Psychiatric Publishing; 2014.
- Aygencel G, Dizbay M, Turkoglu MA, Tunccan OG. Fall av OPSI-syndrom som fortfarande är kandidat för medicinsk intensivvårdsavdelning. Braz J Infect Dis. 2008;12(6):549-551. http://www.ncbi.nlm.nih.gov/pubmed/19287851
- McGee SR. Evidensbaserad fysisk diagnostik. 3rd ed. Philadelphia, Pa: Elsevier Saunders; 2012: 428-440.
- Grover SA, Barkun AN, Sackett DL. Har den här patienten splenomegali? JAMA. 1993;270(18):2218-2221. http://jama.jamanetwork.com/article.aspx?articleid=409174
- Sullivan S, Williams R. Reliability of clinical techniques for detecting splenic enlargement. BMJ. 1976;2(6043):1043-1044. https://www.researchgate.net/publication/22163728_Reliability_of_clinical_techniques_for_detecting_splenic_enlargement
- Blackburn C. On the clinical detection of enlargement of the spleen. Australas Ann Med. 1953;2(1):78-80.
- Barkun AN, Camus M, Meagher T, et al. Splenic enlargement and Traube’s space: how useful is percussion? Am J Med. 1989;87(5):562-566. http://www.ncbi.nlm.nih.gov/pubmed/2683766
- Verghese A, Krish G, Karnad A. Ludwig Traube: mannen och hans utrymme. Arch Intern Med. 1992;152(4):701-703.
- Barkun AN, Camus M, Green L, et al. Bedside assessment of splenic enlargement. Am J Med. 1991;91(5):512-518.
Dela: Twitter | Facebook | Email