 Di Jenna Tarasoff
Di Jenna Tarasoff
Peer Reviewed
Una donna africana di 65 anni si presenta con due mesi di febbre e perdita di peso di 25 libbre insieme a un mese di nausea e ritenzione, accompagnati da dolore addominale sinistro. L’esame è significativo per linfoadenopatia ascellare, distensione addominale, splenomegalia e porpora palpabile su braccia, gambe e schiena. Gli esami sono significativi per leucocitosi, linfopenia, anemia microcitica, ferritina aumentata e PCR positiva del virus dell’epatite C. La TAC addominale mostra linfonodi multipli ingranditi e milza ingrossata (splenomegalia).
Mentre mi preparo a presentare la mia diagnosi di linfoma associato all’epatite C alla conferenza di patologia clinica, mi concentro su uno dei risultati chiave – la splenomegalia – osservata all’esame e alla TAC. Mi chiedo se il sospetto di splenomegalia abbia avuto un ruolo nella decisione di esaminare la milza e quale tecnica sia stata utilizzata. In altre parole, qual è la raccomandazione per quando e come dovremmo esaminare la splenomegalia?
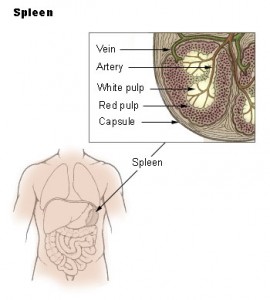
Il ruolo della milza
Hippocrate e Galeno si riferivano alla milza come il deposito della sostanza corporea più nociva – la “bile nera” – il cui eccesso causava la malinconia. Quindi, si pensava che la milza prevenisse la depressione sequestrando la bile nera dal resto del corpo.
Per molti anni, la milza è stata considerata un organo inutile, simile all’appendice. È stato solo negli ultimi 50 anni che il ruolo della milza nella risposta immunitaria alle infezioni e le conseguenze potenzialmente fatali della sua rimozione sono state sempre più riconosciute.
La milza normale ha le dimensioni di un pugno. La splenomegalia è più comunemente causata da malattie epatiche (cirrosi), malignità (leucemia e linfoma) e malattie infettive (HIV, mononucleosi e malaria). I medici possono avere bisogno di esaminare la milza in situazioni che vanno da un paziente con sintomi B e linfoadenopatia sospetta per malignità a un paziente con splenomegalia secondaria a mononucleosi infettiva desideroso di tornare allo sport.
Come esaminare la splenomegalia
La splenomegalia può essere esaminata con due tecniche principali: palpazione e percussione. Ci sono tre manovre di palpazione ben studiate:
-Palpazione supina a due mani
-Palpazione con una mano in decubito laterale destro
-La manovra di aggancio supina di Middleton.
Una milza di dimensioni normali si trova quasi sempre interamente all’interno della gabbia toracica e quindi non può essere palpata, ma con l’allargamento sposta lo stomaco e scende sotto la gabbia toracica. Così, la splenomegalia è suggerita dalla palpazione della milza discendente in inspirazione utilizzando qualsiasi manovra di palpazione, con una sensibilità del 18-78%, specificità del 89-99%, rapporto di probabilità positivo (+LR) di 8,5, e rapporto di probabilità negativo (-LR) di 0,5 . La palpazione può dare falsi positivi in presenza di allargamento del lobo epatico sinistro e tumori intra-addominali. Inoltre, falsi negativi sono possibili, dato che la milza generalmente deve essere aumentata di dimensioni di almeno il 40% prima di diventare palpabile.
Tre manovre di percussione sono state convalidate rispetto all’imaging:
-La percussione dello spazio di Traube (definito dalla sesta costa superiormente, la linea medio-ascellare lateralmente, e il margine costale sinistro inferiormente)
-Metodo Castell in posizione supina (percussione nello spazio intercostale più basso sulla linea ascellare sinistra)
-Metodo Nixon in posizione di decubito laterale destro (percussione dal punto medio del margine costale perpendicolarmente alla linea ascellare media sinistra) .
La plenomegalia è suggerita dall’ottusità alla percussione dello spazio di Traube (sensibilità dell’11-76%, specificità del 63-95%, +LR = 2,1, -LR = 0.8), dello spot di Castell (sensibilità del 25-85%, specificità del 32-94%, +LR = 1.7, -LR = 0.7), e del metodo di Nixon se superiore a 8 cm (sensibilità del 25-66%, specificità del 68-95%, +LR = 2.0, -LR = 0.7). La percussione può produrre sia falsi positivi che negativi. Per esempio, la percussione dello spazio di Traube può essere falsamente positiva in pazienti esaminati troppo presto dopo un pasto o con versamenti pleurici, e può essere falsamente negativa in pazienti obesi.
La percussione positiva è meno convincente della palpazione (+LR = 1,7 a 2,1 per la percussione contro 8,5 per la palpazione). Una valutazione più ampia è stata dedicata alla percussione dello spazio di Traube e alla palpazione supina a una mano, quindi c’è una maggiore fiducia in queste manovre. La combinazione di percussione e palpazione dello spazio di Traube produce una sensibilità e specificità del 46% e 97%, rispettivamente.
Quando esaminare la splenomegalia
Si raccomanda che se il sospetto di splenomegalia è sufficientemente alto (cioè, la probabilità pretest è maggiore del 10%), l’esame dovrebbe iniziare con la percussione dello spazio di Traube. Se la percussione non è sordo, non c’è bisogno di palpare, come i risultati non sarà effettivamente escludere in o splenomegalia. Se la possibilità di splenomegalia mancante rimane una preoccupazione dopo la percussione negativa, l’imaging è indicato. Se la percussione è opaca, dovrebbe essere seguita dalla palpazione supina con una mano. Se viene eseguita solo una tecnica, la palpazione può essere superiore alla percussione, in particolare nei pazienti magri. Se entrambi i test vengono eseguiti e sono positivi, la splenomegalia viene diagnosticata. Se la palpazione dopo la percussione è negativa, l’imaging è necessario per escludere con sicurezza la splenomegalia. Al contrario, se il sospetto iniziale di splenomegalia è basso, l’esame di routine non può escludere definitivamente la splenomegalia.
Sintesi della splenomegalia all’esame
L’esame della splenomegalia è più specifico che sensibile e quindi è meglio usato quando si fa la diagnosi, a condizione che il sospetto clinico di splenomegalia sia sufficientemente alto. La palpazione positiva è più utile della percussione. Il riscontro di una milza palpabile aumenta notevolmente la probabilità di splenomegalia, che viene ulteriormente aumentata dalla combinazione delle tecniche. La splenomegalia rilevata all’esame fornisce l’informazione che la milza è congestionata e, se piena di bile nera o di cellule di linfoma, accenna a una possibile malattia sottostante, che aiuta a generare e restringere la diagnosi differenziale.
Jenna Tarasoff è uno studente di medicina del terzo anno (programma triennale) presso il NYU Langone Medical Center
Relaborato dal Dr. Michael Tanner, Executive Editor, Clinical Correlations
Immagine per gentile concessione di Wikimedia Commons
- Black DW, Grant JE. DSM-5 Guidebook: The Essential Companion to the Diagnostic and Statistical Manual of Mental Disorders. Washington, DC: American Psychiatric Publishing; 2014.
- Aygencel G, Dizbay M, Turkoglu MA, Tunccan OG. Casi di sindrome OPSI ancora candidati per la terapia intensiva medica. Braz J Infect Dis. 2008;12(6):549-551. http://www.ncbi.nlm.nih.gov/pubmed/19287851
- McGee SR. Evidence-Based Physical Diagnosis. 3a ed. Philadelphia, Pa: Elsevier Saunders; 2012: 428-440.
- Grover SA, Barkun AN, Sackett DL. Questo paziente ha splenomegalia? JAMA. 1993;270(18):2218-2221. http://jama.jamanetwork.com/article.aspx?articleid=409174
- Sullivan S, Williams R. Affidabilità delle tecniche cliniche per rilevare l’allargamento splenico. BMJ. 1976;2(6043):1043-1044. https://www.researchgate.net/publication/22163728_Reliability_of_clinical_techniques_for_detecting_splenic_enlargement
- Blackburn C. Sulla rilevazione clinica dell’ingrandimento della milza. Australas Ann Med. 1953;2(1):78-80.
- Barkun AN, Camus M, Meagher T, et al. Splenic enlargement and Traube’s space: how useful is percussion? Am J Med. 1989;87(5):562-566. http://www.ncbi.nlm.nih.gov/pubmed/2683766
- Verghese A, Krish G, Karnad A. Ludwig Traube: l’uomo e il suo spazio. Arch Intern Med. 1992;152(4):701-703.
- Barkun AN, Camus M, Green L, et al. The bedside assessment of splenic enlargement. Am J Med. 1991;91(5):512-518.
Condividi: Twitter | Facebook | Email