ORIGINAL
Sindromul Gorlin-Goltz: managementul carcinomului bazocelular facial
Sindromul Gorlin-Goltz: managementul carcinomului bazocelular facial
Rocío Gilabert Rodrígueza, Pedro Infante Cossíob, Pablo Redondo Parejob, Eusebio Torres Carranzab, Alberto García-Perla Garcíab și Domingo Sicilia Castroa
aServiciul de Chirurgie Plastică și Reconstructivă, Hospital Universitario Virgen del Rocío, Sevilla, Spania
bServiciul de Chirurgie orală și maxilo-facială, Hospital Universitario Virgen del Rocío, Sevilla, Spania
Adresă pentru corespondență
SUMAR
Introducere/Obiectiv: Sindromul Gorlin-Goltz (GGS) este o afecțiune ereditară autosomal dominantă care predispune în primul rând la proliferarea tumorilor, cum ar fi carcinoamele bazocelulare și keratocistele maxilare. Este cauzată de mutația genei Patched localizată pe cromozomul 9. Carcinoamele bazocelulare care apar la pacienții cu GGS sunt de obicei multiple, cu aspect clinic polimorf, fără predilecție de sex, uneori depistate la începutul vieții și care afectează chiar și zonele neexpuse la lumina soarelui. Comportamentul lor clinic este variabil, deși uneori pot fi foarte agresivi, în special pe față. Pentru a studia comportamentul carcinoamelor bazocelulare la pacienții cu GCS, a fost efectuat un studiu al pacienților tratați în spitalul nostru între 2001 și 2011 care au îndeplinit criteriile pentru această boală.
Material și metode: Au fost incluși 11 pacienți cu un diagnostic clinic și/sau genetic de GGG. Am studiat distribuția în funcție de vârstă și sex, manifestările clinice, caracteristicile histologice, tehnica chirurgicală utilizată, prezența recidivei și evoluția pacienților.
Rezultate: 36% dintre pacienți au avut carcinom bazocelular pe față. Numărul de tumori per pacient a variat de la 9 la 21. Excizia chirurgicală a fost tratamentul preferat, deși toți pacienții au dezvoltat noi leziuni și recidive care au necesitat mai multe proceduri. Studiul histologic a evidențiat contactul sau apropierea tumorii de marginile chirurgicale în 28% din leziuni.
Concluzii: Nu există suficiente dovezi în literatura de specialitate pentru a determina tratamentul de elecție dintre diferitele metode disponibile pentru gestionarea carcinomului bazocelular în SGG. Este necesară o abordare preventivă prin evitarea expunerii la soare.
Cuvinte cheie: Sindromul Gorlin-Goltz. Sindromul carcinomului bazocelular nevoid. Carcinom bazocelular. Queratoquiste maxilar.
ABSTRACT
Introducere/obiectiv: Sindromul Gorlin Goltz (GGS) este o afecțiune ereditară autozomal dominantă care predispune în principal la proliferarea tumorilor, cum ar fi carcinoamele bazocelulare și keratocitele maxilare. GGS este cauzat de mutația genei Patched de pe cromozomul 9. Carcinoamele bazocelulare la pacienții cu GGS se prezintă, de obicei, sub forma unor tumori multiple, cu caracteristici clinice polimorfe, cu predilecție fără predilecție de gen, care apar uneori în stadii timpurii ale vieții și care afectează chiar și zone neexpuse la lumina soarelui. Comportamentul clinic poate varia, iar uneori poate fi foarte agresiv, în special la nivelul feței. Pentru a studia comportamentul carcinoamelor bazocelulare la pacienții cu GGS, a fost realizat un studiu pe pacienții care au îndeplinit criteriile de boală și au fost tratați în spitalul nostru în perioada 2001-2011.
Material și metode: Studiul a inclus 11 pacienți cu diagnostic clinic și/sau genetic de GGS. Pacienții au fost studiați în funcție de sex și vârstă, aspecte clinice, caracteristici histologice, tratamentul chirurgical oferit, prezența recidivei și urmărirea.
Rezultate: Carcinoamele bazocelulare au fost observate la nivelul feței la 36% dintre pacienți. Numărul de tumori per pacient a variat între 9 și 21. Tratamentul preferat a fost excizia chirurgicală, deși toți pacienții au dezvoltat noi leziuni și recidive care au necesitat mai multe proceduri. Studiul histologic a evidențiat un contact sau o apropiere a tumorii de marginile chirurgicale în 28% dintre leziuni.
Concluzii: Nu există suficiente dovezi în literatura de specialitate pentru a determina tratamentul de elecție dintre diferitele metode disponibile pentru managementul carcinomului bazocelular în GGS. Este necesară o abordare preventivă prin evitarea expunerii la lumina solară.
Cuvinte cheie: Sindromul Gorlin-Goltz. Sindromul carcinomului bazocelular nevoidal. Carcinom cu celule bazale. Keratocistul maxilar.
Introducere
Sindromul Gorlin-Goltz (GGS) a fost descris în 1960 de către autorii săi omonimi, Gorlin și Goltz1. Aceștia au descris inițial triada care caracterizează sindromul: carcinoame multiple cu celule bazale, keratociste maxilare și coaste bifide. Cunoscut și sub numele de sindromul nevoid-bazal sau sindromul carcinomului bazocelular nevoid, printre altele, este cunoscut în prezent ca fiind o boală genetică cu moștenire autosomal dominantă, penetranță incompletă și fenotip variabil2,3. Este cauzată de o mutație a genei Patched (PTCH), o genă supresoare de tumori situată pe cromozomul 9 (9q22, 3-q31). Prevalența sa estimată variază de la 1:57.000 la 1:164.000, în funcție de țară, cu o prevalență medie general acceptată de aproximativ 1:60.0004.
GGS este o boală caracterizată clinic de o predispoziție la dezvoltarea de neoplasme multiple, precum și de apariția unor anomalii de dezvoltare. Debutul clinic are loc în copilărie sau adolescență și este însoțit de asocierea unui număr de manifestări, cea mai frecventă fiind prezența a numeroase carcinoame bazocelulare și a keratocitelor odontogene maxilare. Alte manifestări includ hiperkeratoza palmoplantar, anomalii ale scheletului, calcificări intracraniene ectopice și dismorfia facială (macrocefalie, buze și palate despicate și anomalii oculare severe)5. Deficitul intelectual este prezent în aproximativ 5% din cazuri. Pot fi prezente, de asemenea, probleme oculare, genito-urinare și cardiovasculare6 . Meduloblastoamele maligne se dezvoltă la 5-10% dintre pacienții cu GGS și pot fi o cauză potențială de deces precoce. Diagnosticul este stabilit atunci când sunt îndeplinite 2 criterii clinice majore sau 1 major și 2 minore5 (tabelul 1). Testul de diagnostic definitiv este de a demonstra o mutație în gena PTCH.

Tumorile apar în SGG ca urmare a alterării pro-oncogenelor sau a genelor supresoare de tumori. Acestea din urmă exercită o funcție supresoare asupra pro-oncogenelor. În cazul carcinomului bazocelular, nu este clar care pro-oncogenă este implicată. Calea RAS este alterată, dar nu în toate cazurile. În ceea ce privește genele supresoare de tumori, se pare că p53 joacă un rol secundar în dezvoltarea acestei tumori. Predispoziția acestor pacienți la carcinoame cutanate pare să se datoreze faptului că celulele afectate de mutație sunt mai sensibile la lumina solară din cauza mecanismelor de reparare a ADN-ului alterate. Carcinoamele bazocelulare afectează orice zonă a anatomiei pielii, dar apar mai ales în zonele expuse la radiații ultraviolete, în special fața, spatele și pieptul. Există anumite diferențe între carcinoamele bazocelulare care apar în populația generală și la pacienții cu SGB. În cazul celor din urmă, acestea sunt mai des numeroase, au un aspect polimorf, nu au predilecție de gen și pot afecta chiar și zonele neexpuse la lumina soarelui. De obicei, se prezintă clinic în forme multiple6 , în număr de la câteva până la sute, apărând precoce în viață (chiar la naștere); comportamentul lor clinic este variabil, deși uneori pot fi foarte agresive încă de la început, în special la nivel facial.
Majoritatea dovezilor clinice disponibile cu privire la managementul carcinomului bazocelular în STG provine din studii efectuate la pacienți care nu sunt afectați de sindrom. Datorită experienței extinse cu aceste tumori în populația generală, majoritatea autorilor aplică aceleași măsuri terapeutice la pacienții cu SGB.
Scopul acestui studiu a fost de a analiza managementul carcinomului bazocelular facial la pacienții cu SGB pentru a evalua comportamentul clinic și criteriile de diagnostic și terapeutice pe baza unui studiu clinic al pacienților tratați cu SGB în ultimii 10 ani la Spitalul Universitar Virgen del Rocío din Sevilla (Spania).
Materiale și metode
Înregistrările clinice ale pacienților diagnosticați cu STG între 2001 și 2011, consultați în departamentele de Chirurgie Orală și Maxilo-Facială și Chirurgie Plastică și Reconstructivă, au fost studiate într-o manieră observațională și retrospectivă. Au fost incluși 11 pacienți cu un diagnostic clinic și/sau genetic de GGS, excluzându-i pe cei cu istoric clinic incomplet, deși aveau diagnosticul. Au fost analizate datele epidemiologice (vârsta și sexul) și datele medico-chirurgicale (numărul și localizarea leziunilor, diagnosticul histopatologic, tehnica chirurgicală utilizată, prezența recidivei și evoluția). Urmărirea clinică s-a făcut prin controale periodice cu o medie de 4,5 ani.
Rezultate
Vârsta medie a pacienților a fost de 27 de ani, majoritatea fiind bărbați (73%). În 45% din cazuri, vârsta la care s-a pus diagnosticul a fost mai mică de 20 de ani. Diagnosticul clinic a fost pus la 9 pacienți (2 criterii majore sau 1 criteriu major și 2 criterii minore), în timp ce 2 pacienți au avut un diagnostic genetic. Trei pacienți au avut antecedente familiale (tabelul 2).

În ceea ce privește caracteristicile clinice (tabelul 3), keratocistul maxilar a fost cel mai frecvent semn clinic, apărând la 91% din eșantion (10 pacienți). Aceasta a fost urmată de alterări scheletice (63%) și fasciită caracteristică (54%). Patru dintre cei 11 pacienți (36%) au dezvoltat carcinoame bazocelulare (tabelul 4). Numărul de leziuni per pacient a variat de la 9 la 21, numărul exact de leziuni nefiind înregistrat la un pacient. Toate au fost localizate în principal în regiunea facială (fig. 1 și 2), urmată de gât și spate. Excizia chirurgicală a leziunilor a fost efectuată în toate cazurile (fig. 3). Patologia a evidențiat o histologie nodulară în majoritatea cazurilor și o proporție mare de margini chirurgicale au fost implicate (28% dintre leziuni au avut contact sau proximitate a tumorii cu marginea). În toate cazurile au fost efectuate mai multe intervenții chirurgicale.
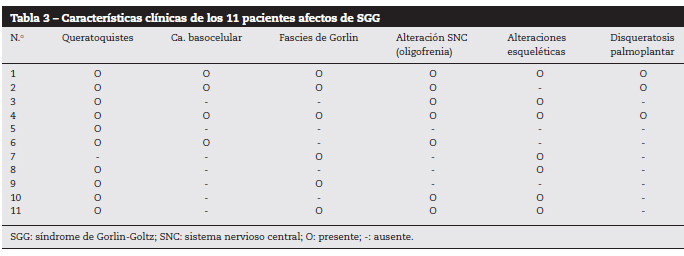

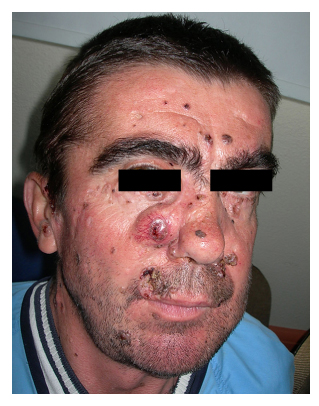
Figura 1. Pacientul cu numărul 6.
Carcinoame bazocelulare faciale multiple.
Figura 2. Figura 2. Pacientul numărul 2 care prezintă
carcinom bazocelular pe obraz.

Figura 3. Pacientul numărul 1.
A: Imagine preoperatorie a multiplelor carcinoame bazocelulare pe față și gât.
B: Detaliu postoperator imediat după excizie.
Pacientul numărul 4 a dezvoltat multiple carcinoame bazocelulare recurente pe treimea inferioară a feței care au necesitat o excizie agresivă incluzând mandibulectomie și reconstrucție imediată cu 2 lambouri libere secvențiale (osteoseptocutanat de fibulă și fasciocutanat antebrahial) (fig. 4). Pacientul numărul 6 a prezentat un carcinom epidermoid localizat pe corpul mandibular în asociere cu un keratocist și a decedat în urma acestuia.

Figura 4. A: Carcinoame bazocelulare recurente în treimea inferioară a feței.
B: Reconstrucție 3D-CT care arată implicarea osoasă și perineurală.
C: Excizie agresivă cu mandibulectomie.
D: Reconstrucție complexă cu 2 lambouri libere secvențiale
(osteoseptocutanat fibulă și fasciocutanat antebrahial cu tendon palmaris minor).
E: Radiografie panoramică postoperatorie.
F: Imagine postoperatorie a pacientului.
Discuție
Ca punct de plecare, a fost realizată o trecere în revistă a literaturii de specialitate pentru a evalua informațiile științifice publicate despre SGG în ultimii 10 ani, ceea ce a relevat un interes crescând pentru acest subiect, în principal în reviste din domeniile dermatologiei, chirurgiei orale și maxilo-faciale, stomatologiei și geneticii. Cel mai mare număr de articole sunt grupate în reviste de dermatologie, probabil pentru că carcinoamele bazocelulare sunt una dintre cele mai frecvente și mai recurente leziuni și au o localizare (în special pe pielea feței) care le face mai vizibile și mai ușor de diagnosticat. Următorul grup de reviste, în ordinea frecvenței, sunt cele din domeniul chirurgiei orale și maxilo-faciale, al stomatologiei și al geneticii. Keratocistele maxilare sunt cele mai frecvente leziuni în acest sindrom și sunt adesea simptomul călăuzitor care orientează diagnosticul.
În seria noastră, așa cum a fost raportat pe larg în literatura de specialitate, keratocistul maxilar a fost cel mai frecvent semn clinic prezent la 10 pacienți. Doar un singur pacient nu a avut keratocite maxilare, deși vârsta tânără a acestui pacient poate explica lipsa de timp pentru dezvoltarea lor (pacientul numărul 7). A existat o predominanță clară a implicării bărbaților, deși în literatura de specialitate nu este descrisă nicio predilecție de gen, astfel încât nu se pot trage concluzii din acest fapt, având în vedere dimensiunea redusă a eșantionului. Există 4 cazuri tipice de SGG cu expresie fenotipică ridicată (pacienți cu numerele 1, 2, 4 și 6) în care putem observa că sunt prezente cele mai predominante manifestări clinice (keratocite maxilare și carcinoame bazocelulare). Deși un părinte afectat este presupus în majoritatea cazurilor, acest lucru nu este cazul în seria noastră, în care doar 3 pacienți (27 față de 70-80% raportate în literatura de specialitate) au cel puțin un membru de familie afectat cunoscut de noi (tabelul 2). Patru dintre cei 11 pacienți cu SGG au dezvoltat carcinom bazocelular. Aceasta reprezintă o implicare de 36%, un procent scăzut în comparație cu frecvența de 90% considerată în mod clasic pentru această boală. Este important de remarcat vârsta tânără a unora dintre pacienți. Deși aceste leziuni au fost descrise în acest sindrom încă de la naștere, aceasta nu este norma și sunt necesari mai mulți ani de expunere la factorii de risc (radiații ultraviolete) pentru exprimarea clinică. Cu toate acestea, vârsta medie a pacienților cu carcinom bazocelular din această serie a fost de 39 de ani (19 ani cel mai tânăr).
Carcinomul bazocelular este considerat una dintre cele mai frecvente tumori cutanate maligne, în special la caucazieni în regiunile geografice apropiate de ecuator, unde este asociat cu expunerea la radiații ultraviolete la persoanele cu pielea albă.7 În populația generală, această boală apare între a șasea și a șaptea decadă a vieții, iar incidența sa a crescut considerabil în ultimii ani. În populația generală, această boală apare între a șasea și a șaptea decadă a vieții, iar incidența ei a crescut considerabil în ultimii ani. Expunerea cronică la lumina soarelui este principala cauză a carcinomului bazocelular și, prin urmare, leziunile apar, în general, pe părțile expuse ale corpului: față, urechi, gât, scalp, umeri și spate. Factorii etiologici cunoscuți includ expunerea la razele ultraviolete (atât pe termen scurt, cât și pe termen lung), anumiți agenți chimici cancerigeni (arsenic și hidrocarburi), radiații ionizante și iritații cronice, printre altele. Există mai multe forme sindromice, inclusiv xeroderma pigmentosum și sindromul nevoid bazocelular (BNS), printre altele8.
Managementul carcinomului bazocelular în BNS este slab studiat și se referă în principal la tratamentul conservator. Pauwels și colab. au prezentat terapia fotodinamică ca o opțiune pentru tratamentul carcinomului bazocelular la pacienții cu SGG, cu rezultate favorabile în comparație cu chirurgia9. Micali et al. au analizat rolul imiquimodului topic pentru tratamentul carcinomului bazocelular la pacienții cu SGG și au evidențiat această modalitate terapeutică ca fiind o opțiune eficientă datorită cooperării ridicate a pacienților care o preferă în locul exciziilor chirurgicale multiple10. În studiile privind managementul carcinomului bazocelular în populația generală, tratamentul chirurgical (excizia simplă cu urmărirea clinică a leziunilor cu afectare marginală) se detașează de celelalte opțiuni terapeutice11-13. Deși comportamentul carcinomului bazocelular în populația generală este diferit de cel al STG, până când alte studii specifice vor fi disponibile, pare mai mult decât rezonabil să aplicăm experiența vastă pe care o avem la acești pacienți.
Tratamentul carcinoamelor bazocelulare implică îndepărtarea completă a leziunii, care poate fi realizată prin mai multe metode. Excizia chirurgicală este cea mai frecvent utilizată procedură și se pare că există un consens că aceasta este cea mai bună opțiune, având în vedere rata ridicată de vindecare, în special în cazul leziunilor de dimensiuni mici și medii. Alte opțiuni (crioterapie, electrodecație și chiuretaj, radioterapie, chimioterapie topică etc.) sunt utilizate la pacienții la care intervenția chirurgicală este contraindicată14 , fie din cauza caracteristicilor tumorii (număr sau dimensiuni), fie din cauza unor factori generali ai pacientului (vârstă, risc anestezic etc.). Deoarece aceste tumori pot deveni foarte agresive, cu infiltrație perineurală și multifocalitate, și mai ales în cazurile de recidivă, ele pot necesita uneori rezecții extinse care lasă defecte ce necesită reconstrucții complexe, așa cum s-a întâmplat la pacientul 4, la care s-a efectuat o reconstrucție mandibulară cu un lambou microvascularizat de fibulă și radius.
Îndepărtarea chirurgicală a carcinomului bazocelular are o rată de vindecare de peste 90%. Marginile chirurgicale sunt bine definite, iar vindecarea este luată în considerare dacă marginile sunt clare. Ca și în cazul altor forme de tratament, mărimea, localizarea și subtipul histologic contribuie la prognosticul general. Nu există o recomandare uniformă cu privire la limita marjelor chirurgicale. Majoritatea chirurgilor aleg o marjă de cel puțin 3 până la 5 mm atât în suprafață cât și în profunzime pentru leziunile mici, bine circumscrise și de 1 cm sau mai mult pentru leziunile mari, agresive.
Managementul este controversat în cazul tumorilor în care raportul de anatomie patologică indică faptul că marginile sunt implicate. Diferite studii efectuate la pacienți nesindromici au raportat o implicare pozitivă a marginilor între 4 și 16,6%15-18. În seria noastră, 28% dintre leziuni au avut margini histologic apropiate și/sau implicate, o rată ridicată în comparație cu cele raportate în populația generală. Literatura de specialitate sugerează că regiunea capului și a gâtului are o rată mai mare de afectare a marginilor, ceea ce poate fi explicat prin dificultatea de a îndepărta tumorile fără a leza structurile anatomice nobile16,17. În serii mari cu urmărire a pacienților cu carcinoame bazocelulare, a fost observată o rată de recidivă de numai 25% la 5 ani în cazul leziunilor cu rezecție incompletă13. Managementul conservator cu urmărire și observare ulterioară pare a fi cea mai sensibilă abordare în aceste cazuri19,20, ținând cont de faptul că după reintervenția chirurgicală se demonstrează doar 28-54% din marjele afectate15-18. 15-18 La pacienții cu SGG, această atitudine de urmărire și observație pare foarte recomandabilă pentru tumorile cu margini histologice apropiate și/sau pozitive, fără dovezi de extensie perineurală și în zone ușor accesibile pentru explorare, ținând cont și de probabilitatea ridicată de apariție sporadică a unor noi carcinoame și de multidisciplinaritatea acestora, care pot necesita mai multe intervenții chirurgicale suplimentare în zonă pe termen lung.
Chirurgia micrografică de Mohs este tratamentul chirurgical de elecție pentru leziunile recidivante din zonele compromise (pleoape, margini orbitale etc.)21. Este, de asemenea, indicată pentru tumorile ale căror caracteristici clinice (subtip histologic, margini slab definite, tendință de recidivă) sau localizare le clasifică ca fiind de risc înalt22. Avantajul său se bazează pe metodologia procedurii, care permite un control 100% al marginilor chirurgicale, atât în profunzime, cât și la suprafață. Acest lucru, la rândul său, poate asigura rezecția completă a tumorii, garantează conservarea maximă a țesutului sănătos și, în al doilea rând, optimizează reconstrucția ulterioară.
Deși SGG nu poate fi vindecat, diagnosticarea precoce ajută la asigurarea unei abordări multidisciplinare pentru a evita complicațiile, cum ar fi apariția unor noi carcinoame bazocelulare din cauza expunerii la radiații solare sau a unor keratociști multipli care pot distruge maxilarele. Carcinomul bazocelular este o tumoare malignă care nu face metastaze, dar care poate fi foarte agresivă dacă se infiltrează în straturile profunde ale pielii. Având în vedere că excizia chirurgicală este cea mai eficientă opțiune în managementul carcinomului bazocelular la nivelul SGG, este important să avem o abordare medicală preventivă pentru a încerca să tratăm leziunile atunci când acestea sunt de dimensiuni mici, pentru a reduce sechelele post-chirurgicale. Deși există mai multe specialități care au o experiență vastă în ceea ce privește SGG, așa cum reiese din numărul mare de publicații, asistența medicală primară este absentă în acest domeniu, fiind necesară promovarea educației sanitare sau formarea profesioniștilor din acest sector pentru a crește diagnosticul precoce și, în consecință, o inițiere timpurie a tratamentului și un prognostic îmbunătățit. Rezultatele mai multor studii epidemiologice au indicat că riscul de carcinom bazocelular prezintă o corelație pozitivă puternică cu expunerea la UV și, prin urmare, acești pacienți ar trebui să evite expunerea excesivă la soare. În mod similar, radioterapia trebuie evitată, dacă este posibil, din cauza riscului de apariție și recidivă a carcinoamelor bazocelulare. Chimioprevenția poate fi utilizată pentru a evita leziunile cutanate. Analogii vitaminei A, cum ar fi retinoizii sau izotretinoina, pot avea un rol important în prevenirea sau întârzierea dezvoltării de noi carcinoame bazocelulare.
În concluzie, carcinoamele bazocelulare la pacienții cu GGS sunt asociate cu alterări ale mecanismului de suprimare a tumorii datorate mutațiilor în gena PTCH, ceea ce duce la apariția sporadică a acestor tumori, în special în raport cu radiațiile ultraviolete. Există diferențe între caracteristicile clinice ale carcinoamelor bazocelulare la pacienții cu SGG și în populația generală, în principal în ceea ce privește numărul de leziuni (mai mare în cazul SGG), vârsta de prezentare (mai mică în cazul SGG) și comportamentul (agresivitate și rată de recurență mai mare în cazul SGG). În analiza noastră a 11 pacienți, 36% au prezentat carcinoame bazocelulare pe față. Tratamentul cel mai larg acceptat în literatura de specialitate este excizia chirurgicală și acesta a fost, de asemenea, tratamentul utilizat în toate cazurile noastre. În seria noastră, 28% dintre tumori au avut margini histologice apropiate și/sau compromise, o rată ridicată în comparație cu seriile din populația nesindromică. Leziuni noi și recidive au fost detectate la 100% dintre pacienți după tratamentul inițial. Datele existente în literatura de specialitate sunt insuficiente pentru a lua decizii bazate pe dovezi între diferitele terapii disponibile pentru gestionarea carcinomului bazocelular în SGG. Se recomandă o abordare preventivă prin evitarea expunerii la UV.
Responsabilități etice
Protecția oamenilor și a animalelor. Autorii declară că nu au fost efectuate experimente pe oameni sau animale pentru această cercetare.
Confidențialitatea datelor. Autorii declară că în acest articol nu apar date despre pacienți.
Dreptul la intimitate și consimțământul informat. Autorii declară că în acest articol nu apar date despre pacienți.
Conflict de interese
Autorii declară că nu au niciun conflict de interese.
Bibliografie
1. Gorlin RJ, Goltz RW. Epiteliom cu celule bazale nevoide multiple, chisturi maxilare și coastă bifidă. Un sindrom. N Engl J Med. 1960; 262:908-12.
2. Stoelinga PJ, Peters JH, van de Staak WJ, Cohen MM. Unele descoperiri noi în sindromul nevusului bazocelular. Oral Surg Oral Med Oral Pathol. 1973; 36:686-92.
3. Totten JR. Sindromul carcinomului bazocelular cu nevoide multiple. Raport de apariție la patru generații ale unei familii. Cancer. 1980; 46:1456-62.
4. Visioli F, Martins CA, Heitz C, Rados PV, Sant’Ana Filho M. Este sindromul carcinomului bazocelular nevoid chiar atât de rar? Propunere pentru un protocol de investigație bazat pe o serie de cazuri. J Oral Maxillofac Surg. 2010; 68:903-8.
5. Evans DG, Ladusans EJ, Rimmer S, Burnell LD, Thakker N, Farndon PA. Complicații ale sindromului carcinomului bazocelular nevoid: rezultatele unui studiu bazat pe populație. J Med Genet. 1993; 30:460-4.
6. Díaz-Fernández JM, Infante-Cossío P, Belmonte-Caro R, Ruiz-Laza L, García-Perla-García A, Gutiérrez-Pérez JL. Sindromul nevusului cu celule bazale. Prezentarea a șase cazuri și revizuirea literaturii. Med Oral Patol Oral Cir Bucal. 2005; 10 Suppl 1:E57-66.
7. Roewert-Huber J, Lange-Asschenfeldt B, Stockfleth E, Kerl H. Epidemiologia și etiologia carcinomului bazocelular. Br J Dermatol. 2007; 157 Suppl 2:47-51.
8. Kyrgidis A, Tzellos TG, Vahtsevanos K, Triaridis S. New concepts for basal cell carcinoma. Factori de risc demografic, clinic, histologic și biomarkeri. O trecere în revistă sistematică a dovezilor privind riscul de dezvoltare a tumorii, susceptibilitatea pentru un al doilea primar și recidivă. J Surg Res. 2010; 159:545-56.
9. Pauwels C, Mazereeuw-Hautier J, Basset-Seguin N, Livideanu C, Viraben R, Paul C, et al. Topical methyl aminolevulinate photodynamic therapy for management of basal cell carcinomas in patients with basal cell nevus syndrome improves patient’s satisfaction and reduces the need for surgical procedures. J Eur Acad Dermatol Venereol. 2011; 25:861-4.
10. Micali G, de Pasquale R, Caltabiano R, Impallomeni R, Lacarrubba F. Tratamentul topic cu imiquimod al carcinoamelor bazocelulare superficiale și nodulare la pacienții afectați de sindromul nevului bazocelular: un raport preliminar. J Dermatolog Treat. 2002; 13:123-7.
11. Chren MM, Torres JS, Torres JS, Stuart SE, Bertenthal D, Labrador RJ, Boscardin WJ. Recurența după tratamentul cancerului cutanat non-melanom: un studiu de cohortă prospectiv. Arch Dermatol. 2011; 147:540-6.
12. Wallace DL, Jaffe W. Răspuns la: Carcinoamele bazocelulare recidivează după excizia chirurgicală convențională completă? R.W. Griffiths, S.K., Suvarna. J. Stone BJPS. 2005; 58:795-805. J Plast Reconstr Aesthet Surg 2006;59:1247.
13. Sherry KR, Reid LA, Wilmshurst AD. A five year review of basal cell carcinoma excisions. J Plast Reconstr Aesthet Surg. 2010; 63:1485-9.
14. Kopera D, Cerroni L, Fink-Puches R, Kerl H. Diferite modalități de tratament pentru gestionarea unui pacient cu sindromul carcinomului bazocelular nevoid. J Am Acad Dermatol. 1996; 34:937-9.
15. Patel SS, Cliff SH, Ward Booth P. Îndepărtarea incompletă a carcinomului bazocelular: care este valoarea unei intervenții chirurgicale ulterioare? Oral Maxillofac Surg. 2012. (Epub ahead of print).
16. Farhi D, Dupin N, Palangié A, Carlotti A, Avril MF. Excizia incompletă a carcinomului bazocelular: rata și factorii asociați în 362 de cazuri consecutive. Dermatol Surg. 2007; 33:1207-14.
17. Bogdanov-Berezovsky A, Cohen A, Glesinger R, Cagnano E, Krieger Y, Rosenberg L. Clinical and pathological findings in reexcision of incompletely excised basal cell carcinomas. Ann Plast Surg. 2001; 47:299-302.
18. Kumar P, Orton CI, McWilliam LJ, Watson S. Incidența exciziei incomplete în carcinomul bazocelular tratat chirurgical: un audit clinic retrospectiv. Br J Plast Surg. 2000; 53:563-6.
19. Griffiths RW, Suvarna SK, Stone J. Marginile histologice de degajare a carcinomului bazocelular: o analiză a 1539 de tumori excizate convențional. Mai larg încă și mai adânc? J Plast Reconstr Aesthet Surg. 2007; 60:41-7.
20. Anthony ML. Tratamentul chirurgical al cancerului de piele non-melanom. AORN J. 2000; 71:552-4. 556-8, 560-4.
21. Mosterd K, Krekels GA, Nieman FH, Ostertag JU, Essers BA, Dirksen CD, et al. Surgical excision versus Mohs’ micrographic surgery for primary and recurrent basal-cell carcinoma of the fa a prospective randomised controlled trial with 5-years’ follow-up. Lancet Oncol. 2008; 9:1149-56.
22. Galimberti G, Pontón Montaño A, Ferrario D, Kowalczuk A, Galimberti R. Mohs micrographic surgery for the treatment of basal cell carcinoma. Actas Dermosifiliogr. 2010; 101:853-7.