Przyrost masy ciała jest potencjalnym problemem dla wszystkich pacjentów, którzy wymagają leczenia lekami przeciwpsychotycznymi. Osoby chore na schizofrenię narażone są na podwójne niebezpieczeństwo. Zarówno zaburzenie, jak i stosowanie praktycznie każdego dostępnego leku przeciwpsychotycznego może wiązać się z przyrostem masy ciała, nietolerancją glukozy i cukrzycą typu 2.
Ze względu na ryzyko sercowo-naczyniowe i inną chorobowość związaną z przyrostem masy ciała i dysregulacją glukozy,1 psychiatra musi zachować czujność i agresywnie zarządzać tymi powikłaniami. W tym artykule przedstawiamy spostrzeżenia dotyczące zapobiegania i postępowania w przypadku powikłań metabolicznych związanych ze stosowaniem leków przeciwpsychotycznych u chorych na schizofrenię.
Przyrost masy ciała i leki przeciwpsychotyczne
Zmianę masy ciała uznano za cechę schizofrenii jeszcze przed wprowadzeniem leków przeciwpsychotycznych w latach 50. ubiegłego wieku.2 Schizofrenia – niezależnie od leczenia farmakologicznego – jest również czynnikiem ryzyka rozwoju cukrzycy typu 2. U osób ze schizofrenią stężenie glukozy w surowicy zwiększa się wolniej, zmniejsza się bardziej stopniowo i reprezentuje wyższe niż normalne wartości referencyjne.3
Rysunek 1 WEIGHT GAIN ASSOCIATED WITH ANTIPSYCHOTIC DRUG ADMINISTRATION
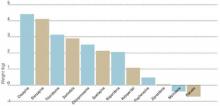
Wartości przedstawiają szacunki przyrostu masy ciała wywołanego lekami po 10 tygodniach podawania leków.
Źródło: Allison et al. Am J Psychiatry 1999;156:1686-96; Brecher et al. Int J Psychiatry Clin Pract 2000;4:287-92.W 1999 roku Allison i wsp. ocenili wpływ konwencjonalnych i atypowych leków przeciwpsychotycznych na masę ciała. Korzystając z 81 opublikowanych artykułów, oszacowali i porównali zmiany masy ciała związane ze stosowaniem 10 leków przeciwpsychotycznych i placebo, podawanych w standardowych dawkach przez 10 tygodni.4 Od tego czasu dodano dane porównawcze dotyczące kwetiapiny, które w 1999 roku były niewystarczające (ryc. 1).5
Pacjenci, którzy otrzymywali placebo, stracili 0,74 kg w ciągu 10 tygodni. Zmiany masy ciała z konwencjonalnymi środkami wahały się od redukcji o 0,39 kg z molindonem do wzrostu o 3,19 kg z tiorydazyną. Przyrost masy ciała zaobserwowano również w przypadku wszystkich nowszych leków atypowych, w tym klozapiny (+4,45 kg), olanzapiny (+4,15 kg), risperidonu (+2,10 kg) i ziprasidonu (+0,04 kg).
Fontaine i wsp. oszacowali, że przyrost masy ciała u pacjentów ze schizofrenią ma największy wpływ na śmiertelność w dwóch scenariuszach:
- gdy pacjenci mają nadwagę przed rozpoczęciem przyjmowania leków przeciwpsychotycznych
- z większym stopniem przyrostu masy ciała w ciągu 10 lat (ryc. 2).
Bez względu na wyjściową masę ciała pacjenta, znaczny przyrost masy ciała w trakcie leczenia przeciwpsychotycznego zwiększa ryzyko upośledzonej tolerancji glukozy i nadciśnienia tętniczego (rycina 3).6
Schizofrenia i cukrzyca
Powszechność cukrzycy typu 2 u pacjentów ze schizofrenią zwiększyła się z 4,2% w 1956 r. do 17,2% w 1968 r., co było częściowo związane z wprowadzeniem fenotiazyn.7 W niedawnym badaniu danych zebranych przez Schizophrenia Patient Outcomes Research Team (PORT)2 stwierdzono większą częstość występowania cukrzycy u osób ze schizofrenią (częstość występowania w ciągu całego życia, 14,9%) niż w populacji ogólnej (około 7,3%).1 Większość pacjentów w badaniu PORT przyjmowała starsze leki przeciwpsychotyczne, których stosowanie niekiedy wiązano z zaburzeniami gospodarki węglowodanowej.
Rycina 2 INCREASED MORTALITY ASSOCIATED WITH WEIGHT GAIN
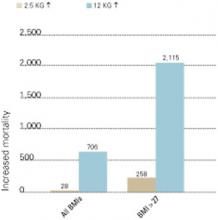
Liczba zgonów związanych z przyrostem masy ciała o 2.5 i 12 kg w ciągu 10 lat, w odniesieniu do wszystkich pomiarów wskaźnika masy ciała (BMI) i BMI >27 (na 100 000 osób w populacji USA).
Źródło: Fontaine i wsp. Psychiatry Res 2001;101:277-88.Częstość występowania nowo powstałej cukrzycy przy stosowaniu określonych leków przeciwpsychotycznych jest nieznana. Większość informacji jest zawarta w opisach przypadków, a odpowiednie badania epidemiologiczne czekają na publikację.
Najbardziej szczegółowe doniesienie – zbiorcze badanie opublikowanych przypadków związanych ze stosowaniem klozapiny – pochodzi z FDA’s Center for Drug Evaluation and Research.8 W tym badaniu autorzy zidentyfikowali 384 doniesienia o cukrzycy, która rozwinęła się (u 242 pacjentów) lub uległa zaostrzeniu (u 54 pacjentów) w związku ze stosowaniem klozapiny. Średni wiek pacjentów wynosił 40 lat, a cukrzyca występowała częściej u kobiet niż u mężczyzn.
Cukrzyca rozwijała się najczęściej w ciągu 6 miesięcy od rozpoczęcia leczenia klozapiną, a u jednego pacjenta rozwinęła się po podaniu pojedynczej dawki 500 mg. Kwasica metaboliczna lub ketoza wystąpiły w 80 przypadkach, a 25 osób zmarło podczas epizodów hiperglikemii. Odstawienie klozapiny lub zmniejszenie dawki poprawiło kontrolę glikemii u 46 pacjentów.8
Rycina 3 INCREASED MORBIDITY ASSOCIATED WITH WEIGHT GAIN
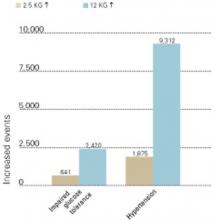
Nowe przypadki upośledzonej tolerancji glukozy i nadciśnienia tętniczego, które rozwinęły się wraz z przyrostem masy ciała o 2.5 i 12 kg w ciągu 10 lat (na 100 000 osób w populacji amerykańskiej).
Źródło: Fontaine et al. Psychiatry Res 2001;101:277-88.Podczas terapii przeciwpsychotycznej ważne jest, aby mierzyć stężenie glukozy w osoczu na czczo u pacjentów co najmniej raz w roku – a częściej u pacjentów z grupy wysokiego ryzyka (tab. 1). American Diabetes Association definiuje cukrzycę jako stężenie glukozy w surowicy lub osoczu 126 mg/dl na czczo lub stężenie glukozy w surowicy lub osoczu 200 mg/dl w ciągu 2 godzin poposiłkowych. U wszystkich pacjentów należy powtórzyć te testy w celu potwierdzenia rozpoznania. Doustne badanie tolerancji glukozy jest mniej wygodne niż badanie stężenia glukozy w osoczu na czczo, ale bardziej czułe w wykrywaniu zmian w metabolizmie węglowodanów.
.