L’aumento di peso è un potenziale problema per tutti i pazienti che richiedono un trattamento con antipsicotici. Quelli con schizofrenia affrontano un doppio pericolo. Sia il disturbo che l’uso di qualsiasi farmaco antipsicotico disponibile possono essere associati ad aumento di peso, intolleranza al glucosio di nuova insorgenza e diabete mellito di tipo 2.
A causa dei rischi cardiovascolari e altre morbilità associate all’aumento di peso e alla disregolazione del glucosio,1 lo psichiatra deve rimanere vigile e gestire queste complicazioni in modo aggressivo. In questo articolo, offriamo spunti per la prevenzione e la gestione delle complicazioni metaboliche associate all’uso di agenti antipsicotici in pazienti con schizofrenia.
Aumento di peso e antipsicotici
I cambiamenti di peso sono stati riconosciuti come una caratteristica della schizofrenia anche prima dell’introduzione dei farmaci antipsicotici negli anni 50.2 La schizofrenia – indipendentemente dal trattamento farmacologico – è anche un fattore di rischio per lo sviluppo del diabete di tipo 2. Nelle persone con schizofrenia, i livelli di glucosio nel siero aumentano più lentamente, diminuiscono più gradualmente e rappresentano valori di riferimento più alti del normale.3
Figura 1 AGGIORNAMENTO DI PESO ASSOCIATO ALLA SOMMINISTRAZIONE DI FARMACI ANTIPSICO
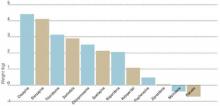
I valori rappresentano stime dell’aumento di peso indotto dai farmaci dopo 10 settimane di somministrazione.
Fonte: Allison et al. Am J Psychiatry 1999;156:1686-96; Brecher et al. Int J Psychiatry Clin Pract 2000;4:287-92.Nel 1999, Allison et al hanno valutato gli effetti degli antipsicotici convenzionali e atipici sul peso corporeo. Utilizzando 81 articoli pubblicati, hanno stimato e confrontato i cambiamenti di peso associati a 10 agenti antipsicotici e a un placebo quando somministrati a dosaggi standard per 10 settimane.4 I dati comparativi sulla quetiapina, che erano insufficienti nel 1999, sono stati aggiunti successivamente (Figura 1).5
I pazienti che hanno ricevuto un placebo hanno perso 0,74 kg in 10 settimane. I cambiamenti di peso con gli agenti convenzionali variavano da una riduzione di 0,39 kg con il molindone a un aumento di 3,19 kg con la tioridazina. Gli aumenti di peso sono stati visti anche con tutti i più recenti agenti atipici, tra cui clozapina (+4.45 kg), olanzapina (+4.15 kg), risperidone (+2.10 kg) e ziprasidone (+0.04 kg).
Fontaine et al hanno stimato che l’aumento di peso nei pazienti con schizofrenia ha il suo maggiore impatto sulla mortalità in due scenari:
- quando i pazienti sono in sovrappeso prima di iniziare i farmaci antipsicotici
- con maggiori gradi di aumento di peso attraverso 10 anni (Figura 2).
Qualunque sia il peso iniziale di un paziente, un sostanziale aumento di peso con la terapia antipsicotica aumenta il rischio di alterata tolleranza al glucosio e ipertensione (Figura 3).6
Schizofrenia e diabete
La prevalenza del diabete di tipo 2 nei pazienti con schizofrenia è aumentata dal 4,2% nel 1956 al 17,2% nel 1968, in parte a causa dell’introduzione delle fenotiazine.7 Un recente studio sui dati raccolti dallo Schizophrenia Patient Outcomes Research Team (PORT)2 ha rilevato tassi più elevati di diabete nelle persone con schizofrenia (prevalenza nel corso della vita, 14,9%) rispetto alla popolazione generale (circa 7,3%).1 La maggior parte dei pazienti dello studio PORT assumeva antipsicotici più vecchi, il cui uso è stato occasionalmente associato alla disregolazione dei carboidrati.
Figura 2 MORTALITÀ AUMENTATA ASSOCIATA ALL’AUMENTO DI PESO
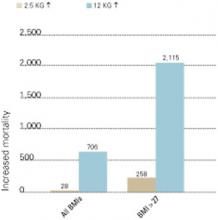
Numero di morti associate ad aumenti di peso di 2.5 e 12 kg in 10 anni, in relazione a tutte le misure di indice di massa corporea (BMI) e BMI >27 (per 100.000 persone nella popolazione statunitense).
Fonte: Fontaine et al. Psychiatry Res 2001;101:277-88.La prevalenza del diabete di nuova insorgenza con l’uso di antipsicotici specifici non è nota. La maggior parte delle informazioni è contenuta in rapporti di casi, e studi epidemiologici adeguati attendono la pubblicazione.
Il rapporto più dettagliato – uno studio raggruppato di casi pubblicati relativi all’uso di clozapina – proviene dal Center for Drug Evaluation and Research della FDA.8 In questo studio, gli autori hanno identificato 384 rapporti di diabete che si è sviluppato (in 242 pazienti) o si è aggravato (in 54 pazienti) in associazione alla clozapina. L’età media dei pazienti era di 40 anni, e il diabete si è verificato più comunemente nelle donne che negli uomini.
Il diabete si è sviluppato più comunemente entro 6 mesi dall’inizio del trattamento con clozapina, e un paziente ha sviluppato il diabete dopo una singola dose da 500 mg. L’acidosi metabolica o la chetosi si sono verificate in 80 casi, e 25 soggetti sono morti durante episodi iperglicemici. L’interruzione della clozapina o la riduzione del dosaggio hanno migliorato il controllo glicemico in 46 pazienti.8
Figura 3 MAGGIORE MORBIDITÀ ASSOCIATA ALL’AUMENTO DEL PESO
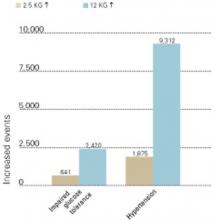
Nuovi casi di alterata tolleranza al glucosio e ipertensione che si sono sviluppati con aumenti di peso di 2.5 e 12 kg in 10 anni (per 100.000 persone nella popolazione statunitense).
Fonte: Fontaine et al. Psychiatry Res 2001;101:277-88.Durante la terapia antipsicotica, è importante misurare il glucosio plasmatico a digiuno dei pazienti almeno annualmente e più spesso per i pazienti ad alto rischio (Tabella 1). L’American Diabetes Association definisce il diabete come un glucosio sierico o plasmatico a digiuno di 126 mg/dl o un glucosio sierico o plasmatico postprandiale di 2 ore di 200 mg/dl. In tutti i pazienti, questi test dovrebbero essere ripetuti per confermare la diagnosi. Il test di tolleranza al glucosio orale è meno conveniente del test del glucosio plasmatico a digiuno, ma più sensibile nell’identificare i cambiamenti nel metabolismo dei carboidrati.