Gewichtszunahme ist ein potenzielles Problem für alle Patienten, die mit Antipsychotika behandelt werden müssen. Diejenigen mit Schizophrenie sind doppelt gefährdet. Sowohl die Erkrankung als auch die Einnahme praktisch aller verfügbaren Antipsychotika können mit Gewichtszunahme, neu auftretender Glukoseintoleranz und Diabetes mellitus Typ 2 einhergehen.
Aufgrund der kardiovaskulären Risiken und anderer Morbiditäten, die mit Gewichtszunahme und Glukosedysregulation einhergehen,1 muss der Psychiater wachsam bleiben und diese Komplikationen aggressiv behandeln. In diesem Artikel geben wir Einblicke in die Prävention und das Management von metabolischen Komplikationen, die mit dem Einsatz von Antipsychotika bei Patienten mit Schizophrenie verbunden sind.
Gewichtszunahme und Antipsychotika
Gewichtsveränderungen wurden schon vor der Einführung von Antipsychotika in den 1950er Jahren als ein Merkmal der Schizophrenie erkannt.2 Schizophrenie ist – unabhängig von der medikamentösen Behandlung – auch ein Risikofaktor für die Entwicklung eines Typ-2-Diabetes. Bei Personen mit Schizophrenie steigen die Serumglukosespiegel langsamer an, sinken allmählich ab und weisen höhere als die normalen Referenzwerte auf.3
Abbildung 1 GEWICHTSZUNEHMUNG IM ZUSAMMENHANG MIT DER EINNAHME VON ANTIPSYCHOTISCHEN ARZNEIMITTELN
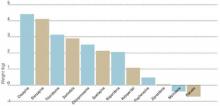
Die Werte stellen Schätzungen der arzneimittelinduzierten Gewichtszunahme nach einer 10-wöchigen Medikamenteneinnahme dar.
Quelle: Allison et al. Am J Psychiatry 1999;156:1686-96; Brecher et al. Int J Psychiatry Clin Pract 2000;4:287-92.1999 bewerteten Allison et al. die Auswirkungen von konventionellen und atypischen Antipsychotika auf das Körpergewicht. Anhand von 81 veröffentlichten Artikeln schätzten und verglichen sie die Gewichtsveränderungen von 10 Antipsychotika und einem Placebo, wenn diese 10 Wochen lang in Standarddosierungen verabreicht wurden.4 Inzwischen wurden Vergleichsdaten zu Quetiapin hinzugefügt, die 1999 noch unzureichend waren (Abbildung 1).5
Patienten, die ein Placebo erhielten, verloren über 10 Wochen 0,74 kg. Die Gewichtsveränderungen mit den konventionellen Wirkstoffen reichten von einer Abnahme von 0,39 kg bei Molindon bis zu einer Zunahme von 3,19 kg bei Thioridazin. Gewichtszunahmen wurden auch bei allen neueren atypischen Wirkstoffen beobachtet, einschließlich Clozapin (+4,45 kg), Olanzapin (+4,15 kg), Risperidon (+2,10 kg) und Ziprasidon (+0,04 kg).
Fontaine et al. schätzten, dass die Gewichtszunahme bei Patienten mit Schizophrenie in zwei Szenarien den größten Einfluss auf die Sterblichkeit hat:
- wenn die Patienten übergewichtig sind, bevor sie mit der antipsychotischen Medikation beginnen
- mit größerer Gewichtszunahme über 10 Jahre (Abbildung 2).
Ungeachtet des Ausgangsgewichts eines Patienten erhöht eine erhebliche Gewichtszunahme unter antipsychotischer Therapie das Risiko einer gestörten Glukosetoleranz und eines Bluthochdrucks (Abbildung 3).6
Schizophrenie und Diabetes
Die Prävalenz von Typ-2-Diabetes bei Patienten mit Schizophrenie stieg von 4,2 % im Jahr 1956 auf 17,2 % im Jahr 1968, was zum Teil mit der Einführung von Phenothiazinen zusammenhing.7 Eine kürzlich durchgeführte Studie mit Daten, die vom Schizophrenia Patient Outcomes Research Team (PORT)2 erhoben wurden, ergab höhere Diabetesraten bei Personen mit Schizophrenie (Lebenszeitprävalenz 14,9 %) als in der Allgemeinbevölkerung (ca. 7,3 %).1 Die meisten Patienten in der PORT-Studie nahmen ältere Antipsychotika ein, deren Einnahme gelegentlich mit einer Störung der Kohlenhydratregulierung in Verbindung gebracht worden war.
Abbildung 2 ERHÖHTE MORTALITÄT IN VERBINDUNG MIT GEWICHTSZUNEHMEN
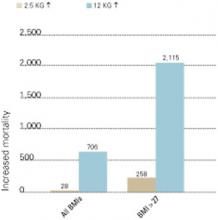
Anzahl der Todesfälle in Verbindung mit Gewichtszunahmen von 2.5 und 12 kg über 10 Jahre, bezogen auf alle Body-Mass-Index-Messungen (BMI) und BMI >27 (pro 100.000 Personen der US-Bevölkerung).
Quelle: Fontaine et al. Psychiatry Res 2001;101:277-88.Die Prävalenz von neu auftretendem Diabetes bei der Verwendung bestimmter Antipsychotika ist nicht bekannt. Die meisten Informationen sind in Fallberichten enthalten, und die Veröffentlichung geeigneter epidemiologischer Studien steht noch aus.
Der detaillierteste Bericht – eine zusammengefasste Studie veröffentlichter Fälle im Zusammenhang mit der Einnahme von Clozapin – stammt vom Center for Drug Evaluation and Research der FDA.8 In dieser Studie identifizierten die Autoren 384 Berichte über Diabetes, der (bei 242 Patienten) in Verbindung mit Clozapin auftrat oder sich verschlimmerte (bei 54 Patienten). Das Durchschnittsalter der Patienten lag bei 40 Jahren, und Diabetes trat häufiger bei Frauen als bei Männern auf.
Der Diabetes entwickelte sich am häufigsten innerhalb von 6 Monaten nach Beginn der Behandlung mit Clozapin, und ein Patient entwickelte Diabetes nach einer einzigen 500-mg-Dosis. Metabolische Azidose oder Ketose traten in 80 Fällen auf, und 25 Patienten starben während hyperglykämischer Episoden. Das Absetzen von Clozapin oder die Reduzierung der Dosis verbesserte die Blutzuckerkontrolle bei 46 Patienten.8
Abbildung 3 ERHÖHTE MORBIDITÄT IM ZUSAMMENHANG MIT GEWICHTSZUNEHMUNG
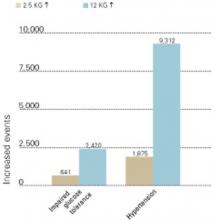
Neue Fälle von gestörter Glukosetoleranz und Bluthochdruck, die sich mit Gewichtszunahmen von 2.5 und 12 kg über 10 Jahre (pro 100.000 Personen in der US-Bevölkerung).
Quelle: Fontaine et al. Psychiatry Res 2001;101:277-88.Während einer antipsychotischen Therapie ist es wichtig, die Nüchternplasmaglukose der Patienten mindestens einmal jährlich zu messen – bei Hochrisikopatienten auch häufiger (Tabelle 1). Die American Diabetes Association definiert Diabetes als einen Nüchtern-Serum- oder Plasmaglukose-Wert von 126 mg/dl oder einen 2-Stunden-Postprandial-Serum- oder Plasmaglukose-Wert von 200 mg/dl. Bei allen Patienten sollten diese Tests wiederholt werden, um die Diagnose zu bestätigen. Der orale Glukosetoleranztest ist weniger bequem als der Nüchternplasmaglukosetest, aber empfindlicher bei der Feststellung von Veränderungen im Kohlenhydratstoffwechsel.