Vægtøgning er et potentielt problem for alle patienter, der skal behandles med antipsykotika. Personer med skizofreni står over for en dobbelt fare. Både lidelsen og brugen af stort set alle tilgængelige antipsykotiske lægemidler kan være forbundet med vægtøgning, nyopstået glukoseintolerance og type 2-diabetes mellitus.
På grund af de kardiovaskulære risici og anden morbiditet, der er forbundet med vægtøgning og glukosedysregulering,1 skal psykiateren forblive årvågen og håndtere disse komplikationer aggressivt. I denne artikel giver vi indsigt i forebyggelse og håndtering af metaboliske komplikationer i forbindelse med brugen af antipsykotiske midler hos patienter med skizofreni.
Vægtøgning og antipsykotika
Vægtændring blev anerkendt som et træk ved skizofreni, selv før antipsykotiske lægemidler blev introduceret i 1950’erne.2 Skizofreni – uafhængigt af lægemiddelbehandling – er også en risikofaktor for udvikling af type 2-diabetes. Hos personer med skizofreni stiger serumglukoseniveauet langsommere, falder mere gradvist og repræsenterer højere end normale referenceværdier.3
Figur 1 Vægtforøgelse i forbindelse med indgift af antipsykotiske lægemidler
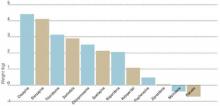
Værdierne repræsenterer skøn over den lægemiddelinducerede vægtforøgelse efter 10 ugers lægemiddeladministration.
Kilde: Allison et al. Am J Psychiatry 1999;156:1686-96; Brecher et al. Int J Psychiatry Clin Pract 2000;4:287-92. I 1999 vurderede Allison et al. virkningerne af konventionelle og atypiske antipsykotika på kropsvægten. Ved hjælp af 81 offentliggjorte artikler estimerede og sammenlignede de vægtændringer i forbindelse med 10 antipsykotiske midler og placebo, når de blev givet i standarddoser i 10 uger.4 Sammenlignende data om quetiapin, som var utilstrækkelige i 1999, er siden blevet tilføjet (figur 1).5
Patienter, der fik placebo, tabte 0,74 kg over 10 uger. Vægtændringer med de konventionelle midler varierede fra en reduktion på 0,39 kg med molindon til en stigning på 3,19 kg med thioridazin. Der blev også set vægtforøgelser med alle de nyere atypiske midler, herunder clozapin (+4,45 kg), olanzapin (+4,15 kg), risperidon (+2,10 kg) og ziprasidon (+0,04 kg).
Fontaine et al har anslået, at vægtøgning hos patienter med skizofreni har sin største indvirkning på dødeligheden i to scenarier:
- når patienterne er overvægtige, før de starter antipsykotisk medicinering
- med større grader af vægtøgning på tværs af 10 år (Figur 2).
Uanset patientens startvægt øger en betydelig vægtøgning med antipsykotisk behandling risikoen for nedsat glukosetolerance og hypertension (Figur 3).6
Skizofreni og diabetes
Prævalensen af type 2-diabetes hos patienter med skizofreni steg fra 4,2 % i 1956 til 17,2 % i 1968, hvilket til dels hænger sammen med indførelsen af phenothiaziner.7 En nylig undersøgelse af data indsamlet af Schizophrenia Patient Outcomes Research Team (PORT)2 fandt højere forekomst af diabetes hos personer med skizofreni (livstidsprævalens, 14,9 %) end i den almindelige befolkning (ca. 7,3 %).1 De fleste patienter i PORT-undersøgelsen tog ældre antipsykotika, hvis brug lejlighedsvis har været forbundet med kulhydratdysregulering.
Figur 2 ØGET MORTALITET ASSOCIERET MED VÆGTUDVIKLING
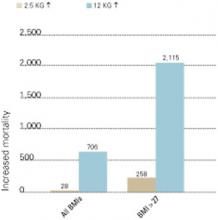
Antal dødsfald forbundet med vægtforøgelse på 2.5 og 12 kg over 10 år, som relateret til alle målinger af kropsmasseindeks (BMI) og BMI >27 (pr. 100.000 personer i den amerikanske befolkning).
Kilde: Fontaine et al. Psychiatry Res 2001;101:277-88. Prævalensen af nyopstået diabetes ved brug af specifikke antipsykotika er ukendt. De fleste oplysninger er indeholdt i caserapporter, og egentlige epidemiologiske undersøgelser afventer offentliggørelse.
Den mest detaljerede rapport – en samlet undersøgelse af offentliggjorte tilfælde i forbindelse med anvendelse af clozapin – kommer fra FDA’s Center for Drug Evaluation and Research.8 I denne undersøgelse identificerede forfatterne 384 rapporter om diabetes, der udviklede sig (hos 242 patienter) eller blev forværret (hos 54 patienter) i forbindelse med clozapin. Patienternes gennemsnitsalder var 40 år, og diabetes forekom hyppigere hos kvinder end hos mænd.
Diabetes udviklede sig oftest inden for 6 måneder efter påbegyndt behandling med clozapin, og en patient udviklede diabetes efter en enkelt dosis på 500 mg. Metabolisk acidose eller ketose opstod i 80 tilfælde, og 25 forsøgspersoner døde under hyperglykæmiske episoder. Stop af clozapin eller nedsættelse af dosis forbedrede den glykæmiske kontrol hos 46 patienter.8
Figur 3 ØGET MORBIDITET ASSOCIERET MED VÆGTFORøgelse
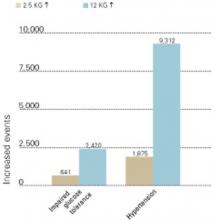
Nye tilfælde af nedsat glukosetolerance og hypertension, der udviklede sig med vægtforøgelser på 2.5 og 12 kg over 10 år (pr. 100.000 personer i USA’s befolkning).
Kilde: Fontaine et al. Psychiatry Res 2001;101:277-88. Under antipsykotisk behandling er det vigtigt at måle patienternes fastende plasmaglukose mindst en gang om året – og oftere for højrisikopatienter (tabel 1). Den amerikanske diabetesforening definerer diabetes som et fastende serum- eller plasmaglukose på 126 mg/dl eller et 2 timers postprandial serum- eller plasmaglukose på 200 mg/dl. Hos alle patienter bør disse test gentages for at bekræfte diagnosen. Oral glukosetolerancetest er mindre praktisk end fastende plasmaglukosetest, men mere følsom med hensyn til at identificere ændringer i kulhydratmetabolismen.