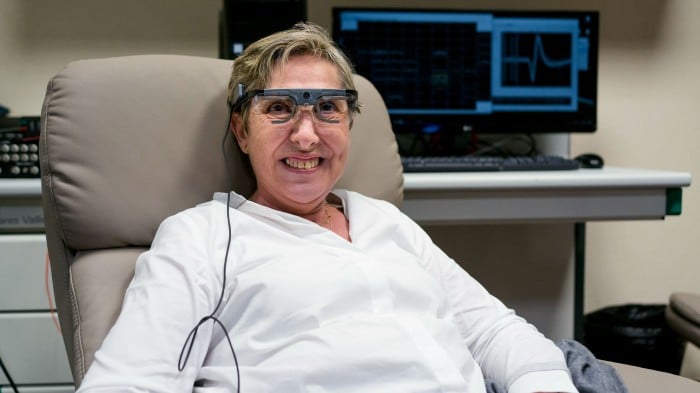
Usando esto, Gómez identificó luces de techo, letras, formas básicas impresas en papel y personas. Incluso jugaba a un sencillo juego de ordenador parecido al Pac-Man que se introducía directamente en su cerebro. Cuatro días a la semana mientras duró el experimento, Gómez fue conducida a un laboratorio por su marido vidente y conectada al sistema.
El primer momento de visión de Gómez, a finales de 2018, fue la culminación de décadas de investigación de Eduardo Fernández, director de neuroingeniería de la Universidad Miguel Hernández, en Elche, España. Su objetivo: devolver la vista al mayor número posible de los 36 millones de ciegos del mundo que desean volver a ver. El enfoque de Fernández es especialmente emocionante porque evita el ojo y los nervios ópticos.
Muchas investigaciones anteriores intentaron restaurar la visión creando un ojo o una retina artificial. Funcionó, pero la gran mayoría de los ciegos, como Gómez, tienen dañado el sistema nervioso que conecta la retina con la parte posterior del cerebro. Un ojo artificial no resolverá su ceguera. Por eso, en 2015, la empresa Second Sight, que recibió la aprobación para vender una retina artificial en Europa en 2011 -y en Estados Unidos en 2013- para una enfermedad rara llamada retinosis pigmentaria, cambió dos décadas de trabajo de la retina a la corteza. (Second Sight dice que algo más de 350 personas utilizan su implante de retina Argus II.)
Durante una reciente visita que realicé a la ciudad de Elche tachonada de palmeras, Fernández me dijo que los avances en la tecnología de los implantes, y una comprensión más refinada del sistema visual humano, le han dado la confianza para ir directamente al cerebro. «La información del sistema nervioso es la misma que hay en un dispositivo eléctrico», dice
Restaurar la vista alimentando las señales directamente al cerebro es ambicioso. Pero los principios subyacentes se han utilizado en implantes humano-electrónicos en la medicina convencional durante décadas. «Ahora mismo», explica Fernández, «tenemos muchos dispositivos eléctricos que interactúan con el cuerpo humano. Uno de ellos es el marcapasos. Y en el sistema sensorial tenemos el implante coclear».

Este último dispositivo es la versión auditiva de la prótesis que Fernández construyó para Gómez: un micrófono externo y un sistema de procesamiento que transmite una señal digital a un implante en el oído interno. Los electrodos del implante envían impulsos de corriente a los nervios cercanos que el cerebro interpreta como sonido. El implante coclear, que se instaló por primera vez en un paciente en 1961, permite a más de medio millón de personas en todo el mundo mantener conversaciones como parte normal de la vida cotidiana.
«Berna fue nuestra primera paciente, pero en los próximos dos años instalaremos implantes en otras cinco personas ciegas», dice Fernández, que llama a Gómez por su nombre de pila. «Habíamos hecho experimentos similares en animales, pero un gato o un mono no pueden explicar lo que están viendo.»
Berna sí pudo.
Su experimento requirió valor. Fue necesario operar el cerebro de un cuerpo por lo demás sano -un procedimiento siempre arriesgado- para instalar el implante. Y luego volver a retirarlo seis meses después, ya que la prótesis no está aprobada para su uso a largo plazo.
Crisis y fosfenos
Escucho a Gómez antes de verla. Su voz es la de una mujer una década más joven que su edad. Sus palabras son mesuradas, su cadencia es perfectamente suave y su tono es cálido, seguro y firme.
Cuando por fin la veo en el laboratorio, me doy cuenta de que Gómez conoce tan bien la distribución del espacio que apenas necesita ayuda para recorrer el pequeño pasillo y sus salas anexas. Cuando me acerco a saludarla, la cara de Gómez apunta inicialmente en la dirección equivocada hasta que la saludo. Cuando extiendo la mano para estrecharla, su marido la guía hacia la mía.
Gómez ha venido a hacerse una resonancia magnética cerebral para ver cómo están las cosas medio año después de que le quitaran el implante (parecen estar bien). También está aquí para conocer a un posible segundo paciente que está en la ciudad, y en la habitación durante mi visita. En un momento de esta reunión, mientras Fernández explica cómo se conecta el hardware al cráneo, Gómez interrumpe la discusión, se inclina hacia delante y coloca la mano de la posible paciente en la parte posterior de su cabeza, donde solía haber una salida de metal. Hoy no hay prácticamente ninguna evidencia del puerto. La operación de implante fue tan tranquila, dice, que vino al laboratorio al día siguiente para conectarse y empezar los experimentos. Desde entonces no ha tenido ningún problema ni dolor.
Gómez tuvo suerte. La larga historia de los experimentos que condujeron a su exitoso implante tiene un pasado accidentado. En 1929, un neurólogo alemán llamado Otfrid Foerster descubrió que podía provocar un punto blanco en la visión de un paciente si introducía un electrodo en la corteza visual del cerebro mientras realizaba una operación. Llamó al fenómeno «fosfeno». Desde entonces, científicos y autores de ciencia ficción han imaginado el potencial de una prótesis visual de cámara a ordenador y a cerebro. Algunos investigadores incluso construyeron sistemas rudimentarios.
A principios de la década de 2000, lo hipotético se hizo realidad cuando un excéntrico investigador biomédico llamado William Dobelle instaló una prótesis de este tipo en la cabeza de un paciente experimental.
En 2002, el escritor Steven Kotler recordaba con horror haber visto cómo Dobelle subía la electricidad y un paciente caía al suelo retorciéndose en un ataque. La causa fue una estimulación excesiva con demasiada corriente, algo que, resulta, no le gusta al cerebro. Los pacientes de Dobelle también tenían problemas de infecciones. Sin embargo, Dobelle comercializó su voluminoso dispositivo como si estuviera casi listo para su uso cotidiano, con un vídeo promocional de un ciego conduciendo lenta e inestablemente en un aparcamiento cerrado. Cuando Dobelle murió en 2004, también lo hizo su prótesis.
A diferencia de Dobelle, que proclamó una cura para los ciegos, Fernández dice casi constantemente cosas como: «No quiero hacerme ilusiones» y «Esperamos tener un sistema que la gente pueda utilizar, pero ahora mismo sólo estamos realizando los primeros experimentos.»
Pero Gómez, de hecho, vio.
Cama de clavos
Si la idea básica detrás de la vista de Gómez -conectar una cámara a un cable de vídeo en el cerebro- es sencilla, los detalles no lo son. Fernández y su equipo tuvieron que resolver primero la parte de la cámara. ¿Qué tipo de señal produce la retina humana? Para intentar responder a esta pregunta, Fernández toma retinas humanas de personas que han muerto recientemente, las conecta a electrodos, las expone a la luz y mide lo que llega a los electrodos. (Su laboratorio mantiene una estrecha relación con el hospital local, que a veces llama en mitad de la noche cuando fallece un donante de órganos. Una retina humana sólo puede mantenerse viva durante unas siete horas). Su equipo también utiliza el aprendizaje automático para hacer coincidir la salida eléctrica de la retina con entradas visuales simples, lo que les ayuda a escribir un software para imitar el proceso de forma automática.
El siguiente paso es tomar esta señal y llevarla al cerebro. En la prótesis que Fernández construyó para Gómez, una conexión por cable se dirige a un neuroimplante común conocido como matriz Utah, que es apenas más pequeño que la punta elevada del extremo positivo de una pila AAA. Del implante sobresalen 100 diminutas puntas de electrodos, cada una de ellas de un milímetro de altura, que en conjunto parecen una cama de clavos en miniatura. Cada electrodo puede suministrar una corriente a entre una y cuatro neuronas. Cuando se inserta el implante, los electrodos perforan la superficie del cerebro; cuando se retira, se forman 100 minúsculas gotas de sangre en los orificios.

Fernández tuvo que calibrar un electrodo cada vez, enviándole corrientes cada vez más fuertes hasta que Gómez notó cuándo y dónde veía un fosfeno. La ventaja de nuestro método es que los electrodos de la matriz sobresalen en el cerebro y se sitúan cerca de las neuronas», afirma Fernández. Esto permite que el implante produzca la vista con una corriente eléctrica mucho menor que la necesaria en el sistema de Dobelle, lo que reduce drásticamente el riesgo de convulsiones.
El gran inconveniente de la prótesis -y la principal razón por la que Gómez no pudo mantener la suya más allá de seis meses- es que nadie sabe cuánto tiempo pueden durar los electrodos sin degradar el implante o el cerebro del usuario. «El sistema inmunitario del cuerpo empieza a romper los electrodos y los rodea de tejido cicatrizado, lo que acaba debilitando la señal», dice Fernández. También existe el problema de que los electrodos se flexionan cuando alguien se mueve. A juzgar por la investigación en animales y por un primer vistazo a la matriz que utilizó Gómez, supone que la configuración actual podría durar de dos a tres años, y quizás hasta 10 antes de fallar. Fernández confía en que unos pequeños retoques amplíen esa duración a unas cuantas décadas, un requisito fundamental para una pieza de hardware médico que requiere una intervención quirúrgica invasiva en el cerebro.
Con el tiempo, la prótesis, al igual que un implante coclear, tendrá que transmitir su señal y energía de forma inalámbrica a través del cráneo para llegar a los electrodos. Pero por el momento, su equipo ha dejado la prótesis cableada para los experimentos, lo que proporciona la mayor flexibilidad para seguir actualizando el hardware antes de establecer un diseño.
A 10 píxeles por 10 píxeles, que es aproximadamente la máxima resolución potencial que podría representar el implante de Gómez, se pueden percibir formas básicas como letras, el marco de una puerta o una acera. Pero los contornos de una cara, por no hablar de una persona, son mucho más complicados. Por eso Fernández aumentó su sistema con un software de reconocimiento de imágenes para identificar a una persona en una habitación y emitir un patrón de fosfenos al cerebro de Gómez que ella aprendió a reconocer.
Con 25 por 25 píxeles, escribe Fernández en una diapositiva que le gusta presentar, «la visión es posible». Y como la matriz de Utah en su forma actual es tan pequeña y requiere tan poca energía para funcionar, Fernández dice que no hay ninguna razón técnica para que su equipo no pueda instalar de cuatro a seis en cada lado del cerebro, ofreciendo visión a 60 x 60 píxeles o más. Aun así, nadie sabe cuánta información puede recibir el cerebro humano de estos dispositivos sin sentirse abrumado y mostrar el equivalente a la nieve de la televisión.
Cómo se ve

Gómez me dijo que se habría quedado con el implante instalado si le hubieran dado a elegir y que será la primera en la fila si hay una versión actualizada. Cuando Fernández termine de analizar su matriz, Gómez planea enmarcarla y colgarla en la pared de su salón.
De vuelta al laboratorio de Fernández, se ofrece a conectarme a un dispositivo no invasivo que utiliza para examinar a los pacientes.
Sentada en el mismo sillón de cuero que Gómez ocupó durante el experimento pionero del año pasado, espero mientras un neurólogo sostiene una varita con dos anillos contra el lado de mi cabeza. El dispositivo, llamado bobina de mariposa, está conectado a una caja que excita las neuronas del cerebro con un potente pulso electromagnético, un fenómeno llamado estimulación magnética transcraneal. La primera ráfaga se siente como si alguien me diera una descarga en el cuero cabelludo. Mis dedos se enroscan involuntariamente en las palmas de las manos. «¡Mira, ha funcionado! dice Fernández, riéndose. «Eso fue tu corteza motora. Ahora intentaremos darte algunos fosfenos».
El neurólogo vuelve a colocar la varita y prepara la máquina para una rápida serie de pulsos. Esta vez, cuando dispara, siento un intenso zzp-zzp-zzp, como si alguien utilizara la parte posterior de mi cráneo como aldabonazo. Entonces, aunque tengo los ojos muy abiertos, veo algo: una línea horizontal brillante atraviesa el centro de mi campo de visión, junto con dos triángulos brillantes llenos de lo que parece nieve de televisión. La visión se desvanece tan rápido como llegó, dejando un breve resplandor.
«Esto es como lo que podía ver Berna», dice Fernández. Excepto que su «visión» del mundo era estable mientras la señal se transmitía a su cerebro. También podía girar la cabeza y, con las gafas puestas, mirar alrededor de la habitación. Lo que había visto no eran más que fantasmas internos de un cerebro eléctricamente excitado. Gómez podía realmente extender la mano y tocar el mundo que miraba por primera vez en 16 años.
RegístrateSuscríbete ahora