US Pharm. 2015;40(12):HS5-HS11.
ABSTRACT: Kirroosi on heterogeeninen diagnoosi, joka vaikuttaa maksan toimintaan, mukaan lukien lääkkeiden metaboliaan ja puhdistumaan, mutta tarkka vaikutus on edelleen epäselvä. Terveydenhuollon ammattilaisten keskuudessa esiintyy väärinkäsityksiä ja merkittävää käytännön vaihtelua kipulääkkeiden käytöstä potilailla, joilla on maksan toimintahäiriö. Rajallisten turvallisuus- ja tehotietojen perusteella parasetamoli on suositeltavin kipulääke maksasairautta sairastavilla potilailla, jotka eivät juo aktiivisesti, ja sitä voidaan annostella jopa 2-3 g/vrk. Ei-steroidisia tulehduskipulääkkeitä (NSAID-lääkkeet) on vältettävä niiden munuaisten vajaatoimintaan, nesteen kertymiseen ja lisääntyneeseen verenvuotoriskiin liittyvien haittavaikutusten vuoksi. Opioideja on käytettävä varovaisesti, ja ne on aloitettava välittömästi vapautuvilla valmisteilla pieninä annoksina pidennetyin väliajoin ja tarkassa seurannassa. Kaikki kipulääkkeet on titrattava huolellisesti, jotta saavutetaan turvallinen ja riittävä kivunlievitys potilailla, joilla on maksan vajaatoiminta.
Kirroosi määritellään pysyväksi maksan fibroosiksi, joka on sekundaarinen vaurio tai vaurio. Se on heterogeeninen diagnoosi, joka johtaa eriasteiseen kyhmyjen muodostumiseen, elinten toimintahäiriöihin, komplikaatioihin sekä merkittävään sairastuvuuteen ja kuolleisuuteen. Kirroosin syitä ovat muun muassa alkoholin väärinkäyttö, B- ja C-hepatiitti, syöpä ja ei-alkoholisteinen steatohepatiitti.1 ”Krooninen maksasairaus ja kirroosi” ensisijaisena diagnoosina aiheutti yli 101 000 sairaalahoitojaksoa vuonna 2010.2 Vuonna 2013 maksakirroosi ilmoitettiin johtavaksi kuolinsyyksi 25-64-vuotiailla ja 12. johtavaksi kuolinsyyksi kaikissa ikäryhmissä, ja se aiheutti yli 36 000 kuolemantapausta.2
Valitettavasti nämä luvut saattavat olla aliarvioituja johtuen kansainvälisen tautiluokituksen (ICD) koodien diagnostisten kriteerien rajoituksista, joissa ei oteta huomioon kirroosiin liittyviä komplikaatioita. Erään tutkimuksen mukaan maksaan liittyvät kuolemantapaukset saattavat olla jopa kaksi kertaa suuremmat kuin mitä CDC tällä hetkellä ilmoittaa.3
Hoitohenkilökunta tuntee maksan elintärkeän roolin monien lääkkeiden aineenvaihdunnassa ja puhdistumisessa. Kirroosi voi johtaa portohepaattisten shunttien kehittymiseen, mikä viime kädessä vähentää monien suun kautta otettavien lääkkeiden ensikierron metaboliaa. Vähentynyt albumiinituotanto voi myös johtaa voimakkaasti proteiineihin sitoutuneiden lääkkeiden vapaiden lääkeaineiden pitoisuuksien kasvuun. Yleisesti ajatellaan, että maksan toimintahäiriön edetessä lääkkeiden eliminaatio heikkenee; kroonista hepatiittia tai maksasyöpää sairastavilla potilailla, joilla ei ole maksakirroosia, lääkkeiden puhdistuma voi kuitenkin muuttua vain vähän.4 On edelleen epäselvää, missä määrin maksakirroosi vaikuttaa lääkkeiden dispositioon.
Tietyillä lääkkeillä on erityiset munuaissäätöparametrit, mutta hepaattisia lääkkeiden annossäätöjä ei välttämättä ole helposti saatavilla. Monissa tutkimuksissa on arvioitu farmakokinetiikkaa ja potilaiden analgeettien seerumipitoisuuksia, jotka eivät välttämättä korreloi potilaan vasteen kanssa. Muissa saatavilla olevissa tutkimuksissa on keskitytty pääasiassa C-hepatiittiin, vaikka monille potilaille kehittyy maksan toimintahäiriö ja kirroosi muista syistä. Child-Pughin pistemäärät, joita ei yleisesti lasketa käytännössä, ohjaavat usein annostelua, mutta tuloksena olevat suositukset voivat silti olla epämääräisiä ilman selkeitä ohjeita kliinistä soveltamista varten. Potilaiden hoitoa voi vaikeuttaa entisestään samanaikainen munuaisten vajaatoiminta, liittyipä se sitten maksasairauteen, kuten hepatorenaaliseen oireyhtymään, tai muuhun syyhyn.4
Analgeettisten lääkkeiden käyttö kirroosissa
Kivunhoito on usein haaste terveydenhuollon ammattihenkilöstölle, mutta se on edelleen erittäin tärkeä osa laadukasta potilashoitoa, ja se on yleinen potilastyytyväisyyteen vaikuttava tekijä.5 Kroonista maksasairautta sairastavilla potilailla on todettu olevan paljon kipua, ja sen esiintyvyydeksi on raportoitu 32-77 %.6-8 Kivun ja opioidipohjaisten kipuhoitojen on todettu olevan merkittäviä ennusmerkkejä terveydenhuollon käytöstä maksasairauspotilailla.8
Eräässä retrospektiivisessä katsauksessa todettiin, että maksansiirtoa edeltävistä maksansiirtoa sairastavista potilaista (n = 108) 77 % raportoi kipua, joka kohdistui ruumiiseen, ja yli kolmasosalla heistä kipua oli useissa eri paikoissa.7 Kipujen raportoitiin vaikuttaneen työntekoon, nukkumaanmenoon, liikuntakykyyn, ruokahalukkuuteen, viihtyvyyteen ja mielialaan. Noin 90 prosenttia ilmoitti saaneensa lääkehoitoa, mutta vain 33 prosenttia koki kivun helpottuneen. Lyhytvaikutteisia opioideja määrättiin 40 prosentissa tapauksista, ja 32 prosenttia potilaista ilmoitti saaneensa viisi tai useampia kipulääkkeitä. Kirjoittajat päättelivät, että loppuvaiheen maksasairauspotilaiden kipu on hyvin yleistä, se vaikuttaa toimintakykyyn ja sitä hoidetaan usein alihoidetusti huolimatta lukuisista määrätyistä lääkehoidoista7 .
Polyfarmasiaa ehdotettiin yleiseksi lähestymistavaksi kivunhoitoon, mikä saattaa johtua siitä, että ylivarovaiset määrääjät käyttävät useiden lääkkeiden hyvin pieniä annoksia sen sijaan, että ne titraisivat ja optimoisivat vähemmän lääkkeitä.7 Polyfarmasia lisää kustannuksia, vaikeuttaa lääkkeiden tehon ymmärtämistä, synnyttää terapeuttisia päällekkäisyyksiä ja kasvattaa lääkkeiden ja lääkkeiden välisten yhteisvaikutusten ja haittavaikutusten luonnostaan johtuvaa riskiä. Kirroosin kivunhoito on monimutkainen lääkehoidon osa-alue, jossa on otettava huomioon maksan muuttunut patofysiologia ja tasapaino riittävän kivunlievityksen ja merkittävien mahdollisten haittavaikutusten välttämisen välillä.7
Asetaminofeeni
Yleisesti uskotaan, että maksan toimintahäiriöpotilailla tulisi välttää asetaminofeenin käyttöä maksan vajaatoimintaa sairastavilla potilailla sen hyvin tunnetun yliannostustapauksissa esiintyvän hepatotoksisuuden riskin vuoksi. Tämä riski liittyy suoraan muiden metaboliareittien kyllästymiseen ja glutationivarastojen (GSH) ehtymiseen.5 Noin 5 % parasetamolista metaboloituu CYP450-entsyymien (pääasiassa 2E1 sekä 1A3 ja 3A4) välityksellä reaktiiviseksi metaboliitiksi N-asetyyli-p-bentsokinoni-imiiniksi (NAPQI). GSH:n läsnä ollessa NAPQI konjugoituu ja erittyy munuaisten kautta. Kun GSH:ta ei ole saatavilla, NAPQI kertyy ja aiheuttaa hepatosyyttien nekroosia ja apoptoosia.
Alkoholisteille voi kehittyä CYP2E1-induktio kroonisen alkoholin nauttimisen vuoksi, ja heillä on aliravitsemuksesta johtuva alentunut GSH-taso. Tällaiset fysiologiset muutokset voivat aiheuttaa sen, että näillä potilailla on lisääntynyt asetaminofeenin aiheuttaman maksavaurion riski. Näin ollen on olemassa huoli siitä, että kaikilla kirroosipotilailla on alhaisemmat GSH-pitoisuudet ja lisääntynyt maksatoksisuuden riski parasetamolin käytön yhteydessä. Vaikka kirroosipotilailla on todettu pidentynyt puoliintumisaika, ei ole käytettävissä prospektiivisia pitkäaikaistutkimuksia parasetamolin turvallisuuden arvioimiseksi. Joidenkin tutkimusten mukaan maksavaurio on harvinainen asianmukaisella annostelulla ja että parasetamoli on hyvin siedetty vakaassa kroonisessa maksasairaudessa enintään 4 g:n vuorokausiannoksessa, eikä CYP:n lisääntyneestä aktiivisuudesta tai kriittisesti tyhjentyneistä GSH-varastoista ole viitteitä.5,9,10
Asiantuntijalausuntojen perusteella suositellaan 2-3 g:n vuorokausiannoksia sekä lyhyt- että pitkäaikaiskäytöksi kirroosipotilaille, jotka eivät juo alkoholia aktiivisesti, sekä lyhytaikaiseen että pitkäaikaiskäyttöön4,5 . Vastoin yleistä käsitystä parasetamolia pidetään maksan toimintahäiriöissä ensisijaisena lääkkeenä, kun se pidetään vuorokausiannoksen kokonaismäärän rajoissa, mutta sitä tulisi välttää potilailla, jotka käyttävät aktiivisesti alkoholia.4,11,12 IV-asetamoli on vasta-aiheinen vaikeassa maksan vajaatoiminnassa ja vaikeassa aktiivisessa maksasairaudessa.13
Nonsteroidiset tulehduskipulääkkeet (NSAID-lääkkeet)
Kirroosipotilailla NSAID-lääkkeillä on odotettavissa muutoksia metaboliassa ja biologisessa hyötyosuudessa, koska CYP:n metabolia ja proteiineihin sitoutuminen on merkittävää.5 Kirroosipotilaita koskeva huoli liittyy kuitenkin ensisijaisesti NSAID-lääkkeiden fysiologisiin vaikutuksiin. Nämä lääkkeet estävät prostaglandiinisynteesiä, mikä johtaa munuaisten verenkierron ja glomerulusten suodatusnopeuden (GFR) pienenemiseen sekä natriumin ja veden heikentyneeseen erittymiseen munuaisten kautta, mikä voi pahentaa askitesia ja lisätä hepatorenaalisen oireyhtymän riskiä kirroosipotilailla.4 Tulehduskipulääkkeiden tiedetään aiheuttavan ruuansulatuskanavan ärsytystä, haavautumista ja perforaatiota, ja niiden tiedetään aiheuttavan verihiutaleiden tromboksaani-A2:n tuotannon estymisestä johtuen lisäävän potilailla verenvuotojen kokonaisriskiä4,5 . Trombosytopenian, hyytymistekijöiden vähentyneen synteesin ja portaalihypertensioon liittyvien ruokatorven suonikohjujen vuoksi kirroosipotilailla voi olla suurempi verenvuotoriski, joka voi olla hengenvaarallinen.4 Näistä syistä NSAID-lääkkeitä tulisi välttää kirroosissa.
Opioidit
Opioidit ovat yleisin lääkeryhmä analgesiaan, erityisesti keskivaikeaan ja kovaan kipuun tai kipuun, jota parasetamoli ja NSAID-lääkkeet eivät lievitä. Opioidit voivat edistää merkittäviä komplikaatioita kirroosin yhteydessä, mukaan lukien enkefalopatian saostuminen, mikä oikeuttaa varovaisuuteen niiden käytössä.5 On järkevää pitää mielessä, että opioidien vaikutukset voidaan kumota naloksonilla, kun taas hoitamattoman tai alihoidetun kivun aiheuttamat komplikaatiot voivat olla merkittäviä.14 Opioidit voivat olla tarpeen sen jälkeen, kun asianmukaiset ei-lääkkeelliset ja muut kuin opioidihoidot ovat tuottaneet riittämättömiä tuloksia.7
Oksidaatio on opioidien pääasiallinen metaboliareitti (usein CYP-entsyymien kautta) morfiinia lukuun ottamatta, ja sen katsotaan vaikuttavan maksan toimintahäiriöihin.4,15 Maksasairauksissa oksidaatio vähenee, mikä johtaa lääkkeen puhdistuman pienenemiseen ja/tai lisääntyneeseen oraaliseen biologiseen hyötyosuuteen vähentyneen ensikierron metabolian myötä. Glukuronidaation uskotaan vaikuttavan vähemmän lievässä tai keskivaikeassa maksan toimintahäiriössä, mutta se voi olla merkittävää vaikeassa sairaudessa.4 Nämä seikat huomioon ottaen tiettyjä opioideja pidetään turvallisina ja tehokkaina, ja ne ovat suositeltavampia kuin tulehduskipulääkkeet keskivaikeassa tai vaikeassa kivunhoidossa pienemmillä annoksilla ja pidennetyillä hoitoväleillä. Epämääräisten suositusten vuoksi päätös jätetään kuitenkin usein lääkärin kliinisen harkinnan varaan.15 Pitkävaikutteisia aineita voidaan harkita vasta sen jälkeen, kun lyhytvaikutteisten aineiden turvallinen ja tehokas annostelu on määritetty.5
Tramadoli: Tramadoli metaboloituu yli 80-prosenttisesti maksassa.4 Vaikka sen on oletettu tuottavan vähemmän kivunlievitystä maksakirroosipotilailla vähentyneen biotransformaation vuoksi, tätä ei ole havaittu kliinisissä tutkimuksissa.4 Eräässä tutkimuksessa todettiin merkittävä ero huippupitoisuudessa (Cmax) ja huippuajassa (Tmax), puhdistuma pieneni puoleen ja eliminaation puoliintumisaika oli jopa kolminkertainen kontrolliin verrattuna 20 maksan pahanlaatuista syöpää sairastavalla potilaalla 10 terveeseen kontrolliryhmään.16 Kirjoittajat suosittelevat annosteluväliaikaisen annosteluväliaikaisen annosteluväliaikaisen annosteluväliaikaisen annosteluväliaikaisen annosteluajan pidentämistä, ja katsovat, että 50 mg:n pitoisuus 12 tunnin välein on turvallista ja tehokasta tramadolia. Toiset ovat suositelleet 25 mg:aa 8 tunnin välein maksan toimintahäiriöissä.5 Lääketietolähteet, kuten Lexicomp, suosittelevat kirroosipotilaille 50 mg:aa 12 tunnin välein ja toteavat, että depotvalmistetta ei pidä käyttää potilaille, joilla on vaikea (Child-Pugh-luokan C) maksan toimintahäiriö.17
Tramadolista voi olla hyötyä vaikeasti hoidettavassa kivussa, koska se estää osittain serotoniinin takaisinottoa ja vaikuttaa perifeerisiin kipuratoihin.5 Varovaisuutta on noudatettava tramadolin suhteen potilailla, joilla on aiemmin ollut kouristuskohtauksia, ja yhdistelmänä muiden serotonergisten lääkkeiden kanssa, koska tramadoli vaikuttaa alentavasti kouristuskynnykseen ja koska se voi aiheuttaa serotoniinioireyhtymän. Tramadolin annosta ja antotiheyttä on myös pienennettävä munuaistoiminnan mukaan.17
Hydrokodoni ja oksikodoni: Hydrokodoni ja oksikodoni ovat riippuvaisia CYP2D6:sta ja 3A4:stä aineenvaihdunnassa voimakkaammiksi metaboliiteikseen, vastaavasti hydromorfoniksi ja oksimorfoniksi.5 Näiden lääkkeiden analgeettinen vaikutus voi olla heikompi maksan toimintahäiriöstä kärsivillä potilailla, koska muuntuminen aktiivisiksi metaboliiteiksi on vähentynyt, kun taas puhdistuma on pienentynyt ja puoliintumisaika on pidentynyt, mikä voi aiheuttaa enemmän ei-toivottuja vaikutuksia.4,5 Hoito suositellaan aloitettavan pienemmillä annoksilla ja pidennetyin annosteluvälein siten, että annetaan annosten väliin riittävästi aikaa kumuloitumisen välttämiseksi ja että hoitotiheys tiitrataan potilaan vasteen mukaan. Parasetamoliyhdistelmävalmisteiden (esim. Vicodin, Percocet) kanssa on noudatettava varovaisuutta ja varmistettava, että parasetamolin kokonaisvuorokausiannos pysyy suositellun 2-3 g/vrk rajan sisällä kaikista lähteistä.5
Morfiini: Morfiinilla katsotaan olevan suuri maksan uuttuma ensikierron metaboliassa, minkä vuoksi se on biologisesti käytettävissä vain 30-40 % terveillä potilailla suun kautta annostelun jälkeen.4,5 Morfiini metaboloituu maksassa morfiini-6-glukuronidiksi (aktiivinen metaboliitti) ja morfiini-3-glukuronidiksi (inaktiivinen metaboliitti, jolla on potentiaalisia hermomyrkyllisiä vaikutuksia), jotka sen jälkeen poistuvat munuaisten kautta. Kun ensikierron metabolia vähenee kirroosipotilailla, morfiini on todennäköisesti paremmin biologisesti käytettävissä, ja pienempiä suun kautta otettavia annoksia suositellaan.4,5,15 Tutkimukset ovat johdonmukaisesti osoittaneet, että kirroosipotilailla morfiinin puhdistuma on pienentynyt ja puoliintumisaika pidentynyt. On suositeltu, että annosteluväliä pidennetään jopa kaksinkertaiseksi lääkkeen kertymisen välttämiseksi sekä suonensisäisessä että oraalisessa annostelussa.5 Morfiinia on vältettävä munuaisten vajaatoiminnassa, mukaan lukien hepatorenaalinen oireyhtymä, sen metaboliittien merkittävän kertymisen ja neurotoksisuuden riskin vuoksi.4
Hydromorfoni: Joissakin tutkimuksissa on raportoitu Cmax-arvon nousseen jopa nelinkertaiseksi hydromorfonin välittömän vapautumisen kerta-annoksen jälkeen potilailla, joilla on kohtalainen maksasairaus, johtuen heikentyneestä ensikierron metaboliasta maksan toimintahäiriössä ja suuresta maksan uuttovoimasta.4 On suositeltu, että aloitetaan pienemmillä annoksilla, mutta säilytetään samankaltainen annosteluväli.4,5 Hydromorfonin farmakokinetiikkaa ei ole tutkittu potilailla, joilla on vaikea maksasairaus. Hydromorfonin puhdistumaan ei näytä vaikuttavan varsinkaan munuaisten toimintahäiriö. On kuitenkin ehdotettu, että hydromorfonia ei käytettäisi hepatorenaalisessa oireyhtymässä, koska on havaittu riski sen hermostoa kiihdyttävän metaboliitin, hydromorfoni-3-glukuronidin, kertymisestä.4
Fentanyyli: Vaikka fentanyyli on voimakkaasti proteiineihin sitoutunutta, sen ei uskota vaikuttavan kirroosiin.4,5,15 Fentanyyli saattaa olla paremmin siedetty kirroosipotilailla, koska sillä ei ole myrkyllisiä metaboliitteja.4 Fentanyyli ei kuitenkaan välttämättä ole sopivin aine, koska sen teho on erittäin korkea ja koska muut kliiniset skenaariot (esim, akuutti kipu, avohoito ja oraalisen annostelun tarve).15
Jotkut kirjoittajat ovat suositelleet transdermaalisten fentanyylilaastareiden käyttöä ensilinjan hoitovaihtoehtona vaikeasti hoidettavaan kipuun, mutta tämä on kiistanalaista, sillä kirroosipotilaiden Cmax-pitoisuuksien ja käyrän alle jäävän pinta-alan (AUC) on todettu olevan koholla laastareita käytettäessä (35 % ja 73 %).4,5,18 On tärkeää muistaa, että fentanyylilaastarin käyttöä tulisi harkita vasta sitten, kun opioiditarpeet on määritetty lyhytvaikutteisten opioidien titrauksen avulla.15 On suositeltavaa aloittaa käyttö 50 %:lla tavanomaisesta annoksesta, kun kyseessä on lievä tai keskivaikea maksan vajaatoiminta, ja välttää käyttöä, kun kyseessä on vaikea maksan vajaatoiminta.18 Fentanyyliä pidetään hyvänä vaihtoehtona munuaisten vajaatoiminnassa, ja sen antamista suonensisäisesti voidaan harkita hepatorenaalisessa oireyhtymässä, koska se on yksi niistä opioideista, joihin munuaisten toimintahäiriö vaikuttaa vähiten.4,5
Meperidiini: Nykyisessä käytännössä meperidiiniä käytetään harvoin analgesiaan, koska sen normeperidiinimetaboliitin kertymisestä aiheutuu kouristusriski. Vaikka normeperidiinipitoisuudet voivat olla pienempiä, koska CYP:n aktiivisuus on vähentynyt näillä potilailla, biologinen hyötyosuus on lisääntynyt, mikä liittyy vähentyneeseen proteiineihin sitoutumiseen ja viivästyneeseen puhdistumaan, ja metaboliitti voi silti kertyä.4,5,15 Meperidiiniä tulisi välttää kirroosissa.
Kodeiini: Terveillä potilailla kodeiinin analgeettinen vaikutus vaihtelee CYP2D6:n fenotyyppisen vaihtelun vuoksi, mikä vaikuttaa muuntumiseen morfiiniksi. Maksan toimintahäiriöpotilailla kodeiinin seerumipitoisuudet voivat vaihdella enemmän CYP:n vähentyneen aktiivisuuden vuoksi, mikä aiheuttaa analgeettisen vaikutuksen heikkenemistä.4,5,15 Kirroosipotilailla tehtyjen tutkimusten yleisen puutteen vuoksi kodeiinia ei suositella.
Metadoni: Opioidiriippuvuuden hoidossa käytetään usein metadonia. Lääkeaineeseen liittyy monia haasteita, sillä sen biologinen hyötyosuus, proteiineihin sitoutuminen ja pitkä puoliintumisaika vaihtelevat huomattavasti yksilöiden välillä.4,5,15 Se metaboloituu pääasiassa CYP3A4:n välityksellä.15 Kertymistä voi esiintyä toistuvassa annostelussa vaikeissa maksan toimintahäiriöissä, ja akuutti alkoholin nauttiminen voi nostaa pitoisuuksia plasmassa.4 Metadonin käyttöä analgesiaan potilailla, joilla on maksasairaus, ei ole tutkittu, joten sitä ei suositella käytettäväksi näillä potilailla.4 Valvottujen metadonin ylläpito-ohjelmien hyödyt opioidiriippuvuuden, kuten heroiinin väärinkäytön, hoidossa voivat kuitenkin olla mahdollisia riskejä suuremmat.5
Buprenorfiini: Buprenorfiinin, osittaisen mu-opioidiagonistin, oraalinen anto johtaa laajaan ensikierron metaboliaan ja heikkoon analgeettiseen vaikutukseen, kun taas sublingvaalinen anto mahdollistaa sen, että noin 50-55 % lääkeaineesta välttyy CYP3A4:n aiheuttamalta inaktivoitumiselta.4,15 Valitettavasti buprenorfiinia koskevia tutkimuksia ei ole tällä hetkellä saatavilla sen selvittämiseksi, tarvitaanko annoksen mukauttamista vai pysyykö farmakokinetiikka muuttumattomana maksan vajaatoiminnassa. Maksatulehdusta on raportoitu buprenorfiinin käytön yhteydessä potilailla, joilla on ennestään maksan toimintahäiriö. Näistä syistä buprenorfiinia on käytettävä varovaisesti potilailla, joilla on maksasairaus.
Muuta
Lidokaiini: Paikallisen lidokaiinilaastarin käyttö on yleinen harkinta paikallisen kivun hallinnassa. Vaikka suun kautta otettavalla lidokaiinilla katsotaan olevan korkea maksan uuttuminen ensikierron metabolian myötä, ei löytynyt kirjallisuutta, jossa käsiteltäisiin lidokaiinilaastareiden farmakokinetiikkaa tai käyttöä kirroosipotilaiden kivunhoitoon.19 Maksan toimintahäiriöön liittyvä kipu voi olla diffuusia ja/tai liittyä askitesiin, mikä rajoittaa paikallisesti käytettävien lidokaiinilaastareiden käyttöaiheita.7 Näyttöä ei ole riittävästi ja mahdollisen toksisuuden vuoksi lidokaiinia tulisi käyttää varovaisesti maksan toimintahäiriöpotilailla ja vain paikalliseen kipuun.
Trisykliset masennuslääkkeet (TCA): TCA-lääkkeet ovat pitkään olleet neuropaattisen kivun hoidon tukipilari.5 TCA-lääkkeet metaboloituvat ensikierron kautta ja erittyvät munuaisten kautta. Nämä aineet ovat tunnettuja antikolinergisistä vaikutuksistaan, joille kirroottiset potilaat saattavat olla herkempiä. Ummetus on merkittävä huolenaihe, joka voi näillä potilailla johtaa maksan enkefalopatiaan. Näitä lääkkeitä on käytettävä varoen ja vain tarvittaessa. Jos niitä käytetään, nortriptyliiniä ja desipramiinia voidaan suosia pienemmän tehon ja vähäisemmän sedaation, takykardian ja ortostaattisen hypotension vuoksi. On suositeltavaa aloittaa pienillä annoksilla maksasairauksissa ja titrata hitaasti potilaan vasteen perusteella.4
Kouristuslääkkeet: Antikonvulsiivisilla lääkkeillä on myös merkitystä neuropaattisen kivun hoidossa (välittäjäaineiden modulaation kautta), mutta nämä lääkkeet metaboloituvat yleisesti maksassa ja erittyvät munuaisten kautta.5 Pienemmät annokset ja pidemmät hoitovälit saattavat olla tarpeen maksakirroosipotilailla. Karbamatsepiiniin liittyy maksatoksisuutta, ja sitä tulisi välttää potilailla, joilla on maksan toimintahäiriö. Gabapentiini on suositeltavin aine, koska se ei metaboloidu maksassa eikä sitoudu proteiineihin, mutta sitä on säädettävä munuaistoiminnan mukaan.4
Yhteenveto ja suositukset
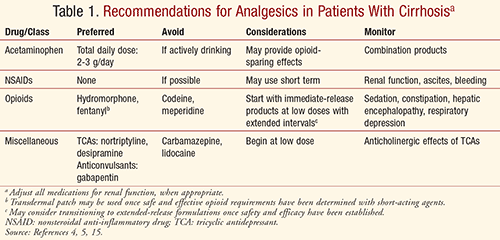
Kivunhoito on yksilöllistettävä kaikkien potilaiden kohdalla hyötyjen ja riskien suhteen ja kivunlievitystä ja haittavaikutuksia on seurattava tarkasti. Kivunhoidon tulisi sisältää monitieteinen lähestymistapa, johon kuuluu farmakologisia, käyttäytymiseen liittyviä, psykologisia ja fyysisiä toimenpiteitä parhaiden tulosten saavuttamiseksi ja elämänlaadun optimoimiseksi turvallisesti ja tehokkaasti. Lääkäreiden on aina otettava huomioon lääkkeiden aiheuttamien maksavaurioiden lisääntynyt mahdollisuus potilailla, joilla on ennestään maksasairaus, kirroosi mukaan lukien.5 Kun otetaan huomioon eri kipulääkkeiden farmakokineettiset ja haittavaikutusprofiilit, lääkäreiden tulisi ottaa huomioon TAULUKOSSA 1 esitetyt suositukset kirroosipotilaiden turvallisen ja riittävän kivunhallinnan aikaansaamiseksi.