- Vilka röntgenbilder och datortomografier är bäst för tumörer i binjurarna?
- CT-skanningar (CAT-skanningar) för att utvärdera tumörer och tillväxter i binjurarna
- MRI-scanningar för att utvärdera binjuretumörer
- Är nuklearmedicinska undersökningar användbara för att utvärdera tumörer i binjuren?
- Ultraljud för att utvärdera tumörer och tillväxter i binjurarna
Vilka röntgenbilder och datortomografier är bäst för tumörer i binjurarna?
Det finns fyra primära radiologiska (röntgen) undersökningar för att undersöka binjurarna (och resten av buken) med avseende på förekomst av en tumör (ordet ”tumör” betyder helt enkelt ”massa”. Dessa kan vara godartade eller maligna). Vissa av dessa tester är bättre än andra och används därför rutinmässigt, medan ett eller två används sällan men kan ge viktig information när de är positiva.
 Dr Carling studerar noggrant en datortomografi före en MBSA-operation (Mini Back Scope Adrenalectomy). Dr Carling har granskat tusentals skanningar av tumörer i binjurarna.
Dr Carling studerar noggrant en datortomografi före en MBSA-operation (Mini Back Scope Adrenalectomy). Dr Carling har granskat tusentals skanningar av tumörer i binjurarna.
När vi tittar på avbildningen av binjuren, oavsett om det är en ultraljuds-, datortomografi-, MRT-, nuklearmedicinsk (MIBG, PET etc.) eller annan bildundersökning, måste vi ha ett helhetsgrepp och utvärdera alla aspekter av tumören och patienten. Vi analyserar noggrant tumörens ”avbildningsfenotyp”. Den ”avbildande fenotypen” beskriver alla aspekter av hur tumören ser ut på din skanning och hjälper oss att komma fram till rätt diagnos, inklusive sannolikheten för cancer. Det bör noteras att detta är långt ifrån en perfekt vetenskap. I många fall kan vi aldrig säkert veta om tumören är cancerartad utan att ta bort den genom adrenalektomi. Eftersom tolkningen av bilder från binjurarna inte är svart eller vit behöver man ett team och en kirurg som är erfaren och har stort omdöme.
Vad letar de sakkunniga binjureläkarna efter på röntgenbilder och skanningar av binjurarna? Det vi letar efter på en bildundersökning (skanning) är en kombination av mer än ett dussin kriterier som ger oss ett helhetsintryck, som kallas ”bildfenotyp”. Vi undersöker till exempel noggrant tumörens storlek och form. Det innebär att vi tittar på om gränserna är släta eller oregelbundna, om marginalerna är tydliga eller otydliga och så vidare.
De viktigaste och mest centrala punkterna vid avbildning av binjurar och skanning av binjurar är:
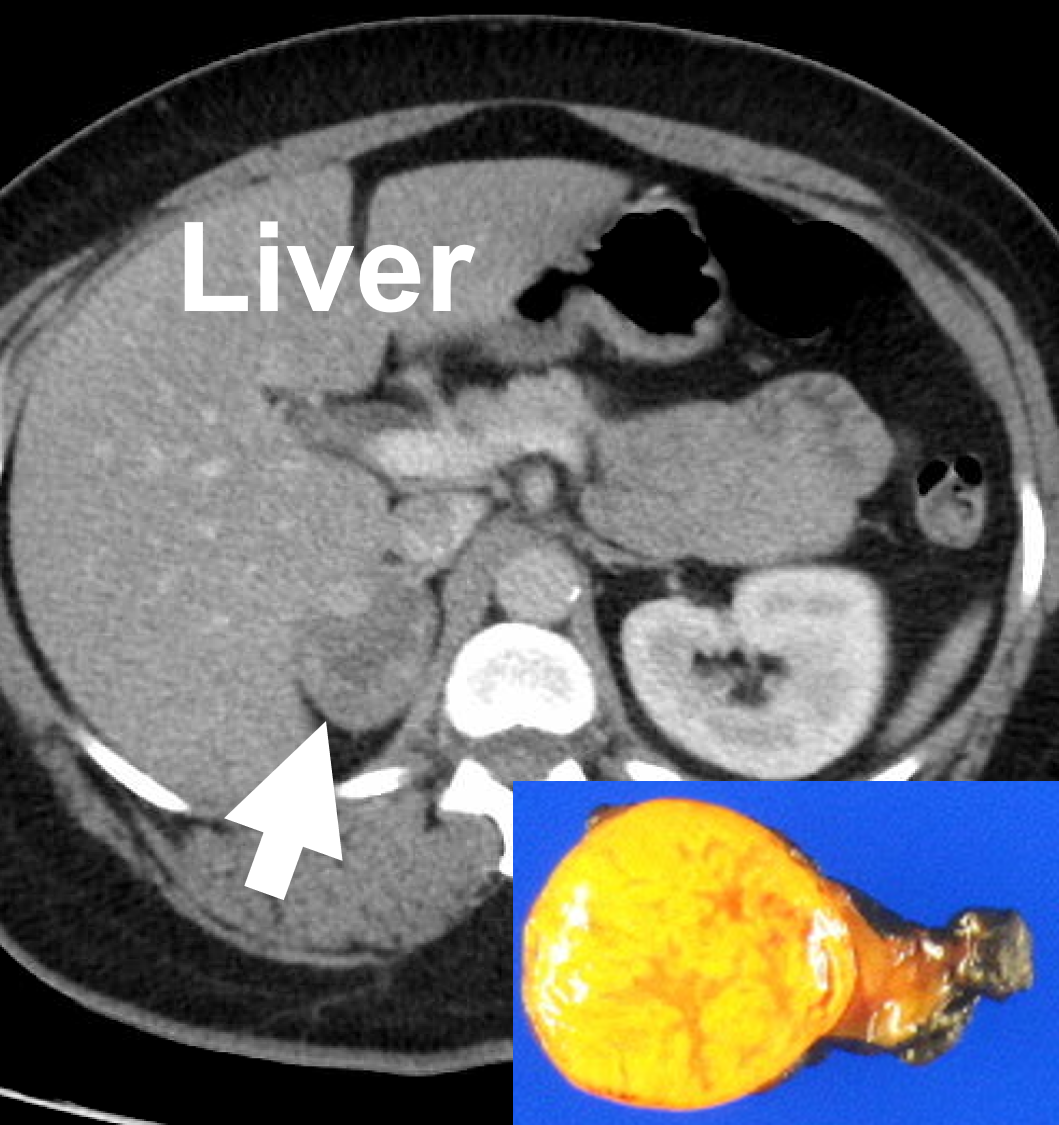 Binjureprotokoll, kontrastförstärkt datortomografi som visar ett höger binjureadenom (4,4 cm, pil) som orsakade Cushings syndrom. Benigna binjureadenom är vanligtvis släta, runda eller ovala, homogena och lipidrika.
Binjureprotokoll, kontrastförstärkt datortomografi som visar ett höger binjureadenom (4,4 cm, pil) som orsakade Cushings syndrom. Benigna binjureadenom är vanligtvis släta, runda eller ovala, homogena och lipidrika.
- Ett benignt kortikalt adenom är den vanligaste binjurtumören och den är nästan alltid rund. Ett kortikalt adenom är en binjurtumör som växer från binjurebarken – det yttersta lagret av binjuren. (Se binjurens anatomi för mer information)
- Den gyllene standarden för avbildning av binjurarna är en datortomografi (CAT-scanning). En ”adrenal-protocol, contrast enhancement CT scan” är bäst. En datortomografi av binjuren med och utan kontrast bör således alltid vara den första beställda skanningen, och i mer än 90 % av fallen den ENDA skanning som patienten behöver. Undantaget från denna regel är att om du har en allergi mot kontrastmedel, ska du få en datortomografi utan kontrast.
- MRI-undersökningar är nästan aldrig nödvändiga och bör aldrig vara den första undersökningen som en läkare beställer för att titta på binjuremassor.
- Nukleärmedicinska undersökningar är nästan aldrig nödvändiga. Nukleärmedicinska skanningar är användbara i vissa mycket specifika inställningar som få läkare någonsin kommer att se.
- Ultraljud är inte till någon större hjälp, så låt bli.
CT-skanningar (CAT-skanningar) för att utvärdera tumörer och tillväxter i binjurarna
Tomografisk datortomografi (även kallad CAT-skanningar) är mycket noggrann när det gäller att undersöka binjurarna och andra strukturer i buken, och den kan användas på alla typer av tumörer i binjurarna. Liksom de andra 3 testerna i denna grupp är datortomografin smärtfri. Det tar bara några minuter att genomföra den. De bilder som blir resultatet är mycket bra på att visa tumörer i hela kroppen och mycket exakta mått kan tas, vilket underlättar planeringen av efterföljande behandlingar. CT representerar den första nivåns avbildningsmodalitet för utvärdering av skador på binjurarna eftersom den är snabb, säkerställer stor upplösning, med fynd av förkontrastbilder och postkontrastbeteende som vanligen används för att uppnå en korrekt diagnos.
”Adrenalinprotokollet, kontrastförstärkt CT-scanning” är den bästa skanningen eller röntgenbilden för tumörer och massor i binjurarna. En oförstärkt (ingen intravenös kontrast ges till patienten) är bra, men inte alls lika bra som en CT med intravenös kontrast. På datortomografi är binjureadenom vanligen väl avgränsade runda eller ovala lesioner med homogena och relativt låga attenueringsvärden (lägre än 10 Hounsfield-enheter ) på grund av det höga fettinnehållet. 15-30 % av adenomerna är lipidfattiga och uppvisar därmed högre attenueringsvärden, vilket gör att enbart oförstärkt (kontrastfri) datortomografi tyvärr inte alltid är diagnostisk. I dessa fall krävs ytterligare avbildning efter intravenös kontrastadministration (binjureprotokoll, kontrastförstärkande datortomografi) för att skilja adenom från icke-adenom. Utvärderingen av förstärkningsmönstret hos binjureförändringar kräver ytterligare en sen fas efter den venösa fasen. Det finns olika CT-protokoll som föreslås för utvärdering av binjuremassor; det finns dock belägg för att ett protokoll med 15 minuters postkontrast har bäst diagnostisk noggrannhet.
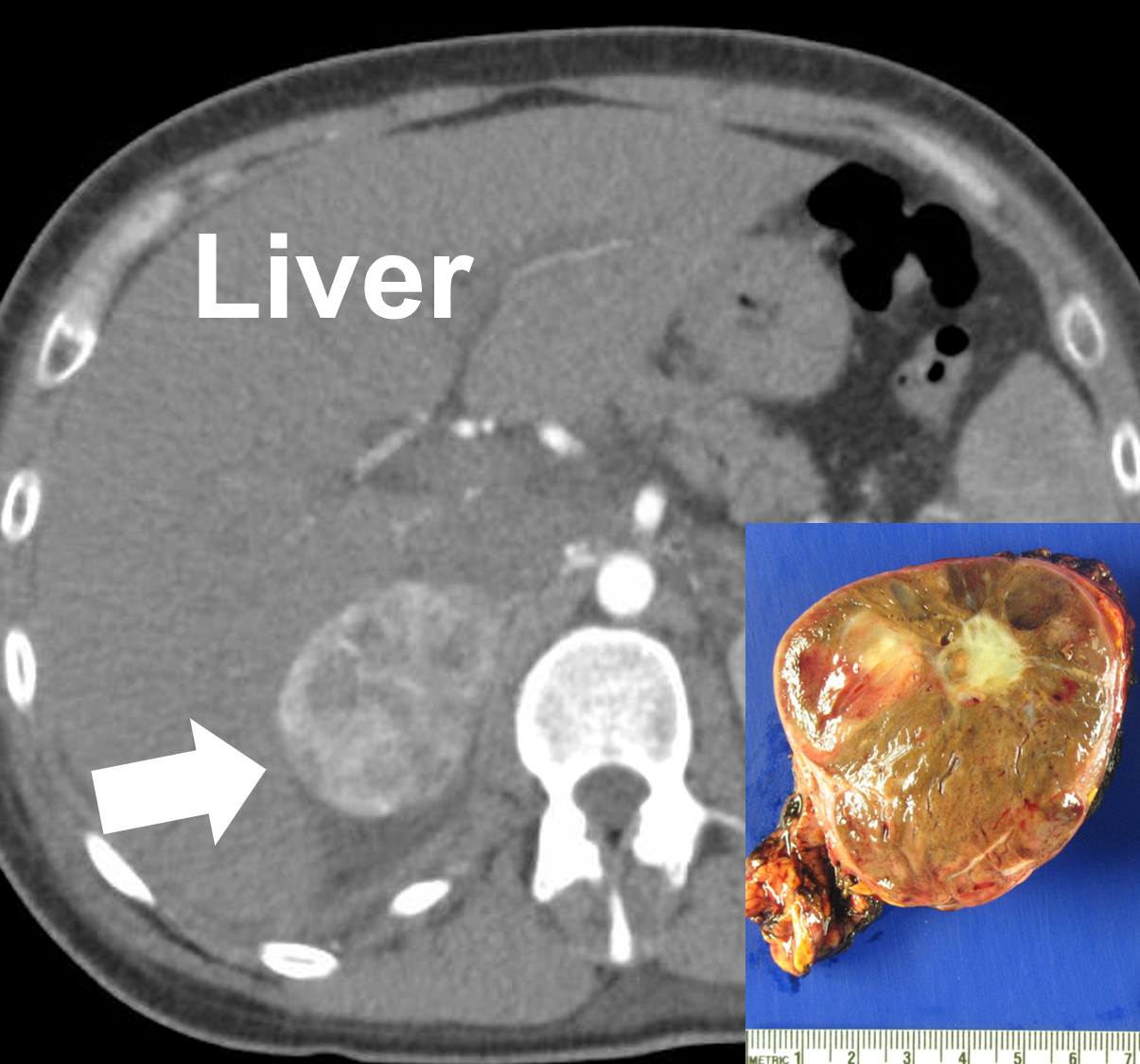 Ett höger 6 cm stort fenokromocytom som ses på en datortomografi (pil) och efter avlägsnande. Fenokromocytom är vaskulära och kan förefalla varierande med solida, cystiska, förkalkade och nekrotiska komponenter. Jag ber om ursäkt för det tekniska. Detta är den överlägset mest tekniska sidan på denna enorma webbplats. Vi gör detta eftersom nästan alla endokrinologer som får en patient med en tumör i binjurarna läser denna webbplats, så vi måste slänga in lite tekniska saker för dem så att de kan ta bättre hand om er. Oroa dig inte för de tekniska sakerna om du inte är läkare – fortsätt att läsa eftersom 95 % av den här webbplatsen är skriven för såväl patienter som läkare.
Ett höger 6 cm stort fenokromocytom som ses på en datortomografi (pil) och efter avlägsnande. Fenokromocytom är vaskulära och kan förefalla varierande med solida, cystiska, förkalkade och nekrotiska komponenter. Jag ber om ursäkt för det tekniska. Detta är den överlägset mest tekniska sidan på denna enorma webbplats. Vi gör detta eftersom nästan alla endokrinologer som får en patient med en tumör i binjurarna läser denna webbplats, så vi måste slänga in lite tekniska saker för dem så att de kan ta bättre hand om er. Oroa dig inte för de tekniska sakerna om du inte är läkare – fortsätt att läsa eftersom 95 % av den här webbplatsen är skriven för såväl patienter som läkare.
Den absoluta procentuella utsköljningen (APW) av kontrast från binjuretumören kan sedan beräknas med hjälp av en formel. Den relativa procentuella utvaskningen (RPW) används när det inte finns något oförstärkt CT-värde att tillgå. Om APW är >60 % eller RPW är >40 % efter 15 minuter från kontrasttillförsel tyder detta på godartat adenom, med en sensitivitet och specificitet på 88 % och 96 % vid APW respektive en sensitivitet och specificitet på 83 % och 93 % vid RPW.
Denna metod kan med viss säkerhet skilja godartade adenom, som förstärks snabbt och visar snabb utvattning, från icke-adenom såsom binjurebarkcancer, feokromocytom och metastaser, som i stället visar stark förstärkning men långvarig utvattning.
Pheokromocytom på kontrastförstärkt datortomografi. Fenokromocytom kan uppvisa solida, cystiska, kalkrika och/eller nekrotiska komponenter – ganska varierande. Mindre feos tenderar att uppvisa en jämnare attenuering, med en täthet på 40-50 HU. Efter kontrasttillförsel förstärks feokromocytom avidly (dvs. de blir mycket ljusa) med en del av dem som uppvisar högre förstärkning i den portala venösa fasen och andra i den arteriella fasen; trots detta liknar deras APW och RPW dem för adenom. Därför kan feokromocytom ofta inte på ett tillförlitligt sätt särskiljas från adenom med hjälp av CT-utspolningsprotokoll. När lesionerna är ganska stora (>6 cm) kan intralesionell blödning, nekros eller förkalkningar observeras.
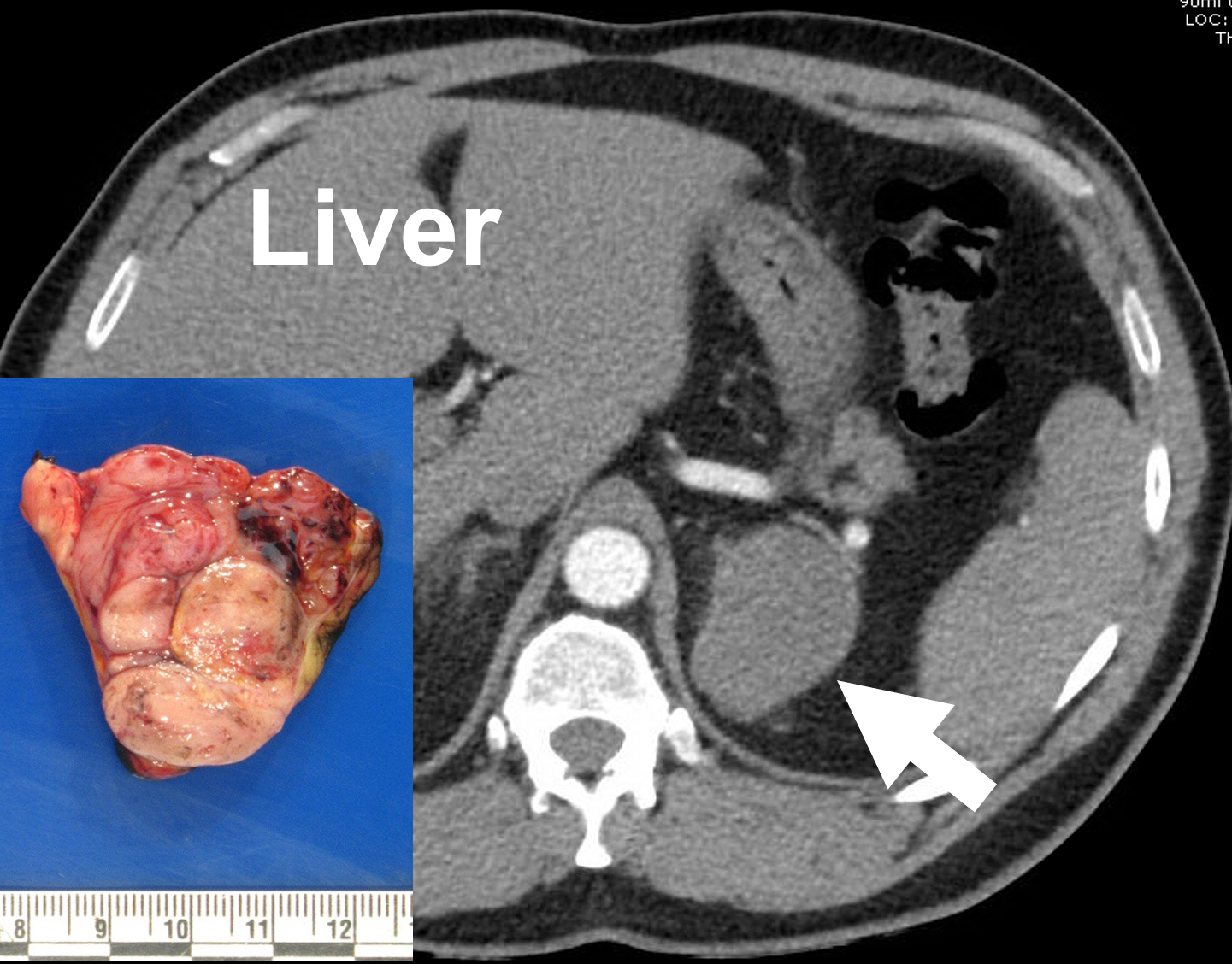 Vänster adrenokortikal cancer (pil) avbildad på en kontrastförstärkt datortomografi av binjureprotokollet (arteriell fas) och efter avlägsnande. Binjurecancer uppvisar ofta ett heterogent (variabelt) utseende på grund av nekros, förkalkningar och blödningar i tumören.
Vänster adrenokortikal cancer (pil) avbildad på en kontrastförstärkt datortomografi av binjureprotokollet (arteriell fas) och efter avlägsnande. Binjurecancer uppvisar ofta ett heterogent (variabelt) utseende på grund av nekros, förkalkningar och blödningar i tumören.
Adrenokortikalt karcinom (cancer) på kontrastförstärkt datortomografi. Cancer i binjurebarken (adrenokortikalt karcinom) uppvisar vanligtvis ett heterogent (varierande) utseende på grund av nekros, förkalkningar och blödning (tidigare blödning i tumören). Efter intravenös kontrastinjektion uppvisar de ofta heterogen och huvudsakligen perifer förstärkning. Karcinomets RPW tenderar att vara mindre än 40 %. Invasion av angränsande strukturer såsom njure, inferiör vena cava, lever, bukspottkörtel, mjälte och mjältkärl kan förekomma liksom levermetastaser och retroperitoneala lymfkörtellokaliseringar. Cancerns storlek är också avgörande.
Metastaser till binjuren (oftast karcinom i lungor, bröst, njurar och melanom) uppträder som fokala massor med stark och långvarig förstärkning i den portala venösa fasen, vanligen mer än 120 HU, men långsammare utvattning än adenom. Det bör noteras att utseendet på binjuremetastaser kan vara mycket varierande beroende på den underliggande cancern.
MRI-scanningar för att utvärdera binjuretumörer
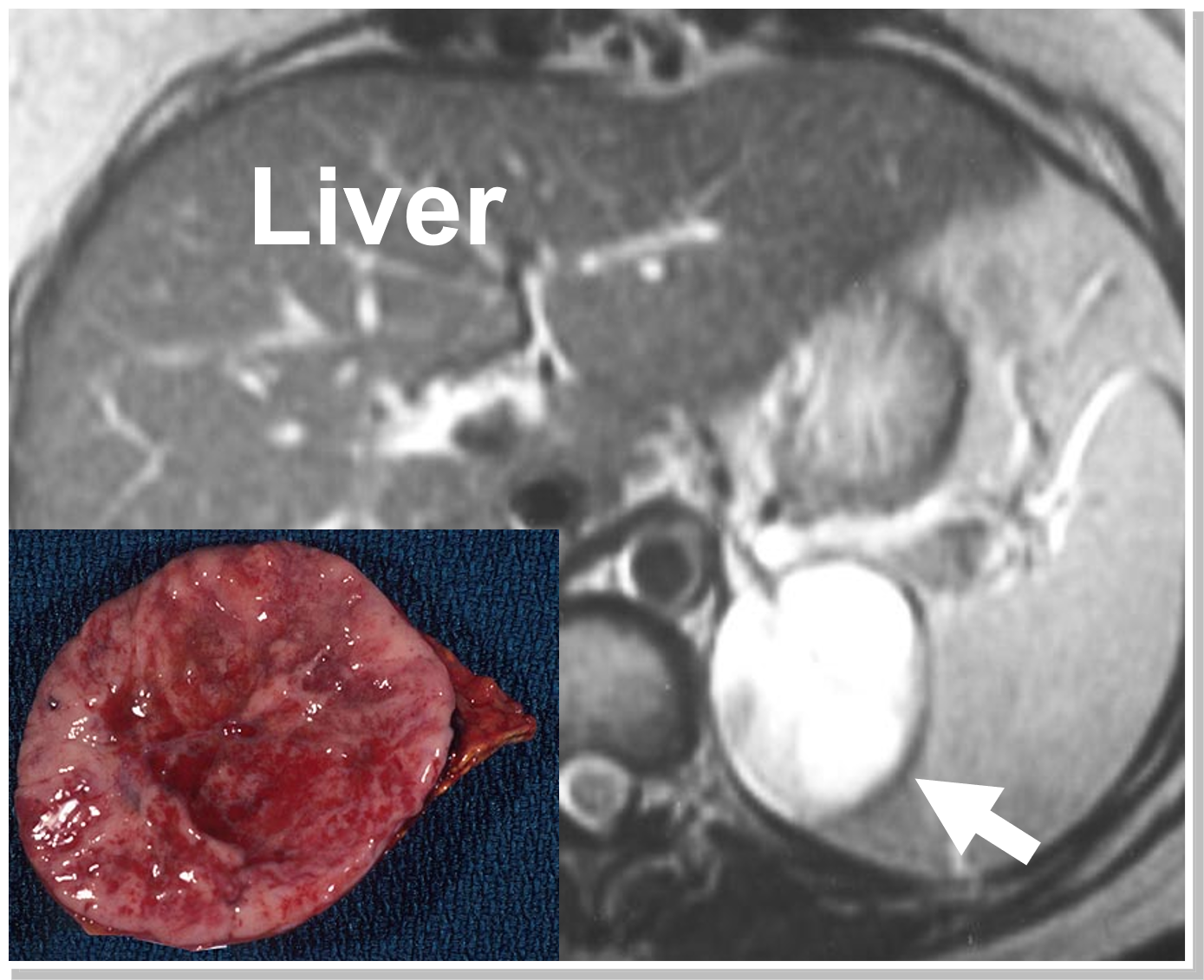 MRT som visar ett vänster feokromocytom (pil och patologi). Ofta förstärks feokromocytom (lyser upp starkt) på en MRT-undersökning, vilket är så karakteristiskt att det i sig självt bekräftar diagnosen.
MRT som visar ett vänster feokromocytom (pil och patologi). Ofta förstärks feokromocytom (lyser upp starkt) på en MRT-undersökning, vilket är så karakteristiskt att det i sig självt bekräftar diagnosen.
MRI (även kallad MR-scanning eller NMR-scanning) är mycket lik CT-scanningen när det gäller den typ av information och bilder som den ger. Undersökningen tar ungefär en timme och använder magnetfält för att skapa bilder av kroppens strukturer snarare än röntgenstrålar som vid datortomografi eller ljudvågor som vid ultraljud.
MRT har liknande diagnostisk noggrannhet som CT och gör det möjligt att karakterisera adenom oavsett deras CT-förstärkning. På T2-viktade MR-bilder (vätskefyllda vävnader framstår som ljusa) är binjureadenom homogena och uppvisar intermediärt låg signalintensitet jämfört med skelettmuskel eller lever. En viktig del av protokollet för MRT av binjurar är kemisk skiftning (CSI). Denna metod gör det möjligt för radiologen att upptäcka fett inom tumören som resulterar i en förlust av signalintensitet. MR-känsligheten för adenom som mäter 10-20 HU är nästan 100 %, medan den för fettfattiga adenom som mäter mer än 30 HU är betydligt lägre (13-75 %)
Ofta förstärks feokromocytom (lyser starkt upp) på en MR-scanning, vilket är så karakteristiskt att det i sig självt fastställer diagnosen. Naturligtvis måste feokromocytompatienter fortfarande få sina plasma- och urinmätningar (24-timmarssamling) av fraktionerade metanefriner och katekolaminer uppmätta och förberedas på lämpligt sätt före binjurektomi.
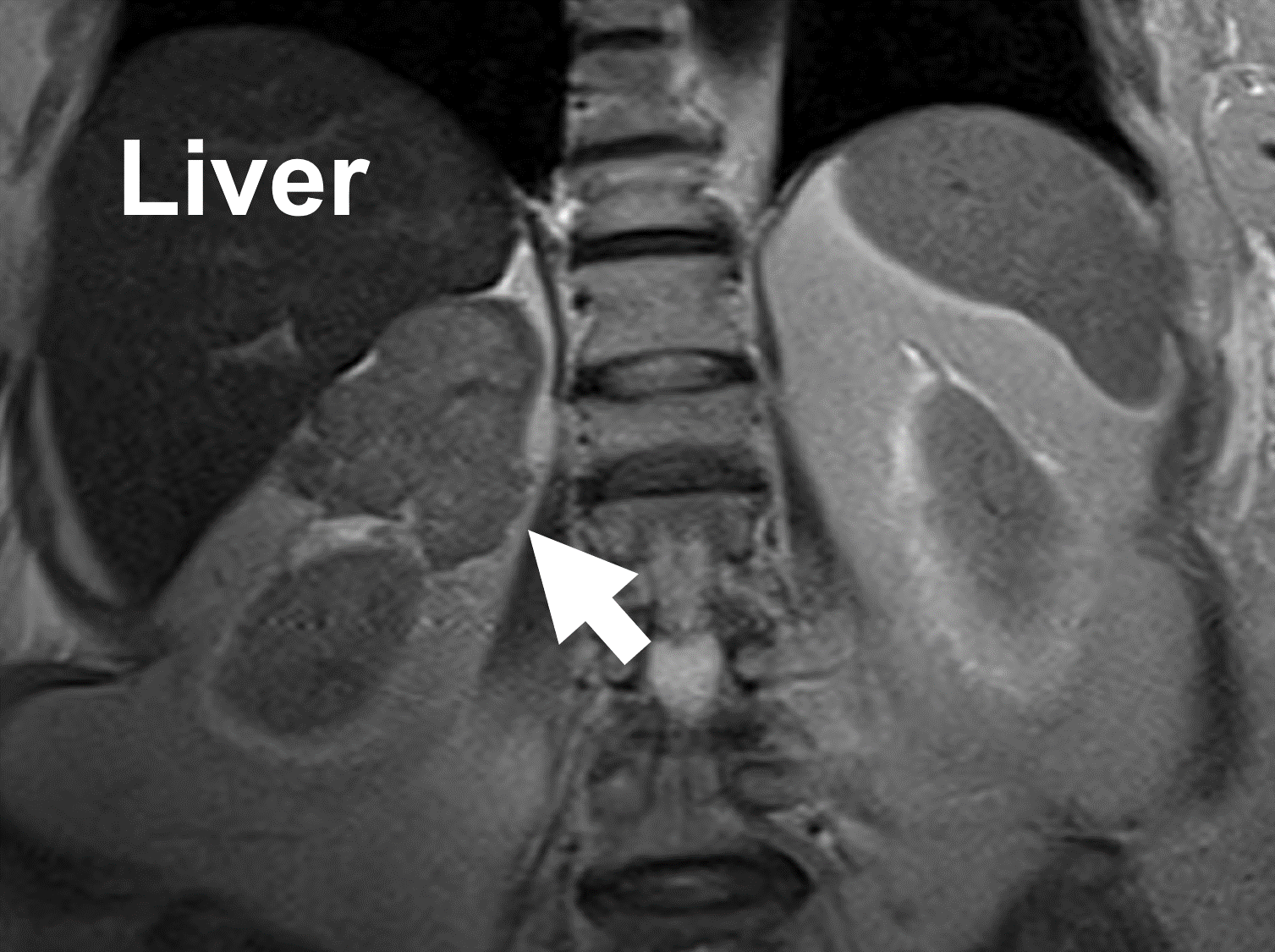 MRT som visar en binjurecancer (pil) som härstammar från höger binjure. Observera heterogeniteten och de oregelbundna gränserna. På MR visar binjurebarkcancer låg signalintensitet på T1-viktade bilder, hög signal på T2-viktade bilder och stark och heterogen kontrastförstärkning med långsam utvattning. På samma sätt kan metastaser till binjuren se mycket varierande ut på en MR-undersökning.
MRT som visar en binjurecancer (pil) som härstammar från höger binjure. Observera heterogeniteten och de oregelbundna gränserna. På MR visar binjurebarkcancer låg signalintensitet på T1-viktade bilder, hög signal på T2-viktade bilder och stark och heterogen kontrastförstärkning med långsam utvattning. På samma sätt kan metastaser till binjuren se mycket varierande ut på en MR-undersökning.
Är nuklearmedicinska undersökningar användbara för att utvärdera tumörer i binjuren?
En nuklearmedicinsk undersökning använder radioaktiva ämnen (en mycket låg stråldos) för att ta bilder av områden i kroppen. Det radioaktiva ämnet injiceras i kroppen och lokaliserar och binder sig till specifika celler eller vävnader, inklusive cancerceller. Tekniken liknar en skanning med radioaktivt jod som används vid sköldkörtelsjukdom eller en sestamibi-skanning som används vid bisköldkörtelsjukdom.
En nuklearmedicinsk undersökning behövs endast i vissa fall av tumörer i binjurarna, när CT- och MRT-undersökningar inte är tillräckliga. De vanligaste nuklearmedicinska undersökningarna vid avbildning av tumörer i binjurarna är följande:
- MIBG (I-131 MIBG)
- DOTATATE PET (Gallium-68 PET/CT)
- Reguljär PET (18-FDG-PET/CT)
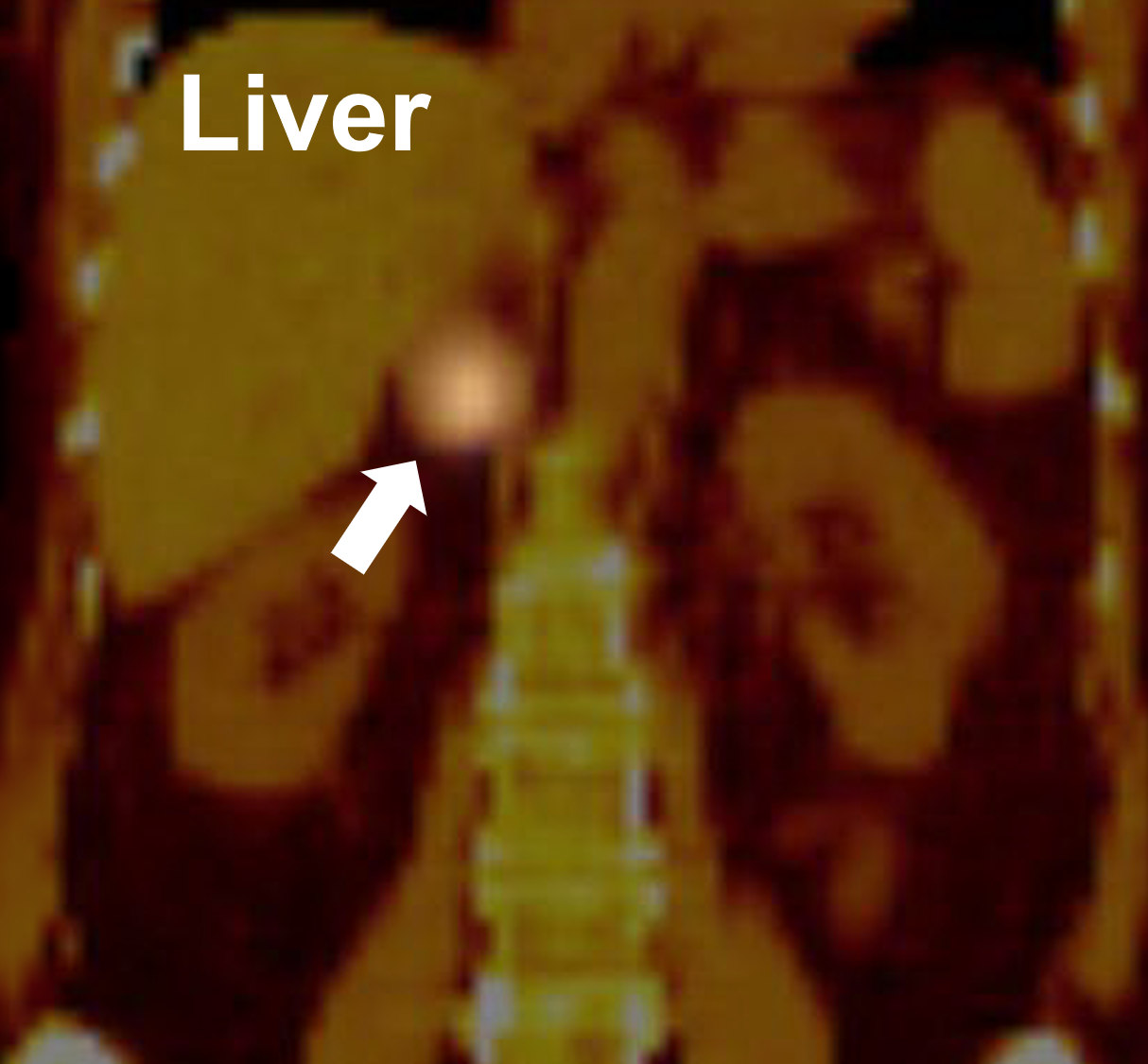 MIBG-skanning med positivt upptag i höger binjure (pil) som visar att det rör sig om ett feokromocytom. MIBG-skanning används endast för att upptäcka förekomst och lokalisering av feokromocytom och paragangliom (även känt som extra binjurefenala feokromocytom). Detta test upptäcker INTE någon annan typ av tumör i binjurarna. MIBG är en annan nuklearmedicinsk undersökning som utnyttjar det faktum att endokrina celler tillverkar hormoner. Patienten får ett särskilt radioaktivt färgämne som är en föregångare till adrenalin (det hormon som tillverkas av binjuremärgen). Detta färgämne koncentreras i den hyperaktiva endokrina vävnad som består av feo och kan ses på röntgenfilm. MIBG-scintigrafi är den funktionella nuklearmedicinska avbildningen av valet för feokromocytom och paragangliom, men lider av nackdelar som begränsad rumslig upplösning, svårighet att upptäcka små tumörer (Vilka PET-undersökningar används för att utvärdera tumörer och tillväxter i binjurarna?
MIBG-skanning med positivt upptag i höger binjure (pil) som visar att det rör sig om ett feokromocytom. MIBG-skanning används endast för att upptäcka förekomst och lokalisering av feokromocytom och paragangliom (även känt som extra binjurefenala feokromocytom). Detta test upptäcker INTE någon annan typ av tumör i binjurarna. MIBG är en annan nuklearmedicinsk undersökning som utnyttjar det faktum att endokrina celler tillverkar hormoner. Patienten får ett särskilt radioaktivt färgämne som är en föregångare till adrenalin (det hormon som tillverkas av binjuremärgen). Detta färgämne koncentreras i den hyperaktiva endokrina vävnad som består av feo och kan ses på röntgenfilm. MIBG-scintigrafi är den funktionella nuklearmedicinska avbildningen av valet för feokromocytom och paragangliom, men lider av nackdelar som begränsad rumslig upplösning, svårighet att upptäcka små tumörer (Vilka PET-undersökningar används för att utvärdera tumörer och tillväxter i binjurarna?
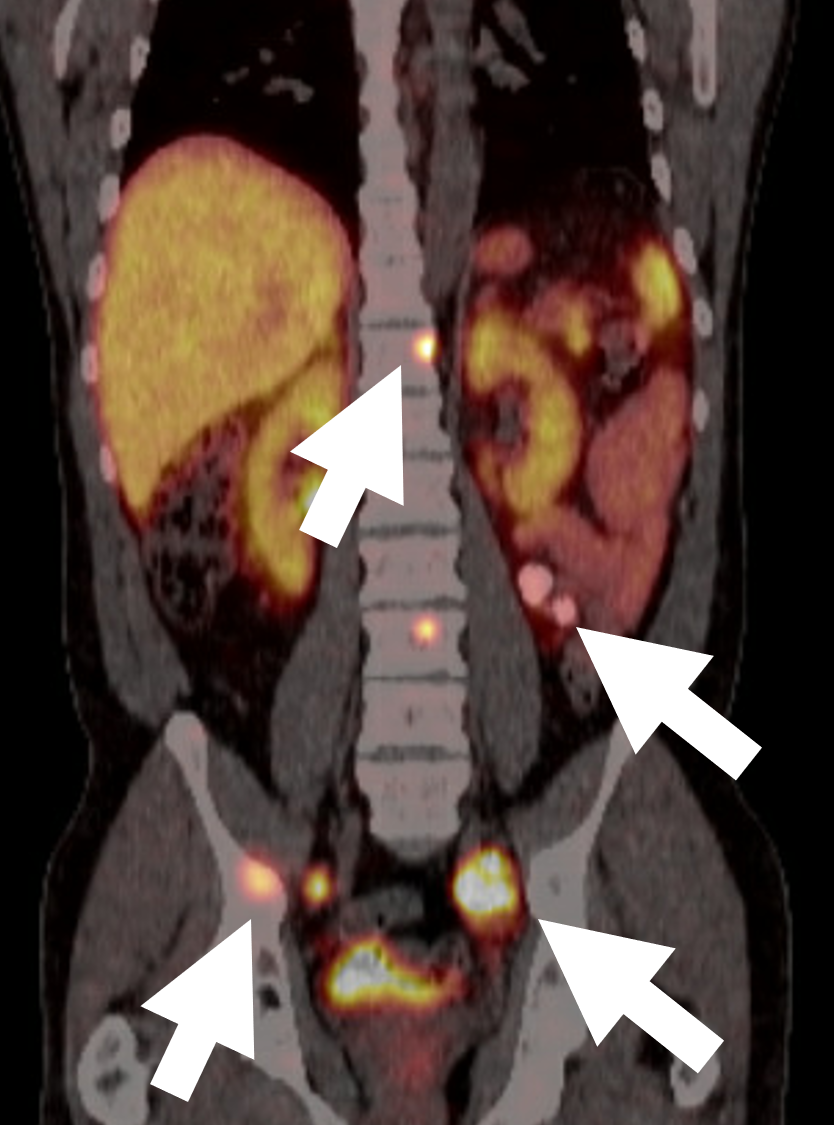 En 68 DOTATATE PET/CT-skanning för malignt feokromocytom som visar flera metastatiska lesioner i ben och lymfkörtlar (pilar). DOTATATE-skanningen är en nyare teknik och uttrycket av somatostatinreceptorer hos feokromocytom- och paragangliomceller underlättar riktad PET-avbildning med 68-Ga-DOTA-peptider. a-68 DOTATATE PET/CT detekterade ett liknande antal men har betydligt större kontrast mellan lesioner och bakgrund jämfört med FDG PET/CT. DOTATATE PET/CT bör nu betraktas som den idealiska förstalinjeundersökningen för avbildning av feokromocytom och paragangliom. Beroende på DOTATATE-fynd och den kliniska frågan är FDG och MIBG fortfarande användbara och kan i utvalda fall ge en mer exakt stadieindelning, sjukdomskaraktärisering och vägleda behandlingsval
En 68 DOTATATE PET/CT-skanning för malignt feokromocytom som visar flera metastatiska lesioner i ben och lymfkörtlar (pilar). DOTATATE-skanningen är en nyare teknik och uttrycket av somatostatinreceptorer hos feokromocytom- och paragangliomceller underlättar riktad PET-avbildning med 68-Ga-DOTA-peptider. a-68 DOTATATE PET/CT detekterade ett liknande antal men har betydligt större kontrast mellan lesioner och bakgrund jämfört med FDG PET/CT. DOTATATE PET/CT bör nu betraktas som den idealiska förstalinjeundersökningen för avbildning av feokromocytom och paragangliom. Beroende på DOTATATE-fynd och den kliniska frågan är FDG och MIBG fortfarande användbara och kan i utvalda fall ge en mer exakt stadieindelning, sjukdomskaraktärisering och vägleda behandlingsval
Reguljär PET (18-FDG-PET/CT) används huvudsakligen för att avbilda maligna (cancerösa lesioner). Det är en avbildningsmodalitet som är mycket användbar vid adrenokortikalt karcinom och metastaser till binjuren (vanligast förekommande karcinom i lungan, bröstet, njuren och melanom). Vid binjurebarkcancer kan 18-FDG-PET/CT vara mer exakt än en datortomografi och kan identifiera metastaser (spridning) till exempelvis lymfkörtlar och lever som inte upptäcks på datortomografin.
Som funktionell avbildningsmetod har 18-FDG-PET/CT, som ger glukosmetabolisk information om maligna tumörer, visat goda resultat vid upptäckt av binjuremetastaser. Den används hos många cancerpatienter (inklusive lung-, bröst-, njur-, kolorektalcancer och melanom) och har gett information för diagnos, övervakning och efterföljande behandling i dessa fall. Ibland är en binjuremetastasering det enda beviset på cancer, och i dessa fall är en binjurektomi indicerad. Läs mer om binjurekirurgi vid metastaser här.
Ultraljud för att utvärdera tumörer och tillväxter i binjurarna
Ultraljud är den snabbaste, billigaste och mest lättillgängliga skanningen för att titta på njurar och binjurar. Men den är den minst exakta, så den används vanligtvis inte lika mycket som datortomografi. Den kan användas för att undersöka alla typer av tumörer i binjurarna, men den är inte särskilt bra, så bryr dig inte.