Examen extraoral
Semnele și simptomele sunt esențiale pentru a identifica etiologia și a monitoriza evoluția bolii pentru care pacientul caută tratament. Fiecare pacient trebuie să fie evaluat cu un examen extraoral și intraoral.
Prezența tumefacțiilor gâtului nu este o constatare neobișnuită, în special la pacienții cu infecții orale sau tumori maligne. Drenajul limfatic din situsurile cavității bucale este în principal către ganglionii limfatici submentonieri și submandibulari, deși pot fi implicați și alți ganglioni limfatici regionali. Limfadenopatia secundară infecției se caracterizează, în general, prin ganglioni atât mobili, cât și sensibili. Pacienții cu cancer oral prezintă de obicei o mărire de volum a ganglionilor fără sensibilitate, cu ganglioni limfatici fermi sau tari la palpare și fixare (imobilitate).
Patologia glandei salivare a glandelor salivare majore este cel mai bine detectată prin palparea atentă a pielii preauriculare pentru bolile legate de parotidă (a se vedea a doua imagine de mai jos). Palparea extraorală a glandelor submandibulare și sublinguale poate evidenția adesea o mărire de volum și sensibilitate; cu toate acestea, palparea bimanuală este frecvent mai eficientă.
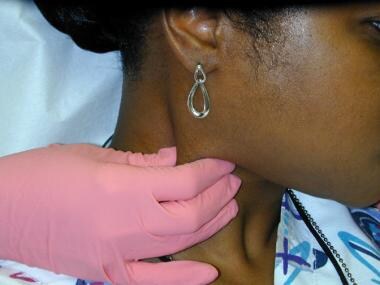 Lanțul cervical anterior al ganglionilor limfatici este frecvent implicat atât în afecțiunile orale inflamatorii, cât și în boala metastatică. Modificările ganglionare sunt palpabile de-a lungul întregului mușchi sternocleidomastoidian.
Lanțul cervical anterior al ganglionilor limfatici este frecvent implicat atât în afecțiunile orale inflamatorii, cât și în boala metastatică. Modificările ganglionare sunt palpabile de-a lungul întregului mușchi sternocleidomastoidian. 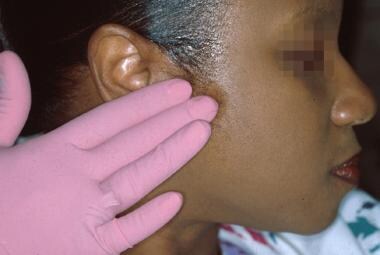 Masele parotidiene (în special în lobul superficial) pot fi detectate prin palpare digitală.
Masele parotidiene (în special în lobul superficial) pot fi detectate prin palpare digitală. Durerile miofasciale și ale articulației temporomandibulare (ATM) sunt frecvent întâlnite la pacienți. Toți pacienții trebuie examinați pentru o eventuală asimetrie facială și o limitare a deschiderii, deviației sau gărzii. Articulația temporo-mandibulară se palpează pentru funcție și sensibilitate cu gura închisă, cu primul și al doilea deget peste articulație. Pacientului i se cere apoi să deschidă și să închidă gura în mod repetat pentru a evalua prezența oricărui crepitus, clic simptomatic sau pocnitură. Acestea pot fi, de asemenea, detectate prin plasarea vârfurilor celui de-al cincilea deget în canalele auditive externe (a se vedea imaginea de mai jos).
Toți mușchii masticatori trebuie să fie palpați pentru o eventuală sensibilitate în timpul strângerii și în repaus (în special maseterul și temporalul, care pot fi palpați extraoral). În timpul examinării, este important să se ceară pacientului să indice orice zone particulare de durere (puncte de declanșare). atașamentul mandibular al mușchilor temporal și pterigoidian medial se palpează de obicei prin introducerea celui de-al doilea deget în vestibulul maxilar posterior.
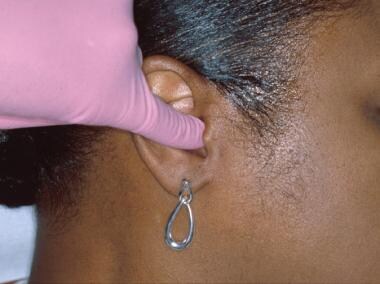 Crepitațiile, pocniturile și pocniturile articulațiilor temporo-mandibulare pot fi detectate prin plasarea vârfurilor degetelor mici în canalele auditive externe și punerea pacientului să execute o serie de mișcări mandibulare excursive. Un stetoscop plasat anterior la pavilionul urechii poate fi de ajutor.
Crepitațiile, pocniturile și pocniturile articulațiilor temporo-mandibulare pot fi detectate prin plasarea vârfurilor degetelor mici în canalele auditive externe și punerea pacientului să execute o serie de mișcări mandibulare excursive. Un stetoscop plasat anterior la pavilionul urechii poate fi de ajutor. Ambele buze trebuie să fie examinate vizual și prin palpare. Marginea vermilionară este de obicei netedă și flexibilă (a se vedea imaginea de mai jos).
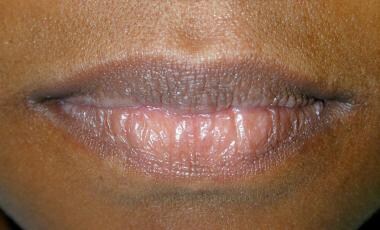 Marginile vermilionare ale buzelor trebuie să fie netede și flexibile. Cereți pacienților de sex feminin să îndepărteze orice ruj, care poate ascunde modificările de suprafață subiacente.
Marginile vermilionare ale buzelor trebuie să fie netede și flexibile. Cereți pacienților de sex feminin să îndepărteze orice ruj, care poate ascunde modificările de suprafață subiacente. Examinarea intraorală
Ca și în cazul oricărei alte părți a examenului fizic, examinarea intraorală trebuie efectuată într-o manieră sistematică. Pentru mulți furnizori de asistență medicală, examinarea cavității bucale este o abilitate clinică care se dobândește numai prin repetiție. Un iluminat adecvat este o componentă esențială pentru o bună examinare orală. Cabinetele stomatologice sunt echipate pentru astfel de examinări; cu toate acestea, medicii care nu utilizează în mod normal lumini de examinare fixe sau montate pe cap pot fi nevoiți să se bazeze pe lanternele de mână sau pe o lanternă, completate de iluminarea ambientală a încăperii.
Dacă pacienții poartă proteze detașabile, acestea trebuie îndepărtate pentru a efectua o examinare intraorală completă. Protezele trebuie evaluate în ceea ce privește potrivirea, aspectul general și igiena.
Care structură anatomică trebuie inspectată vizual și palpată; eventualele leziuni trebuie evaluate în ceea ce privește mărimea, extinderea, grosimea, textura, culoarea, consistența și sensibilitatea. Mucoasa orală a fost descrisă în mod tradițional ca fiind de culoare roz somon; cu toate acestea, există o mare variație în funcție de rasă, vascularizație și keratinizare.
Mucoasa labială
Întoarceți buzele și inspectați mucoasa labială (superioară și inferioară) (vezi imaginea de mai jos).
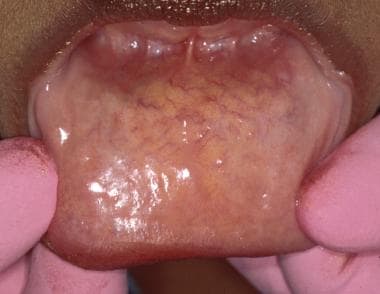 Mucoasa labială este de obicei netedă și strălucitoare. Dacă mucoasa este uscată, pot fi vizibile secreții mucoase punctiforme de la glandele salivare minore.
Mucoasa labială este de obicei netedă și strălucitoare. Dacă mucoasa este uscată, pot fi vizibile secreții mucoase punctiforme de la glandele salivare minore. La persoanele sănătoase, mucoasa labială apare ca fiind netedă, moale și bine lubrifiată de glandele salivare minore. Anxietatea cu privire la examinare („sindromul halatului alb”) poate duce la o hiposalivație tranzitorie. În astfel de cazuri, mucoasa poate deveni lipicioasă la atingere. Glandele salivare minore ale buzei inferioare sunt frecvent palpabile. Buza inferioară este frecvent supusă unor leziuni care pot provoca traumatisme ale canalelor glandelor salivare minore, ducând la formarea unui mucocel, o leziune cel mai frecvent întâlnită la nivelul mucoasei labiale inferioare/labei.
Mucoasa bucală
Examinarea mucoasei bucale se realizează cel mai ușor punând pacientul să deschidă parțial gura, urmată de întinderea mucoasei bucale cu o oglindă bucală sau o lamă de limbă. Orificiul glandei parotide (adică canalul Stensen) poate fi găsit ca o mică masă punctiformă de țesut moale pe mucoasa bucală adiacentă primilor molari permanenți.
Câțiva pacienți pot prezenta pe mucoasa bucală linii dantelate gri-albicioase ușoare care dispar odată cu întinderea mucoasei (leucoedem). O altă constatare frecventă a mucoasei bucale sau labiale sunt granulele Fordyce. Acestea reprezintă glande sebacee ectopice.
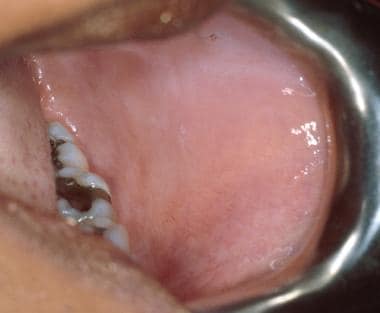 Leucoedemul mucoasei bucale. Aspectul alb-lăptos al mucoasei reprezintă edemul tisular și dispare atunci când mucoasa este întinsă.
Leucoedemul mucoasei bucale. Aspectul alb-lăptos al mucoasei reprezintă edemul tisular și dispare atunci când mucoasa este întinsă. Linea alba („linia albă”) este, de asemenea, adesea observată pe mucoasa bucală ca urmare a traumatismelor cronice împotriva dinților. Linia alba se manifestă ca o dungă albă orizontală de-a lungul mucoasei bucale la nivelul planului ocluzal bilateral.
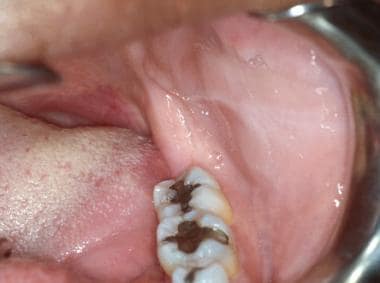 Linia alba a mucoasei bucale stângi la nivelul planului ocluzal. Orificiul canalului Stensen este superior liniei albe, adiacent primului molar maxilar permanent. Palparea delicată a glandei parotide are ca rezultat exprimarea de salivă seroasă din duct.
Linia alba a mucoasei bucale stângi la nivelul planului ocluzal. Orificiul canalului Stensen este superior liniei albe, adiacent primului molar maxilar permanent. Palparea delicată a glandei parotide are ca rezultat exprimarea de salivă seroasă din duct. Saliva ar trebui să poată fi exprimată din duct; cu toate acestea, poate fi necesară masarea extraorală a glandei. Saliva trebuie să fie limpede și apoasă, iar pacientul nu trebuie să resimtă niciun disconfort în timpul procedurii. Ca și în cazul buzelor, mucoasa bucală ar trebui să fie, de asemenea, bine lubrifiată cu salivă. Glandele salivare minore și granulele Fordyce pot conferi o textură granulară mucoasei bucale.
Limbă și planșeul gurii
Toate suprafețele limbii trebuie examinate, inclusiv partea dorsală, laterală și ventrală a limbii. Suprafața dorsală a limbii este cel mai ușor de vizualizat punând pacientul să scoată limba și să încerce să atingă vârful bărbiei. Alternativ, vârful limbii poate fi prins cu degetele și un tifon de 2 X 2 inci. Suprafața dorsală a limbii este acoperită în mod uniform de numeroase papile filiforme, așa cum se arată mai jos. Între papilele filiforme sunt intercalate zeci de papile fungiforme în formă de ciupercă, fiecare dintre acestea conținând unul sau mai mulți papile gustative, așa cum se arată mai jos.
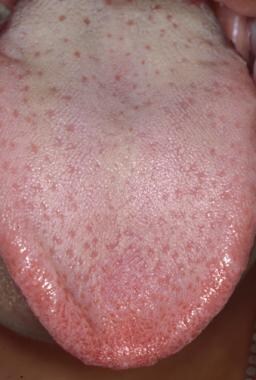 Suprafața dorsală a limbii este un amestec de papile filiforme subțiri, cheratinizate, intercalate cu papile fungiforme în formă de ciupercă roz.
Suprafața dorsală a limbii este un amestec de papile filiforme subțiri, cheratinizate, intercalate cu papile fungiforme în formă de ciupercă roz. 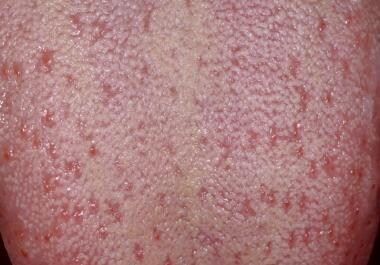 Fiecare dintre papilele fungiforme în formă de ciupercă roz este asociată cu mai mulți muguri gustativi.
Fiecare dintre papilele fungiforme în formă de ciupercă roz este asociată cu mai mulți muguri gustativi. Papilele circumvalate se află la joncțiunea dintre cele două treimi anterioare și o treime posterioară a limbii. Aceste structuri sunt, în mod normal, în număr de 8-12 și sunt dispuse în formă de V în partea anterioară a foramenului cecum, o depresiune puțin adâncă care reprezintă un rest de dezvoltare a canalului tiroglosal. La fel ca papilele fungiforme, papilele circumvalate conțin, de asemenea, numeroși muguri gustativi.
Limba acoperită sau păroasă se caracterizează prin papilele filiforme hiperplastice și acumularea de cheratină datorită retenției crescute și exfolierii reduse secundare deshidratării. Pacienții se pot plânge de respirație urât mirositoare și chiar de căscat, mai ales dacă stratul de acoperire este localizat în partea posterioară a limbii, în apropierea papilelor circumvalate.
Fisurarea suprafeței dorsale a limbii a fost descrisă la pacienții cu gură uscată sau la pacienții sindromici (de ex, trisomia 21); cu toate acestea, prezența fisurilor nu are nicio semnificație clinică în marea majoritate a cazurilor.
Atrofia suprafeței dorsale a limbii poate fi secundară deficiențelor nutriționale, unor medicamente (de exemplu, hidroxiureea), candidozei eritematoase și altor boli mucocutanate. În plus față de disconfort, pacienții raportează adesea o alterare a senzațiilor gustative.
Papilele foliate sunt structuri prezente pe fața posterolaterală a limbii și conțin papile gustative suplimentare. Acestea pot fi adesea confundate cu țesuturi anormale, deoarece pot varia ca mărime și aspect.
Bordurile laterale ale limbii pot fi examinate prin prinderea vârfului limbii cu un burete de tifon, extinderea acesteia și rotirea ei în lateral. Marginile laterale ale limbii nu sunt acoperite de un număr mare de papile. Mucoasa este mai eritematoasă și, pe măsură ce ne deplasăm mai posterior de-a lungul marginii laterale a limbii, fisurile verticale devin mai proeminente. La baza limbii se pot găsi colecții de țesut de culoarea mucoasei cu o suprafață boselată. Acest țesut limfoid accesoriu (amigdala linguală) este o componentă a inelului Waldeyer și poate deveni mărit în prezența unei infecții sau a unei inflamații locale.
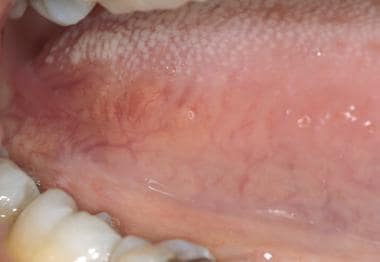 Marginea laterală a limbii prezintă ocazional unele ondulații verticale asociate, dar poate părea netedă și strălucitoare. Amigdalele linguale de la baza postero-laterală a limbii reprezintă extensia anterioară a inelului Waldeyer. Aceste țesuturi pot deveni mărite secundar inflamației, infecției sau neoplaziei.
Marginea laterală a limbii prezintă ocazional unele ondulații verticale asociate, dar poate părea netedă și strălucitoare. Amigdalele linguale de la baza postero-laterală a limbii reprezintă extensia anterioară a inelului Waldeyer. Aceste țesuturi pot deveni mărite secundar inflamației, infecției sau neoplaziei. Suprafața ventrală a limbii este cel mai ușor de vizualizat punând pacientul să atingă vârful limbii de cerul gurii. Vascularizația sublinguală este adesea proeminentă, în special la persoanele în vârstă. Fronde de țesut, plica sublingualis, pot fi frecvent observate întinzându-se de pe suprafața ventrală a limbii, așa cum se arată mai jos. Planșeul gurii, similar cu mucoasa bucală, este de culoare roz-somon. Orificiile glandelor submandibulare (adică, canalele Wharton) sunt prezente sub forma a 2 papile pe linia mediană de o parte și de alta a frenului lingual, ilustrate mai jos.
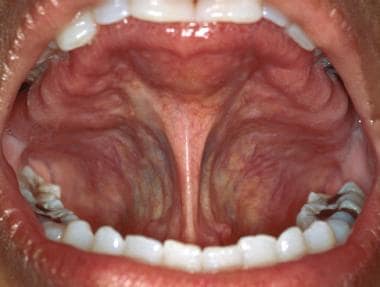 Frenul lingual este atașamentul primar al țesutului moale al limbii la podeaua gurii. Atașarea excesivă a frenului poate duce la tulburări de vorbire.
Frenul lingual este atașamentul primar al țesutului moale al limbii la podeaua gurii. Atașarea excesivă a frenului poate duce la tulburări de vorbire. 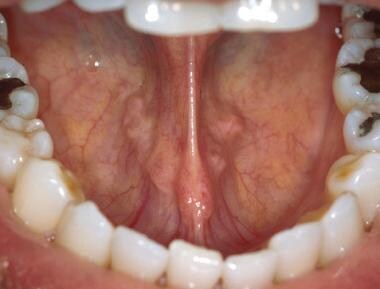 Ostia canalelor Wharton, care sunt situate la baza frenului lingual, apar ca două structuri punctate bilaterale. Saliva mucoasă poate fi exprimată din aceste canale prin palparea bimanuală a glandelor submandibulare.
Ostia canalelor Wharton, care sunt situate la baza frenului lingual, apar ca două structuri punctate bilaterale. Saliva mucoasă poate fi exprimată din aceste canale prin palparea bimanuală a glandelor submandibulare. Saliva se adună frecvent în podeaua gurii în timpul unui examen oral. Această salivă băltită se îndepărtează cel mai ușor cu un tifon. Palparea bimanuală ulterioară a glandelor submandibulare și sublinguale ar trebui să ducă la exprimarea salivei din canalele Wharton. Această salivă este, în general, mai vâscoasă decât cea din glandele parotide din cauza procentului mai mare de salivă mucoasă.
Atât suprafața ventrală/laterală a limbii, cât și planșeul gurii sunt situsuri comune pentru cancerul oral. O biopsie incizională rămâne standardul de aur pentru a exclude displazia sau carcinomul cu celule scuamoase invaziv.
Palatul dur
Palatul este împărțit în palatul moale în partea posterioară și palatul dur în partea anterioară. Inspecția vizuală directă a palatului dur se realizează cel mai ușor cu ajutorul unei oglinzi intraorale. Palatul dur, similar cu gingia atașată, este în mod normal mai puțin roz decât alte situsuri ale mucoasei orale din cauza keratinizării sale crescute (a se vedea imaginea de mai jos). Palatul dur anterior este acoperit de numeroase creste sau rugi fibroase, (a se vedea a doua imagine de mai jos) și mulți indivizi pot prezenta anterior o papilă incisivă proeminentă pe linia mediană (deschiderea canalului incisiv).
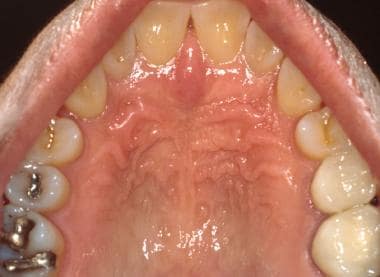 Mucoasa palatului dur este caracterizată de epiteliu keratinizat și acoperită de o serie de creste sau rugi fibroase. Mucoasa se suprapune peste mai multe glande salivare minore.
Mucoasa palatului dur este caracterizată de epiteliu keratinizat și acoperită de o serie de creste sau rugi fibroase. Mucoasa se suprapune peste mai multe glande salivare minore. 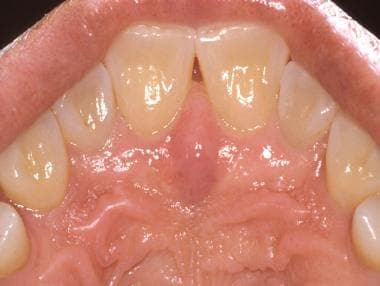 Observați papila incisivă pe linia mediană, posterior la incisivii maxilari. Aceasta reprezintă fața inferioară a canalului nasopalatin și suprapune un pachet neurovascular substanțial care alimentează palatul dur anterior.
Observați papila incisivă pe linia mediană, posterior la incisivii maxilari. Aceasta reprezintă fața inferioară a canalului nasopalatin și suprapune un pachet neurovascular substanțial care alimentează palatul dur anterior. Glandele salivare minore sunt abundente în palatul dur; din acest motiv, o incidență ridicată a neoplasmelor glandelor salivare minore, atât benigne cât și maligne, se găsește în această localizare.
Palatul moale și oro-faringele
În contrast cu palatul dur, palatul moale este neceratinizat și de culoare roz-somon. Este ușor vizibil la examinarea directă prin apăsarea limbii posterioare cu o lamă de limbă și instruirea pacientului să spună „Ahhh”. Devierea palatului moale într-o parte sau alta poate indica o problemă neurologică sau un neoplasm ascuns. Odată ce limba posterioară a fost deprimată și pacientul a ridicat palatul moale, este posibilă examinarea faringelui oral. Acest lucru poate fi ocazional complicat în cazul pacienților care au un reflex faringian hiperactiv; cu toate acestea, în astfel de cazuri, reflexul faringian poate fi suprimat prin utilizarea de anestezice topice. Stâlpii amigdalieni sunt vizualizați cel mai ușor prin deplasarea laterală a limbii cu o lamă linguală.
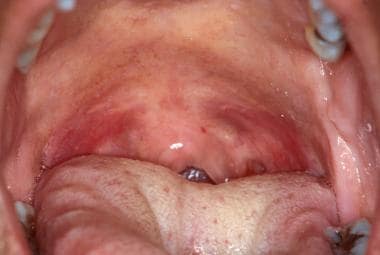 Palatul moale nu este de obicei keratinizat și este mai vascularizat decât palatul dur, creând culoarea roșie mai închisă.
Palatul moale nu este de obicei keratinizat și este mai vascularizat decât palatul dur, creând culoarea roșie mai închisă. Criptele amigdaliene sunt foarte vascularizate și apar mai eritematoase decât țesuturile înconjurătoare. Pacienții au adesea acumulări de celule epiteliale descuamate, alimente și alte resturi prezente în criptele amigdaliene, ceea ce poate duce la o senzație de zgârietură în gât și halitoză. Țesutul limfoid accesoriu de pe partea posterioară a faringelui oral (adenoide) este normal și apare ca niște papule mucoase neregulate palide. Aceste țesuturi se pot mări în prezența unei inflamații sau a unei infecții. Alterările faringiene orale nu sunt neobișnuite, în special în cazul infecțiilor virale orale (de exemplu, herpangina; boala mâinilor, picioarelor și gurii).
Gingivale
Gingivalele se examinează cel mai ușor cu gura parțial închisă și buzele retrase cu degetele, cu o lamă de limbă sau cu retractoare de buze din plastic. Gingia atașată (adică gingia adiacentă coroanelor dinților) este keratinizată și apare mai palidă decât celelalte mucoase orale (a se vedea prima imagine de mai jos). Acest țesut este, de obicei, ferm, țepos și ferm atașat de osul subiacent. Mucoasa alveolară se întinde de la gingia atașată până la vestibul. Spre deosebire de gingia atașată, mucoasa alveolară nu este keratinizată (a se vedea a doua imagine de mai jos). Gingiile atașate sunt frecvent pigmentate, a căror intensitate este oarecum proporțională cu prezența pigmentării cutanate; cu toate acestea, mucoasa alveolară este rareori pigmentată (a se vedea a treia imagine de mai jos).
 Gingia atașată adiacentă dinților este keratinizată și strâns legată de os. Gingia sănătoasă este punctată și seamănă cu coaja de citrice (peau d’ orange).
Gingia atașată adiacentă dinților este keratinizată și strâns legată de os. Gingia sănătoasă este punctată și seamănă cu coaja de citrice (peau d’ orange). 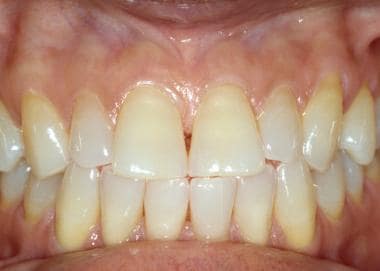 Mucoasa alveolară se întinde de la joncțiunea mucogingivală pentru a acoperi pliul mucobucal. Nu este keratinizată și apare adesea mai întunecată decât mucoasa alveolară.
Mucoasa alveolară se întinde de la joncțiunea mucogingivală pentru a acoperi pliul mucobucal. Nu este keratinizată și apare adesea mai întunecată decât mucoasa alveolară. 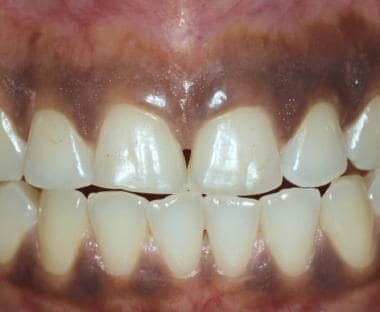 Persoanele de culoare prezintă frecvent o pigmentare intraorală, inclusiv gingia atașată. Cantitatea de pigmentare este, în general, proporțională cu cantitatea de pigmentare cutanată. Atunci când este prezentă, pigmentarea rasială este bilaterală.
Persoanele de culoare prezintă frecvent o pigmentare intraorală, inclusiv gingia atașată. Cantitatea de pigmentare este, în general, proporțională cu cantitatea de pigmentare cutanată. Atunci când este prezentă, pigmentarea rasială este bilaterală. Alterările în aspectul clinic al gingiilor pot fi un indicator al gingivitei sau al unei boli sistemice. Cea mai frecventă cauză a eritemului gingival este igiena dentară deficitară. Depozitele de placă dentară și de tartru determină inflamația gingivală și, dacă nu sunt îndepărtate, implicarea structurilor de susținere subiacente ale dinților. Prezența plăcii dentare și a tartrului reținute servește, de asemenea, drept nid pentru o serie de leziuni gingivale reactive (de exemplu, granulomul piogenic). Gingia este, de asemenea, locul inițial de apariție a bolilor mucocutanate (cum ar fi lichenul plan, pemfigoidul mucoasei, pemfigusul vulgar).
Dentiție
Examinarea dinților trebuie să fie partea finală a examenului oral. Dentiția pediatrică sau primară este alcătuită dintr-un total de 20 de dinți (2 molari, 1 canin și 2 incisivi pe cadran). Dentiția adultă, sau secundară, include 32 de dinți (3 molari, 2 premolari, 1 canin și 2 incisivi pe cadran).
Pot fi evidente orice număr de defecte de dezvoltare a dinților. Anodonția parțială este o apariție frecventă, implicând în special incisivii laterali maxilari. Se pot observa, de asemenea, dinți supranumerari (de exemplu, mesiodens). Dinții lipsă și dinții supranumerari sunt frecvent întâlniți într-o varietate de tulburări moștenite (de exemplu, sindromul Gardner, sindromul digital oral facial). Caria grosieră a suprafețelor ocluzale (de mușcătură) ale dinților apare de obicei sub formă de cavitații decolorate și reprezintă sechelele unei igiene orale deficitare. Caria care implică suprafețele interproximale (adică, contactul dintre dinți) poate să nu fie evidentă clinic fără ajutorul radiografiilor intraorale. Caria cervicală (caria de la marginile gingivale ale dinților adiacenți la gingia atașată) poate fi prima manifestare a gurii uscate. Caria de suprafață radiculară este, de asemenea, frecvent observată la pacienții geriatrici cu recesiune gingivală
.