– Use o sistema de pontuação APACHE-II cedo para ajudar a prever a gravidade da pancreatite.
– Considere a nutrição enteral precoce em pacientes com doença grave; tomar este passo tem sido ligado a menores taxas de infecção e menor tempo de permanência.
– Considere os fatores do paciente e o risco de infecção grave ao decidir se deve ou não usar antibióticos profiláticos em casos de pancreatite necrosante grave.
CASE Uma mulher caucasiana de 57 anos de idade procurou atendimento em nosso departamento de emergência (DE) para dor abdominal difusa e náusea. Ela disse que a dor começou depois de almoçar mais cedo naquele dia, e localizada periumbilicamente, com radiação para as costas. Ela teve vários episódios de vômitos não-biliosos, sem sangue, mas negou febre, calafrios ou diarréia.
A sua história médica passada foi notável apenas por um episódio de pancreatite biliar 11 anos antes, após o qual ela foi submetida a uma coleistectomia. Seus únicos medicamentos foram ibandronato de sódio (Boniva) tomado para osteoporose (diagnosticada 2 anos antes), um suplemento multivitamínico, cálcio, magnésio e vitamina E. Sua história familiar foi notável para um irmão que teve câncer pancreático na casa dos 50 anos. A paciente relatou uso pouco freqüente de álcool.
O exame abdominal foi notável pela sensibilidade difusa à palpação, mais proeminente na região epigástrica. O paciente exibiu guarda voluntária, sem ressalto, e sons intestinais positivos ao longo de todo o corpo.
Os estudos laboratoriais de admissão do paciente incluíram leucocitose de 21.300 células/mcL e hemoglobina e hematócrito de 17,3 g/dL e 52,1%, respectivamente. Ela tinha uma amilase de 1733 U/L e uma lipase de 4288 U/L. Lactato e desidrogenase láctica foram 1,83 mg/dL e 265 U/L, respectivamente. Os testes de função hepática e um painel metabólico básico estavam dentro dos limites normais. Uma tomografia computadorizada (TC) sem contraste do abdômen e pelve foi notável para um pâncreas aumentado com edema peripancreático e fluido livre no abdômen.
A paciente foi submetida a reanimação agressiva com fluido durante as primeiras 6 horas de internação hospitalar. O débito urinário foi notado como incongruente com a ingestão de líquidos, a pouco mais de 60 cc/h. Nas 4 horas seguintes, ela se tornou progressivamente taquicárdica, taquipneica e sonolenta, com aumento da sensibilidade abdominal. O nível sérico de potássio subiu para 4,9 mEq/L, enquanto o bicarbonato sérico diminuiu para 13 mEq/L e o cálcio sérico, para 6,2 mg/dL. A gasometria arterial revelou acidose metabólica com pH de 7,22,
Nossa paciente foi posteriormente transferida para a unidade de terapia intensiva médica, onde necessitou de intubação endotraqueal.
O QUE É A MAIS EXPLICAÇÃO DA SUA CONDIÇÃO?
Pancreatite necrosante aguda
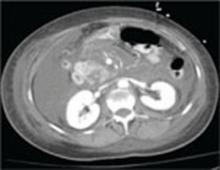
Repetição da TC do abdômen e da pélvis com contraste intravenoso realizada no segundo dia de internação revelou pancreatite extensa com desintegração completa do tecido pancreático e ausência de realce pancreático (FIGURA), bem como grande quantidade de ascite abdominal.
Pancreatite é um diagnóstico de internação comum, com aproximadamente 200.000 internações anuais.1 A maioria dos casos é leve e autolimitada, exigindo intervenção mínima, incluindo ressuscitação do líquido parenteral, controle da dor e restrição da ingestão oral. A maioria dos casos pode ser atribuída a cálculos biliares ou uso excessivo de álcool, mas aproximadamente 25% dos casos são idiopáticos.1 Outras causas incluem hipertrigliceridemia, infecção, hipercalcemia e medicamentos como azatioprina, 6-mercaptopurina, trimetoprim sulfa-methoxazol e furosemida. A pancreatite necrosante grave representa cerca de 20% de todos os casos, mas carrega uma taxa de mortalidade entre 10% e 30%.1
O diagnóstico é baseado em características clínicas em conjunto com marcadores bioquímicos. A amilase não é específica, mas os níveis 3 vezes o limite superior do normal são geralmente diagnósticos de pancreatite aguda. A lipase é 85% a 100% sensível à pancreatite, e é mais específica do que a amilase. Alanina aminotransferase >150 UI/L é 96% específica para pancreatite biliar.2 Nota: não há evidências que apóiem o monitoramento diário desses níveis enzimáticos como preditores de melhora clínica ou gravidade da doença.
>
FIGURA
TCT scan do abdômen realizado no segundo dia de admissão
>
Prever a gravidade no momento da apresentação pode ser difícil
Como foi verdade com nosso paciente, prever a gravidade da pancreatite aguda no momento da apresentação pode ser difícil. Os sistemas de pontuação que são comumente usados para avaliar a gravidade da doença incluem a pontuação de Ranson, APACHE-II (Acute Physiology and Chronic Health Evaluation-II), índice de gravidade da TC, entre outros (TABELA). Destes, o escore APACHE-II tem sido mais preditivo de progressão para doença grave, com acurácia de até 75%.3
Estudos recentes têm mostrado que um índice de massa corporal >30 kg/m2 é um fator de risco independente para progressão para pancreatite grave.4 Outros preditores clínicos incluem baixo débito urinário, aumento do hematócrito, agitação ou confusão e falta de melhora dos sintomas em 48 horas.1
Embora nossa paciente tenha entrado com sintomas inicialmente leves, ela rapidamente manifestou vários preditores clínicos para pancreatite grave, incluindo débito urinário fraco e confusão crescente, assim como um escore APACHE-II de 12 às 6 horas após a apresentação (valores ≥8 indicam alto risco de progressão para doença grave).