Background
Pericardiale effusies zijn meestal een incidentele bevinding op bedside echocardiogram – tenzij een patiënt klinische tekenen vertoont van tamponade fysiologie en obstructieve shock. Echocardiogram is zowel gevoelig als specifiek voor het opsporen van pericardiale effusies.1 Hoewel er vele oorzaken van pericardiale effusies zijn, zijn de meest voorkomende oorzaken van symptomatische effusies in de westerse wereld te wijten aan neoplasma, pericarditis, traumatische pathologie, of idiopathische etiologie. In ontwikkelingslanden zijn pericardiale effusies echter overwegend te wijten aan tuberculose in een gebied waar deze endemisch is.2,3 De grootte van de effusie wordt geclassificeerd op basis van metingen van een vloeistofzak tijdens diastole. Een milde effusie wordt gedefinieerd als minder dan 10 mm; een matige effusie, 10 tot 20 mm; en een grote effusie, groter dan 20 mm.3
Het is belangrijk op te merken dat de pericardiale ruimte tot 50 mL fysiologische vloeistof bevat, die tijdens de systole op echocardiografie kan worden gezien. Kleine effusies bevatten gewoonlijk minder dan 100 mL vloeistof; matige effusies bevatten 100 tot 500 mL vloeistof; en grote effusies, meer dan 500 mL vloeistof. De vloeistof van kleinere effusies ligt meestal posterieur, terwijl de vloeistof van sommige matige en de meeste grote effusies circumferentieel kan worden gezien.
Klinische tekenen en symptomen
Patiënten met grote chronische effusies zijn vaak asymptomatisch, en de klinische symptomen correleren meestal met de acuraatheid van de pericardiale ophoping. Patiënten met symptomatische effusies vertonen dyspnoe bij inspanning, gevolgd door orthopnoe, pijn op de borst, en soms dysfagie, heesheid of hikken door irritatie van de omliggende structuren, totdat zij tamponade fysiologie vertonen die leidt tot hypotensie secundair aan obstructieve shock. De meest herkenbare tekenen van tamponade-fysiologie op echocardiografie aan het bed zijn vroege diastolische collaps van het rechteratrium en het rechterventrikel, evenals ventriculaire interdependentie.4
Imaging Technique
Pericardiale effusie en cardiale tamponade kunnen worden gedetecteerd in elk van de standaard echocardiografische aanzichten, waarbij de vloeistof meestal verschijnt als een anechoïsche streep. De vloeistof verschijnt eerst in het afhankelijke deel van de pericardiale ruimte, maar kan omtrekvormig worden naarmate de vloeistof groter wordt (figuur 1).

Figuur 1.
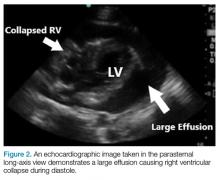
Figuur 2.
Nadat eerst de aanwezigheid van een effusie is vastgesteld, worden vervolgens de rechterhartboezem en de rechterhartkamer beoordeeld op tekenen van diastolische collaps (figuur 2). Diastolische collaps kan soms moeilijk te visualiseren zijn. In dergelijke gevallen kan de bewegingsmodulatiemodus (M-modus) helpen bij het visualiseren van de aanwezigheid van een diastolische collaps (figuur 3).
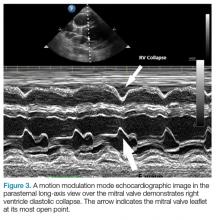
Figuur 3.
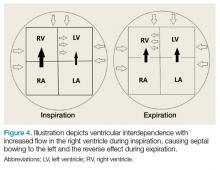
Figuur 4.
.
Het andere teken van pericardiale effusie is ventriculaire interdependentie (figuur 4), die optreedt wanneer een volumetoename van één ventrikel een volumevermindering in het andere ventrikel veroorzaakt. Dit is het best te zien in een apicaal vierkamerbeeld en is secundair aan kamervernauwing veroorzaakt door de effusie. Tijdens de inspiratie leidt de negatieve intrathoracale druk tot een verhoogde vulling van de rechter boezem en de rechter ventrikel. Door de vernauwing veroorzaakt door de effusie, kan de rechterkamer ventrikel alleen uitzetten tegen het septum, waardoor een geaccentueerde buiging tegen de linkerkamer ventrikel ontstaat. Tijdens de uitademing leiden de verhoogde intrathoracale druk en de effusie tot een verminderde vulling van de rechter ventrikel, waardoor het omgekeerde effect optreedt.
Na onderzoek op tekenen van tamponade, is de volgende stap de beoordeling van de vena cava inferior (IVC). Een eenvoudige manier om de IVC op echocardiografie te identificeren is om het hart in het subxiphoide aanzicht te visualiseren, dan de sonde te draaien zodat de marker naar het hoofd van de patiënt wijst. Zoals te zien is in figuur 5, moet het IVC de rechterboezem binnenkomen; als de patiënt echt in obstructieve shock is, moet het IVC plethorisch zijn met minimale ademhalingsvariatie.
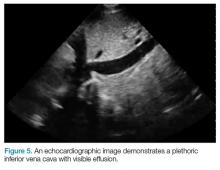
Figuur 5.