過去10年間、無縫合白内障手術は人気を博してきた。 この技術は、患者さんと外科医の両方に多くの利点があります。 患者は乳化吸引術後の視力回復が早く、炎症が少なく、異物感もほとんど感じない。 角膜切開法の欠点は、眼内炎のリスクが高くなることである。 透明な角膜切開は自己密閉性を持つように設計されているが、少なくとも一部の透明な角膜切開は漏れる。 問題は、前房から眼球の外側に液体が漏れるのではなく、前房への「吸引効果」があるため、眼球外液が前房に入り込んでしまうことである。 1979年から1991年にかけて行われた研究のメタアナリシスでは,白内障摘出後の急性術後眼内炎の発生率は0.13%であった。
別の研究では,1992年から1996年の患者記録を調査し,無縫合透明角膜切開による白内障抽出後の眼内炎の発生率は0.29%,強膜トンネル切開による白内障抽出後の眼内炎の発生率は0.02%とされている2。 2003年には、強膜角膜切開と比較して、角膜切開による眼内炎のリスクが統計的に高いという報告があった3
また、2003年の研究では、白内障摘出時の縫合糸の有無による角膜切開と術後の眼内炎の関連性を検討した4。 このレトロスペクティブケースコントロール研究は、培養陽性の急性白内障術後眼内炎の治療を受けた患者38人と、合併症のない白内障手術を受けた無作為に選択した対照患者371人を対象としたものである。 38名の眼内炎患者のうち,17名は角膜切開を行い,21名は強膜トンネル切開を行った. 対照群 371 例では,76 例が透明角膜切開で,295 例が強膜トンネル切開であった.
clear corneal incisionsによる白内障手術後の眼内炎リスク増加の理由の一つは,これらの切開が必ずしも自己密閉性ではないことである. 2003年に、眼内感染のリスクに悪影響を及ぼす可能性のある、治癒していない角膜切開部の動的変化をin vitroで調べた研究がある5。この研究では、ヒトとウサギの死体眼に自己閉鎖性の角膜切開部が作られた。 眼圧は注入カニューレで制御し、光干渉断層計で眼圧の上昇・下降に合わせて切開部をリアルタイムに画像化した。 人工前房を用い、透明な角膜切開を施した死体ヒト角膜の表面に墨汁を塗布し、切開部に沿って表面液が流れる可能性を検出した。
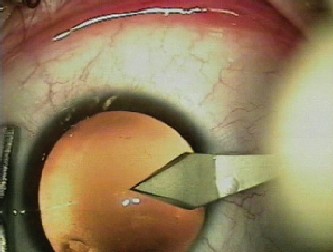
Figure 1.まばたきに伴う眼圧の変化を模擬して、注入瓶を上げ下げして眼圧を変化させた。 ある患者における超音波乳化吸引法による標準的な白内障手術のための角膜切開法。 点線は切開部の内腔トンネルを表し、八角形の形状をしている(安定性が低い)
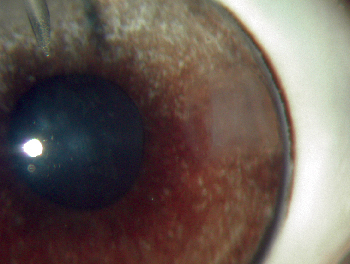
図2. ウサギの眼球の角膜切開像。 点線は、角膜内トンネルの限界を示し、四角い形をしている(より安定)。
2番目の研究では、同じグループが、死後の球状の傷の密着性と密封性に対する眼圧、切開位置、白内障切開の角度の影響を評価した6。 自己融着性の透明な角膜、辺縁、強膜の切開を行い、輸液カニューレで眼圧を制御した。 切開はさまざまな角度で行われ、OCTを用いて、輸液ボトルを上下させて眼圧を変化させながら切開部をリアルタイムで画像化した。 これは、まばたきや目をつぶったときに起こる眼圧の変化をシミュレートするために行われました。
各切開のタイプで、OCTは眼圧が変動するときの白内障の傷の形態の動的な性質を示しました。 一般的に、高い眼圧は低い眼圧よりも強固に密閉された傷と関連していたが、これは切開の位置と角度によって変化した。 眼圧が高い場合、表面接線に対してより垂直な切開は、より小さな角度で作成された切開よりも密閉性が低かった。 また,眼圧が低い場合には,逆に切開角度を小さくするよりも,より垂直に切開した方が密封性が高かった。
著者らは,眼圧の変化により,無縫合白内障切開の創の密着性が変化し,時に不良となる可能性があると結論付けている。 切開の種類と切開角度は、病原性のある細菌が房水に混入する可能性に影響を与える可能性がある。
Testing the Seal
2004年、私と同僚は、機械的な外圧をかけたときと眼圧の変動を制御したときの標準的な透明角膜白内障切開の自己閉鎖性を評価する研究を発表した7。 標準的な 2 面 3 mm の角膜切開を行い、墨汁を染み込ませた 3 mm × 3 mm のスポンジを創面上に置いた。 角膜創を縫合した球体1個を対照とした。 経強膜カニューレを挿入し、生理食塩水の入ったボトルに接続した。 ボトルの高さを変えることにより、眼圧を変化させた。 外圧は角膜の様々な部位に手動で接触させることで適用した。 後方角膜の三宅図。 傷口の内面(線)と切開部付近の機械的刺激による眼球内を流れる墨汁の軌跡(矢印)
眼内炎のリスク軽減
現在までのところ、角膜切開の形状で完全に安全であるものは見つかっていない。 しかし、手技の改良が提案されており、臨床試験で検討されるべきである。
そのような改良のひとつに、切開部を確実に閉じるための簡単なステップを追加することがある。 この方法はMichael Y. Wong, MDによって開発され、彼はこの方法を切開部上ポケットの間質水和法または「Wong Way」と呼んでいる8
最初のステップはポケットを作ることである。 外科医は、通常の透明な角膜または辺縁の切開部位のちょうど中央または前方に、ケラトームで前方間質に1~2回刺します。 目標は、先端が瞳孔に向かうような三角形のポケットを作ることである。 次に、ポケットのすぐ近くを始点とし、その真下を終点とする標準的な角膜切除術を行う。 標準的な白内障手術の終了後、術者は前房を再形成し、三角形の切開上ストロマポケットの先端と縁をバランス塩溶液でストロマが白くなるまで加水する。 この方法はマイクロリークを防ぐために考案されたものであるが、実験モデルではまだその効果は確認されていない。 重要な要素としては、コード長に比べ、比較的長いトンネルが挙げられる。 トンネルが長いと、創傷がより密着する。
一部の外科医は、眼内炎のリスクを減らすために、術前、術中、または術後に抗菌薬を使用することを提案している。 このアプローチは,上皮の閉鎖とおそらくは間質の治癒の結果として創傷が「密閉」されるのに十分な時間,水中での薬剤の治療レベルを維持できれば価値があるかもしれない。
創傷に縫合糸を留めると,我々の実験室モデルで墨汁の侵入を防ぐことが示された9 ので,これは1つの選択肢である。 しかし、縫合糸を使用すると、角膜円柱を誘発し、異物感を引き起こし、除去する必要があるため、この解決策は理想的とは言えません。 生分解性の接着剤を使用して傷を密封すれば、縫合糸を取り除かなければならないという問題はなくなる。 接着剤は現在、角膜の傷に使用するための研究が行われているが、この特定の目的にはまだ使用されていない。
接着剤の1つの問題は、処置に時間がかかるということである。 接着剤の中には2つの物質を必要とするものがある。 1つの物質が接着剤で、もう1つの物質はそれを活性化するために使用されます。 あるいは、レーザーからの光で活性化させるものもあります。
Large Numbers Needed for Studies
Evaluating the effect of medications or technique modifications on endophthalmitis rates are difficult.これは、薬物療法や術式の変更が眼内炎の発生率に及ぼす影響を評価することが困難であるためです。 眼内炎は非常にまれであり、発生率の変化を検出するためには多数の患者が必要である。
しかし、完璧な切開の構成を探し続けること、あるいは実際の切開を水密にするための代替手段を見つけることは、私たちに価値がある。 眼内炎は発症すると治療が困難であり、失明の可能性もある。
ベーレンス博士は、ジョンズ・ホプキンス大学医学部ウィルマー眼科研究所の角膜/白内障外科医および研究者です。 連絡先は(410) 502-0461または[email protected]。
1. Powe NR、Schein OD、Gieser SC。 眼内レンズ移植を伴う白内障摘出術後の視力と合併症に関する文献の統合。 白内障患者アウトカム研究チーム。 Arch Ophthalmol 1994;112:239-252.
2. John ME, Noblitt R. Endophthalmitis(眼内炎): 強膜トンネル対透明角膜切開法。 Buzard KA, Friedlander MH, Febbraro JL (eds): ブルーライン切開と屈折矯正超音波乳化吸引術。 Thorofare, NJ: SLACK. 3.長木裕子、早坂聡、角井千晶:小切開白内障手術後の細菌性眼内炎. 白内障小切開手術後の細菌性眼内炎:切開位置と眼内レンズの種類による影響. J Cataract Refract Surg 2003;29:20-26.
4. Cooper BA, Holekamp NM, Bohigian G, Thompson PA.「白内障手術後の細菌性眼内炎:切開位置と眼内レンズの種類の影響」(日本白内障学会誌). 白内障手術後の眼内炎に関する症例対照研究では、強膜トンネル創と透明角膜創を比較した。 Am J Ophthalmol 2003;136:300-305.
5. McDonnell PJ, Taban MT, Sarayba M, et al.透明角膜白内障切開のダイナミックな形態。 また、このような場合にも、「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」。 白内障無縫合創の動的形態-切開角度と位置の影響-. このような場合、「鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと、鍼灸師が鍼を刺すと。 透明な角膜白内障切開部からの眼表面液の流入。 実験室モデル。 このような状況下で、「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」「痒いところに手が届く」。 透明な角膜切開の確保。 白内障屈折外科今日 2003;3:25-27.
9. タバンM、サライバMA、アルメダTI、ベーレンスA、マクドネルPJ.Taban M, Sarayba MA, Almeda TI, Behrens A, McDonnell PJ. 無縫合透明角膜白内障創からの前房内への墨汁の侵入。 Arch Ophthalmol (in press).