- Mitkä röntgenkuvat ja tähystykset ovat parhaita lisämunuaisen kasvaimissa?
- CT-kuvaukset (CAT-kuvaukset) lisämunuaiskasvainten ja -kasvainten arvioinnissa
- MRI-kuvaukset lisämunuaisen kasvainten arvioimiseksi
- Ovatko ydinlääketieteelliset kuvaukset käyttökelpoisia lisämunuaisen kasvainten arvioinnissa?
- Ultraäänitutkimus lisämunuaisen kasvainten ja kasvainten arvioimiseksi
Mitkä röntgenkuvat ja tähystykset ovat parhaita lisämunuaisen kasvaimissa?
On olemassa 4 ensisijaista radiologista (röntgentutkimusta), joilla tutkitaan lisämunuaisia (ja muuta vatsaonteloa) kasvaimen (sana ”kasvain” tarkoittaa yksinkertaisesti ”massaa”. Nämä voivat olla hyvänlaatuisia tai pahanlaatuisia) esiintymisen varalta. Jotkin näistä testeistä ovat parempia kuin toiset, ja siksi niitä käytetään rutiininomaisesti, kun taas yhtä tai kahta käytetään harvoin, mutta ne voivat tuottaa tärkeää tietoa, jos ne ovat positiivisia.
 Tohtori Carling tutkii huolellisesti CT-kuvauksen ennen Mini Back Scope Adrenalectomy (MBSA) -operaatiota. Tohtori Carling on tarkastanut tuhansia lisämunuaisen kasvainkuvia.
Tohtori Carling tutkii huolellisesti CT-kuvauksen ennen Mini Back Scope Adrenalectomy (MBSA) -operaatiota. Tohtori Carling on tarkastanut tuhansia lisämunuaisen kasvainkuvia.
Kun tarkastelemme lisämunuaisen kuvantamista, olipa kyseessä sitten ultraääni, tietokonetomografia, magneettikuvaus, ydinlääketieteellinen (MIBG, PET jne.) tähystys tai muu kuvantamistutkimus, meidän on suhtauduttava asiaan kokonaisvaltaisesti ja arvioitava kasvaimen ja potilaan kaikki näkökohdat. Analysoimme huolellisesti kasvaimen ”kuvantamisfenotyypin”. Kuvantamisfenotyyppi kuvaa kaikkia näkökohtia siitä, miltä kasvain näyttää kuvassa, ja se auttaa meitä tekemään oikean diagnoosin, mukaan lukien syövän todennäköisyys. On huomattava, että tämä ei ole läheskään täydellinen tiede. Monissa tapauksissa emme voi koskaan tietää varmasti, onko kasvain syöpä, ennen kuin se poistetaan lisämunuaisen poistoleikkauksella. Koska lisämunuaisen kuvantamisen tulkinta ei ole mustavalkoista, tarvitaan tiimi ja kirurgi, joka on kokenut ja jolla on hyvä arvostelukyky.
Mitä lisämunuaisen asiantuntijalääkärit etsivät lisämunuaisen röntgenkuvista ja skannauksista? Se, mitä etsimme kuvantamistutkimuksesta (skannauksesta), on yli tusinan kriteerin yhdistelmä, joka antaa meille kokonaisvaikutelman, jota kutsutaan ”kuvantamisfenotyypiksi”. Tutkimme esimerkiksi huolellisesti kasvaimen koon ja muodon. Tämä tarkoittaa, että katsomme, ovatko rajat tasaiset vai epäsäännölliset, ovatko marginaalit selkeät vai epäselvät ja niin edelleen.
Munuaisen kuvantamisen ja lisämunuaisen tähystyksen keskeiset ja tärkeimmät kohdat ovat:
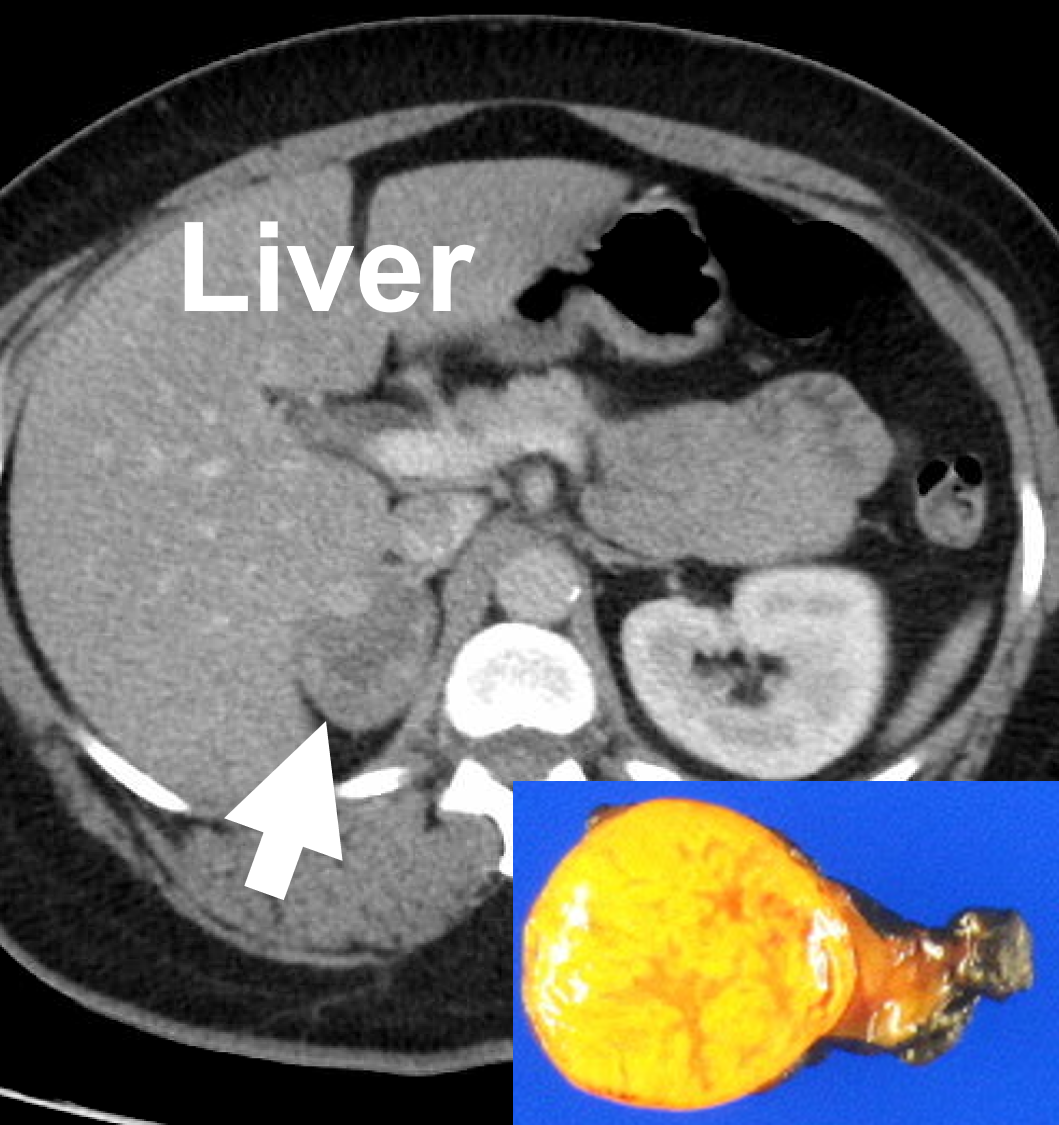 Lisämunuaisprotokolla, kontrastivahvisteinen tietokonetomografia, jossa näkyy oikea lisämunuaisen adenooma (4,4. cm, nuoli), joka aiheuttaa Cushingin oireyhtymän. Hyvänlaatuiset lisämunuaisen adenoomat ovat tyypillisesti sileitä, pyöreitä tai soikeita, homogeenisia ja lipidirikkaita.
Lisämunuaisprotokolla, kontrastivahvisteinen tietokonetomografia, jossa näkyy oikea lisämunuaisen adenooma (4,4. cm, nuoli), joka aiheuttaa Cushingin oireyhtymän. Hyvänlaatuiset lisämunuaisen adenoomat ovat tyypillisesti sileitä, pyöreitä tai soikeita, homogeenisia ja lipidirikkaita.
- Hyvänlaatuinen kortikaalinen adenooma on yleisin lisämunuaiskasvain, ja se on lähes aina pyöreä. Kortikaalinen adenooma on lisämunuaisen kasvain, joka kasvaa lisämunuaisen kuoresta — lisämunuaisen uloimmasta kerroksesta. (Katso lisätietoja lisämunuaisen anatomiasta)
- Lisämunuaisen kuvantamisen kultainen standardi on tietokonetomografia (CAT-kuvaus). Parasta on ”lisämunuaisen protokollan mukainen, kontrastia tehostava tietokonetomografiakuvaus”. Siten lisämunuaisen TT-kuvauksen kontrastiaineen ja ilman kontrastia pitäisi aina olla ensimmäinen tilattava tutkimus, ja yli 90 %:ssa tapauksista se on AINOA tutkimus, jonka potilas tarvitsee. Poikkeuksena tähän sääntöön on, että jos sinulla on allergia kontrastiväriaineelle, hanki tietokonetomografiakuvaus ilman kontrastia.
- MRI-kuvaukset eivät ole melkein koskaan välttämättömiä, eikä niiden pitäisi koskaan olla ensimmäinen tutkimus, jonka lääkäri tilaa lisämunuaisen massojen tutkimiseksi.
- Ydinlääketieteelliset kuvaukset eivät ole melkein koskaan välttämättömiä. Ydinlääketieteellisistä tähystyksistä on hyötyä joissakin hyvin erityisissä tilanteissa, joita harvat lääkärit koskaan näkevät.
- Ultraääni ei ole kovin hyödyllinen, joten älä vaivaudu.
CT-kuvaukset (CAT-kuvaukset) lisämunuaiskasvainten ja -kasvainten arvioinnissa
Tietokonetomografiakuvaus (jota kutsutaan myös tietokonetomografiakuvaukseksi (CAT-kuvaus)) on erittäin tarkka lisämunuaisten ja muiden vatsan alueen rakenteiden tutkimisessa, ja sen avulla voidaan tutkia mitä tahansa lisämunuaiskasvainta. Kuten muutkin tämän ryhmän 3 tutkimusta, tietokonetomografia on kivuton. Sen suorittaminen kestää vain muutaman minuutin. Tuloksena saaduista kuvista voidaan hyvin havainnollistaa kasvaimia koko kehossa, ja niistä voidaan ottaa erittäin tarkkoja mittoja, jotka auttavat myöhempien hoitojen suunnittelussa. Tietokonetomografia edustaa ensimmäisen tason kuvantamismenetelmää lisämunuaisen vaurioiden arvioinnissa, koska se on nopea, takaa suuren resoluution, ja esikontrastikuvien ja jälkikontrastikäyttäytymisen löydöksiä käytetään yleisesti oikean diagnoosin saamiseksi.
”Lisämunuaisen protokollan mukainen, kontrastilla vahvistettu tietokonetomografiakuvaus” on paras kuvaus tai röntgenkuvaus lisämunuaisen kasvaimille ja massoille. Tehostamaton (potilaalle ei anneta IV-kontrastia) on hyvä, mutta ei läheskään yhtä hyvä kuin IV-kontrastia sisältävä CT. Tietokonetomografiassa lisämunuaisen adenoomat ovat yleensä hyvin rajattuja pyöreitä tai soikeita leesioita, joilla on homogeeniset ja suhteellisen alhaiset vaimennusarvot (alle 10 Hounsfieldin yksikköä), mikä johtuu korkeasta rasvapitoisuudesta.Valitettavasti pelkkä tehostamaton (ei-kontrasti) tietokonetomografia ei ole aina diagnostinen, sillä 15-30 prosenttia adenoomista on rasva-vajaita, minkä vuoksi niiden vaimennusarvot ovat korkeampia. Näissä tapauksissa tarvitaan lisäkuvantamista suonensisäisen kontrastin antamisen jälkeen (lisämunuaisen protokolla, kontrastia vahvistava tietokonetomografia), jotta adenoomat voidaan erottaa muista kuin adenoomista. Lisämunuaisvaurioiden vahvistumiskuvion arviointi edellyttää vielä myöhäisvaihetta laskimovaiheen jälkeen. Lisämunuaismassojen arviointiin on ehdotettu erilaisia CT-protokollia; on kuitenkin näyttöä siitä, että 15 minuutin jälkikontrastiprotokollalla on paras diagnostinen tarkkuus.
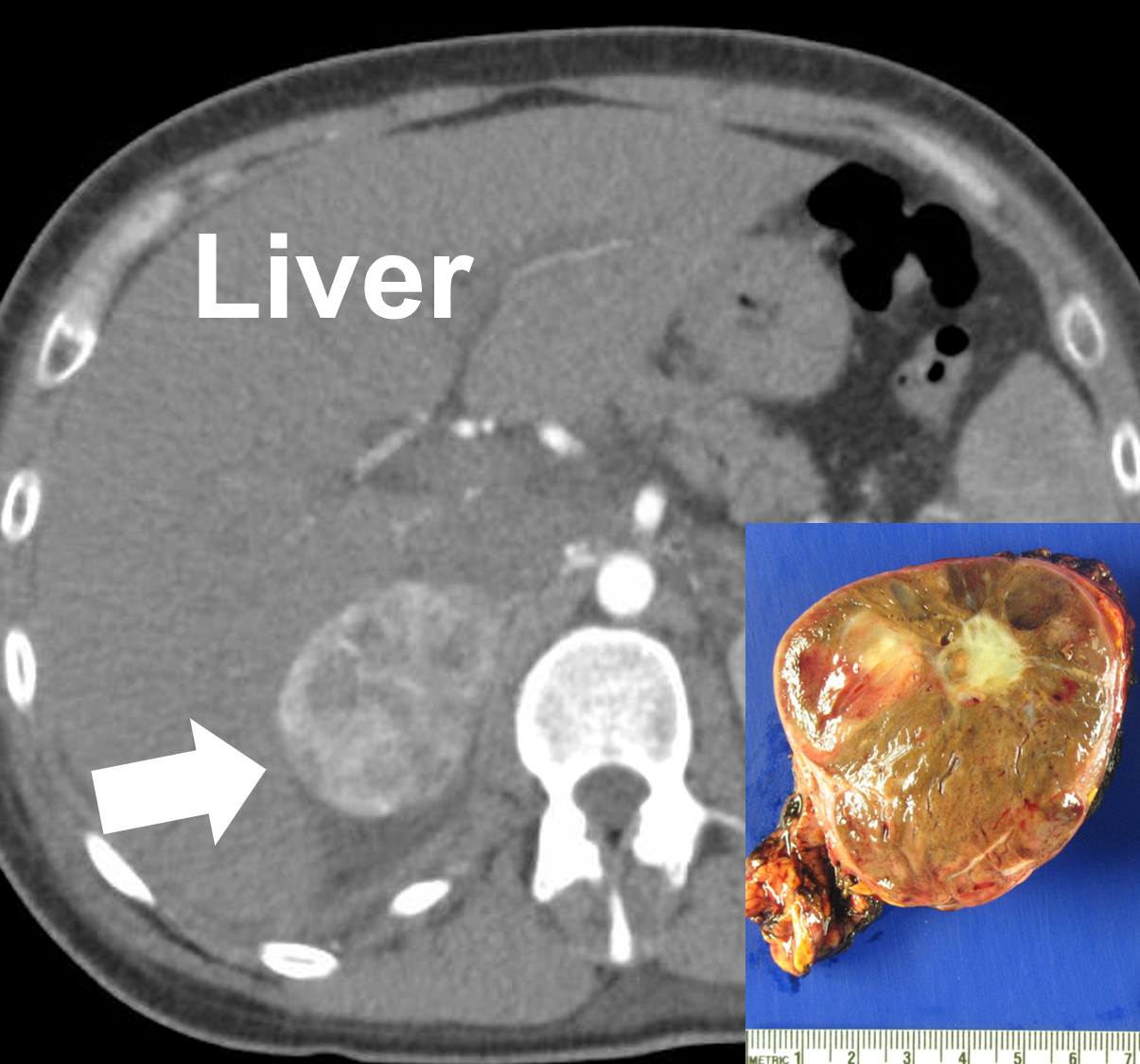 Oikea 6 cm:n feokromosytooma TT-kuvauksessa (nuoli) ja poiston jälkeen. Feokromosytoomat ovat vaskulaarisia, ja niissä voi esiintyä vaihtelevasti kiinteitä, kystisiä, kalkkeutuneita ja nekroottisia osia. Anteeksi ihmiset teknisistä asioista, tämä on tämän valtavan verkkosivuston ylivoimaisesti teknisin sivu. Teemme näin, koska lähes jokainen endokrinologi, joka saa potilaan, jolla on lisämunuaiskasvain, lukee tätä verkkosivustoa, joten meidän on heitettävä joitakin teknisiä juttuja heille, jotta he voivat hoitaa teitä paremmin. Älä huolehdi teknisistä asioista, jos et ole lääkäri – jatka lukemista, koska 95 % tästä verkkosivustosta on kirjoitettu sekä potilaille että lääkäreille.
Oikea 6 cm:n feokromosytooma TT-kuvauksessa (nuoli) ja poiston jälkeen. Feokromosytoomat ovat vaskulaarisia, ja niissä voi esiintyä vaihtelevasti kiinteitä, kystisiä, kalkkeutuneita ja nekroottisia osia. Anteeksi ihmiset teknisistä asioista, tämä on tämän valtavan verkkosivuston ylivoimaisesti teknisin sivu. Teemme näin, koska lähes jokainen endokrinologi, joka saa potilaan, jolla on lisämunuaiskasvain, lukee tätä verkkosivustoa, joten meidän on heitettävä joitakin teknisiä juttuja heille, jotta he voivat hoitaa teitä paremmin. Älä huolehdi teknisistä asioista, jos et ole lääkäri – jatka lukemista, koska 95 % tästä verkkosivustosta on kirjoitettu sekä potilaille että lääkäreille.
Munuaiskasvaimen kontrastin absoluuttinen prosentuaalinen huuhtoutumisprosentti (APW, Absolute Procentage Washout) voidaan sitten laskea kaavalla. Suhteellista prosentuaalista huuhtoutumisprosenttia (relative percentage washout, RPW) käytetään silloin, kun vahvistamatonta CT-arvoa ei ole saatavilla. Jos APW on >60 % tai RPW on >40 % 15 minuutin kuluttua kontrastin antamisesta, tämä viittaa hyvänlaatuiseen adenoomaan, jolloin APW:n herkkyys ja spesifisyys on 88 % ja 96 % ja RPW:n herkkyys ja spesifisyys on 83 % ja 93 %.
Menetelmällä voidaan jossain määrin varmasti erottaa hyvänlaatuiset adenoomat, jotka vahvistuvat nopeasti ja huuhtoutuvat nopeasti, muista kuin adenoomista, kuten lisämunuaiskuoren syövästä, feokromosytoomista ja etäpesäkkeistä, jotka sen sijaan vahvistuvat voimakkaasti mutta huuhtoutuvat pitkään.
Feokromosytoomat kontrastivahvisteisissa tietokonetomografiakuvauksissa. Feokromosytoomissa voi olla kiinteitä, kystisiä, kalkkisia ja/tai nekroottisia komponentteja – melko vaihtelevia. Pienemmät feokromosomit näyttävät yleensä tasaisemmilta, ja niiden tiheys on 40-50 HU. Kontrastin antamisen jälkeen feokromosytoomat vahvistuvat voimakkaasti (eli muuttuvat hyvin kirkkaiksi), ja joillakin niistä on suurempi vahvistuminen porttilaskimovaiheessa ja toisilla valtimovaiheessa; niiden APW- ja RPW-arvot ovat kuitenkin samanlaiset kuin adenoomien. Tämän vuoksi feokromosytoomia ei useinkaan voida luotettavasti erottaa adenoomista käyttämällä CT-huuhteluprotokollia. Kun leesiot ovat melko suuria (>6 cm), voidaan havaita intralesionalista verenvuotoa, nekroosia tai kalkkeutumia.
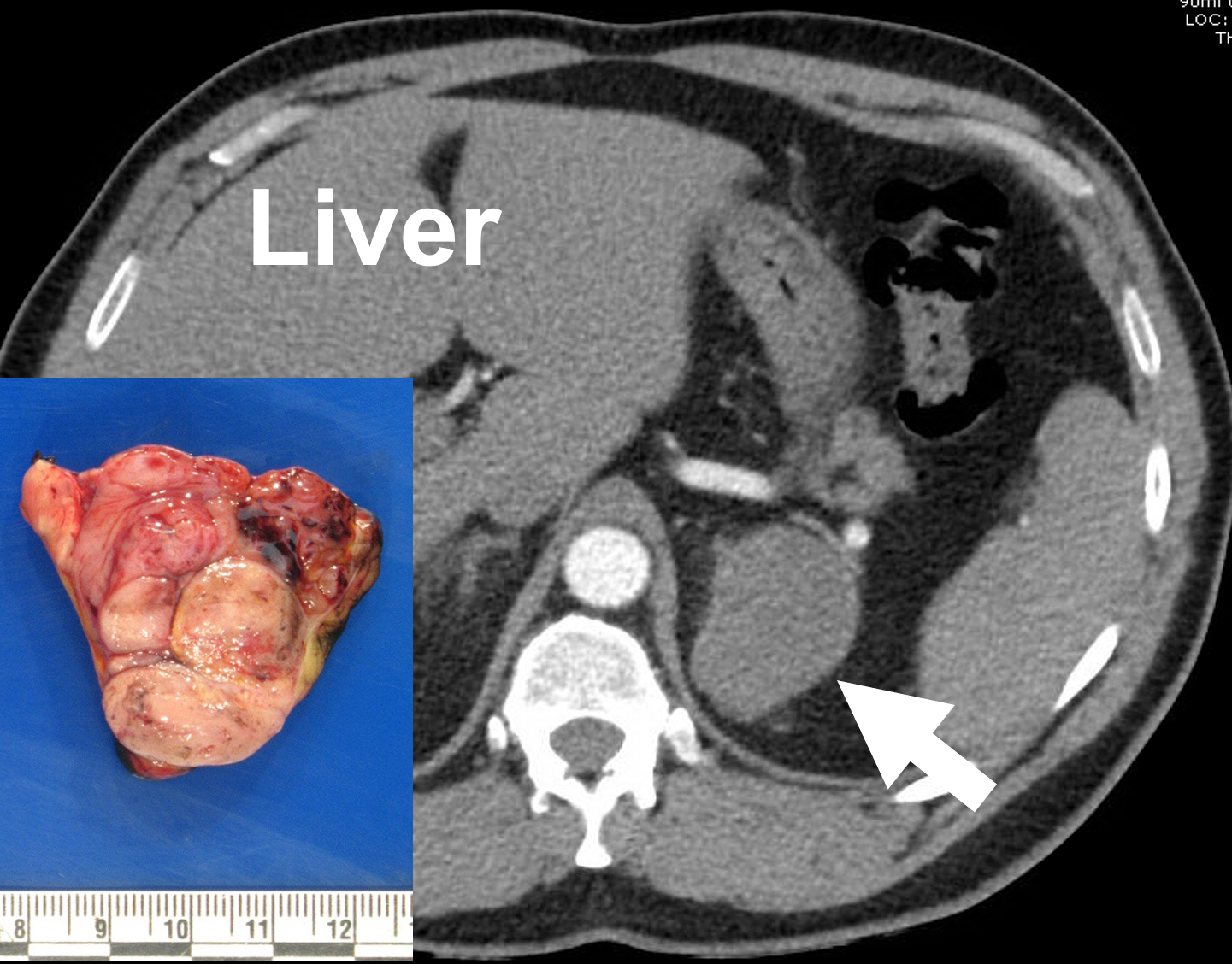 Vasemman lisämunuaiskuoren syöpä (nuoli) kuvattuna lisämunuaiskuoren protokollan (valtimovaiheen) kontrastia tehostetussa TT:ssä ja poiston jälkeen. Lisämunuaissyövät ovat usein heterogeenisen (vaihtelevan) näköisiä, mikä johtuu nekroosista, kalkkeutumista ja verenvuodosta kasvaimeen.
Vasemman lisämunuaiskuoren syöpä (nuoli) kuvattuna lisämunuaiskuoren protokollan (valtimovaiheen) kontrastia tehostetussa TT:ssä ja poiston jälkeen. Lisämunuaissyövät ovat usein heterogeenisen (vaihtelevan) näköisiä, mikä johtuu nekroosista, kalkkeutumista ja verenvuodosta kasvaimeen.
Lisämunuaiskuoren karsinooma (syöpä) kontrastia tehostetussa tietokonetomografiakuvauksessa. Lisämunuaiskuoren syövillä (lisämunuaiskuoren karsinooma) on tyypillisesti heterogeeninen (vaihteleva) ulkonäkö, joka johtuu nekroosista, kalkkeutumista ja verenvuodosta (aiempi verenvuoto kasvaimeen). Laskimonsisäisen kontrastiaineen injektion jälkeen niissä on usein heterogeeninen ja pääasiassa perifeerinen tehostuminen. Karsinooman RPW on yleensä alle 40 %. Kasvain voi tunkeutua viereisiin rakenteisiin, kuten munuaisiin, alempaan laskimolaskimoon, maksaan, haimaan, pernaan ja pernan verisuoniin, sekä aiheuttaa maksametastaaseja ja retroperitoneaalisia imusolmukesolmukkeita. Myös syövän koko on ratkaiseva.
Metastaasit lisämunuaiseen (yleisimmin keuhko-, rinta-, munuais- ja melanoomakarsinoomat) esiintyvät fokaalisina kasvaimina, joilla on voimakas ja pitkäkestoinen tehostuminen porttilaskimovaiheessa, yleensä yli 120 HU, mutta hitaampi huuhtoutuminen kuin adenoomilla. On huomattava, että lisämunuaisen etäpesäkkeiden ulkonäkö voi olla hyvin vaihteleva riippuen taustalla olevasta syövästä.
MRI-kuvaukset lisämunuaisen kasvainten arvioimiseksi
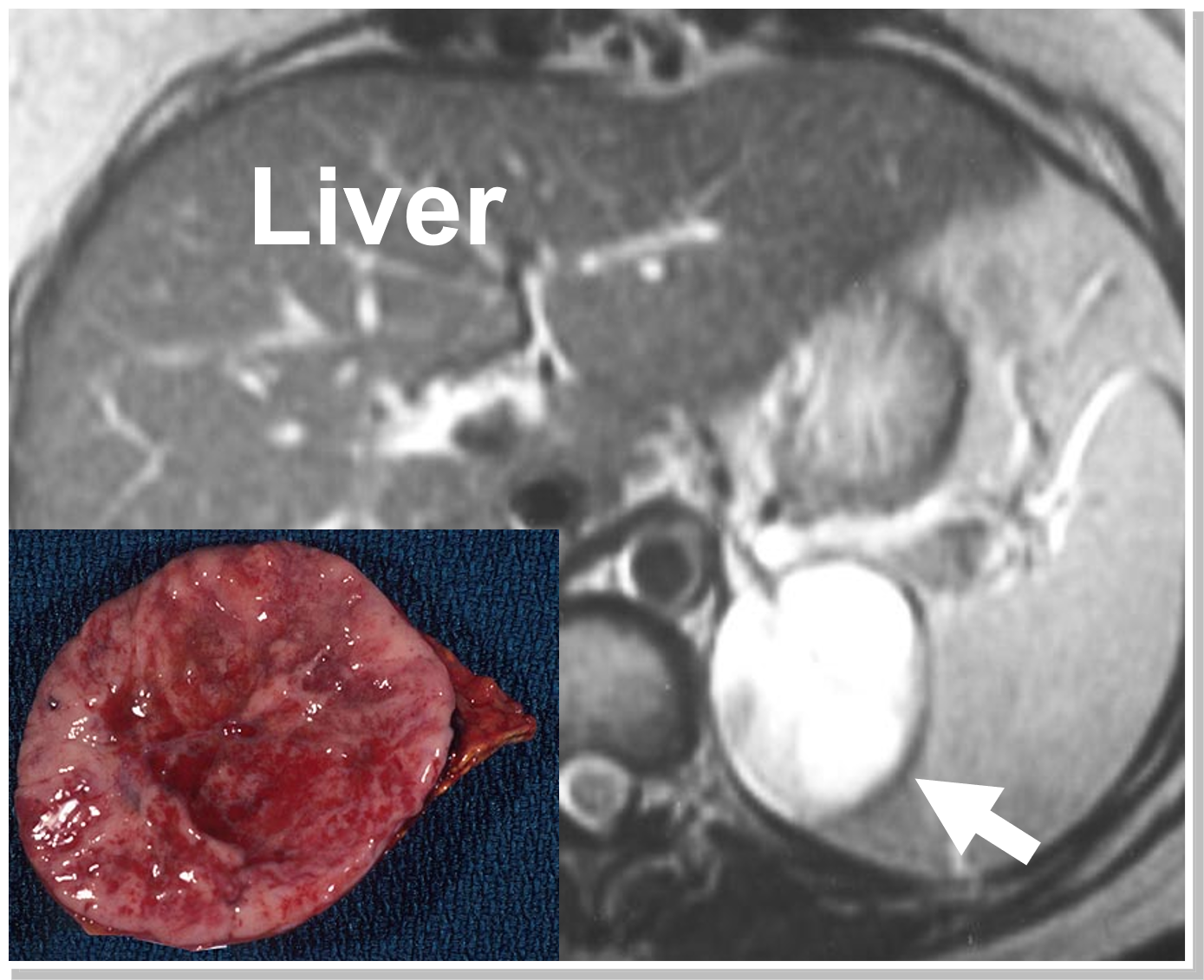 Magneettikuvaus, jossa näkyy vasen feokromosytooma (nuoli ja patologia). Usein feokromosytoomat vahvistuvat (valaistuvat kirkkaasti) magneettikuvauksessa, mikä on niin tyypillistä, että se yksinään ratkaisee diagnoosin.
Magneettikuvaus, jossa näkyy vasen feokromosytooma (nuoli ja patologia). Usein feokromosytoomat vahvistuvat (valaistuvat kirkkaasti) magneettikuvauksessa, mikä on niin tyypillistä, että se yksinään ratkaisee diagnoosin.
MRI-kuvaus (jota kutsutaan myös MR-kuvaukseksi tai NMR-kuvaukseksi) on hyvin samankaltainen kuin tietokonetomografia sen antamien tietojen ja kuvien tyypin suhteen. Tutkimus kestää noin tunnin, ja siinä käytetään magneettikenttiä tuottamaan kuvia kehon rakenteista eikä röntgensäteitä, kuten tietokonetomografiassa, tai ääniaaltoja, kuten ultraäänitutkimuksessa.
Magneettikuvauksella on samanlainen diagnostinen tarkkuus kuin tietokonetomografialla, ja sen avulla voidaan luonnehtia adenoomia riippumatta niiden CT-rikastumisesta. T2-painotteisissa MR-kuvissa (nesteen täyttämät kudokset näkyvät kirkkaina) lisämunuaisen adenoomat ovat homogeenisia ja niiden signaalin voimakkuus on keskinkertaisen matala verrattuna luurankolihakseen tai maksaan. Tärkeä osa lisämunuaisen magneettikuvausprotokollaa on kemiallisen siirtymän kuvantaminen (CSI). Tämän menetelmän avulla radiologi voi havaita kasvaimen sisäisen rasvan, joka johtaa signaalin voimakkuuden vähenemiseen. MR-herkkyys 10-20 HU:n suuruisille adenoomille on lähes 100 %, kun taas yli 30 HU:n suuruisille lipidiköyhille adenoomille MR-herkkyys on huomattavasti alhaisempi (13-75 %)
Usein feokromosytoomat vahvistuvat (valaistuvat kirkkaasti) magneettikuvauksessa, mikä on niin tyypillistä, että se jo itsessään ratkaisee diagnoosin. Feokromosytoomapotilaiden plasmasta ja virtsasta (24 tunnin keräys) on tietenkin edelleen mitattava fraktioituneet metanefriinit ja katekoliamiinit, ja heidät on valmisteltava asianmukaisesti ennen lisämunuaisen poistoa.
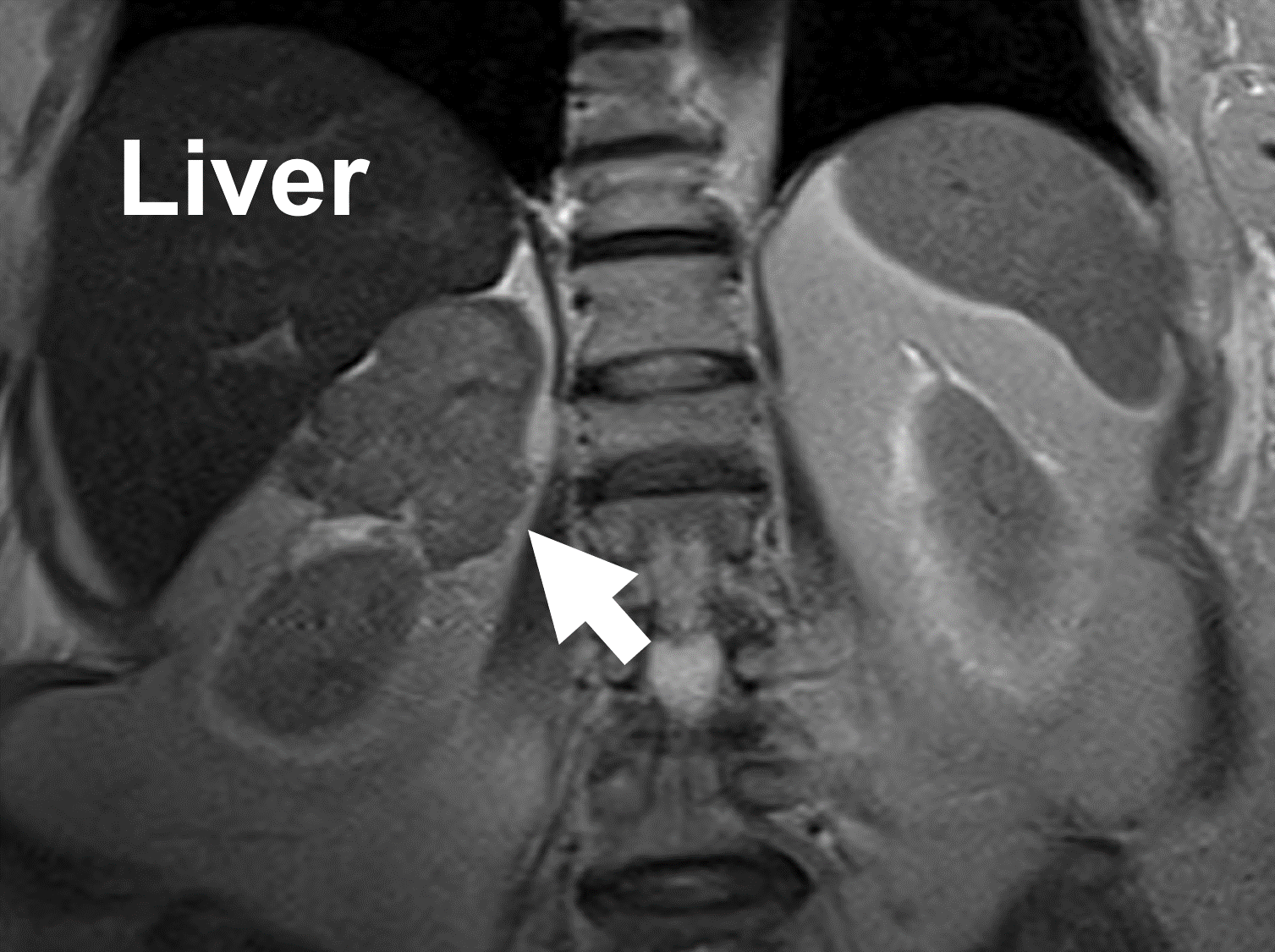 MRI, jossa näkyy oikeasta lisämunuaisesta peräisin oleva lisämunuaissyöpä (nuoli). Huomaa heterogeenisuus ja epäsäännölliset rajat. Magneettikuvauksessa lisämunuaiskuoren karsinoomilla on matala signaalin voimakkuus T1-painotteisissa kuvissa, korkea signaali T2-painotteisissa kuvissa ja voimakas ja heterogeeninen kontrastin voimistuminen, joka huuhtoutuu hitaasti. Vastaavasti lisämunuaisen etäpesäkkeet voivat näkyä hyvin vaihtelevina magneettikuvauksessa.
MRI, jossa näkyy oikeasta lisämunuaisesta peräisin oleva lisämunuaissyöpä (nuoli). Huomaa heterogeenisuus ja epäsäännölliset rajat. Magneettikuvauksessa lisämunuaiskuoren karsinoomilla on matala signaalin voimakkuus T1-painotteisissa kuvissa, korkea signaali T2-painotteisissa kuvissa ja voimakas ja heterogeeninen kontrastin voimistuminen, joka huuhtoutuu hitaasti. Vastaavasti lisämunuaisen etäpesäkkeet voivat näkyä hyvin vaihtelevina magneettikuvauksessa.
Ovatko ydinlääketieteelliset kuvaukset käyttökelpoisia lisämunuaisen kasvainten arvioinnissa?
Ydinlääketieteellisessä tähystyksessä käytetään radioaktiivisia aineita (hyvin pieni säteilyannos) kuvien ottamiseen kehon sisällä olevista alueista. Radioaktiivinen aine ruiskutetaan kehoon, ja se paikallistaa tietyt solut tai kudokset, mukaan lukien syöpäsolut, ja sitoutuu niihin. Tekniikka on samanlainen kuin kilpirauhassairauksissa käytettävä radioaktiivinen joditutkimus tai lisäkilpirauhassairauksissa käytettävä sestamibi-tutkimus.
Ydinlääketieteellistä tähystystä tarvitaan vain tietyissä lisämunuaiskasvaintapauksissa, kun TT- ja magneettikuvaus eivät riitä. Yleisimmin käytetyt ydinnäytetutkimukset lisämunuaiskasvainten kuvantamisessa ovat:
- MIBG (I-131 MIBG)
- DOTATATE PET (Gallium-68 PET/CT)
- Regulaarinen PET (18-FDG-PET/CT)
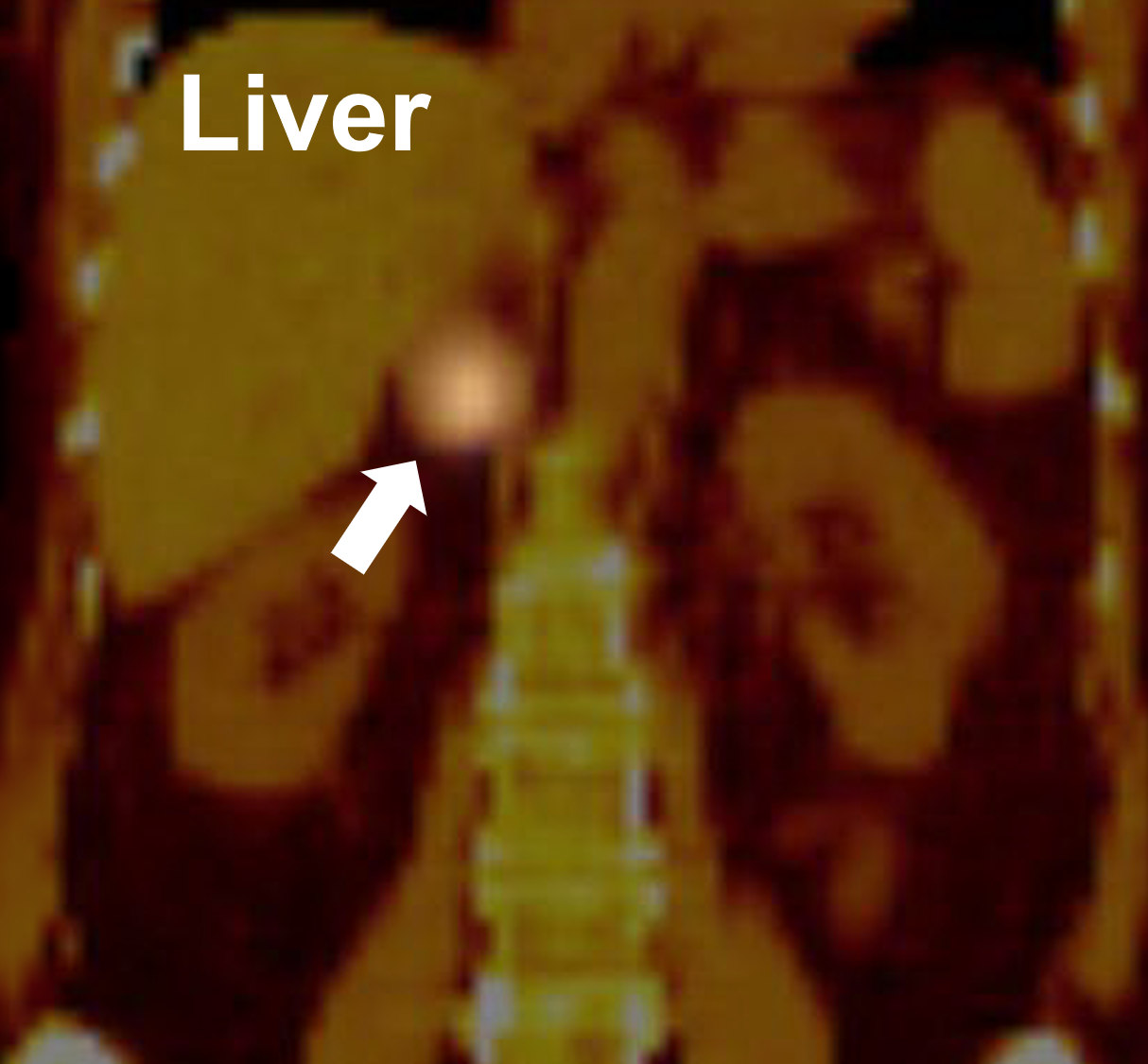 MIBG-kuvaus, jossa osoitetaan positiivista hyväksikäyttöä oikeassa lisämunuaisessa (nuoli), mikä osoittaa feokromosytoomaa. MIBG-tutkimusta käytetään ainoastaan feokromosytoomien ja paraganglioomien (tunnetaan myös lisämunuaisen ulkopuolisina feokromosytoomina) esiintymisen ja sijainnin toteamiseen. Tämä testi EI havaitse muita lisämunuaisen kasvaintyyppejä. MIBG on toinen ydinlääketieteellinen tutkimus, jossa hyödynnetään sitä, että hormonisolut tuottavat hormoneja. Potilaalle annetaan erityistä radioaktiivista väriainetta, joka on adrenaliinin (lisämunuaiskuoren valmistama hormoni) esiaste. Tämä väriaine konsentroituu hyperaktiiviseen endokriiniseen kudokseen, joka muodostaa pheon, ja se voidaan nähdä röntgenfilmillä. MIBG-skintigrafia on funktionaalinen ydinlääketieteellinen kuvantamismenetelmä, joka valitaan feokromosytooman ja paragangliooman kuvantamiseen, mutta sillä on haittoja, kuten rajallinen spatiaalinen erottelukyky, vaikeus havaita pieniä kasvaimia (Mitä PET-kuvauksia käytetään lisämunuaisen kasvainten ja kasvainten arvioimiseen?
MIBG-kuvaus, jossa osoitetaan positiivista hyväksikäyttöä oikeassa lisämunuaisessa (nuoli), mikä osoittaa feokromosytoomaa. MIBG-tutkimusta käytetään ainoastaan feokromosytoomien ja paraganglioomien (tunnetaan myös lisämunuaisen ulkopuolisina feokromosytoomina) esiintymisen ja sijainnin toteamiseen. Tämä testi EI havaitse muita lisämunuaisen kasvaintyyppejä. MIBG on toinen ydinlääketieteellinen tutkimus, jossa hyödynnetään sitä, että hormonisolut tuottavat hormoneja. Potilaalle annetaan erityistä radioaktiivista väriainetta, joka on adrenaliinin (lisämunuaiskuoren valmistama hormoni) esiaste. Tämä väriaine konsentroituu hyperaktiiviseen endokriiniseen kudokseen, joka muodostaa pheon, ja se voidaan nähdä röntgenfilmillä. MIBG-skintigrafia on funktionaalinen ydinlääketieteellinen kuvantamismenetelmä, joka valitaan feokromosytooman ja paragangliooman kuvantamiseen, mutta sillä on haittoja, kuten rajallinen spatiaalinen erottelukyky, vaikeus havaita pieniä kasvaimia (Mitä PET-kuvauksia käytetään lisämunuaisen kasvainten ja kasvainten arvioimiseen?
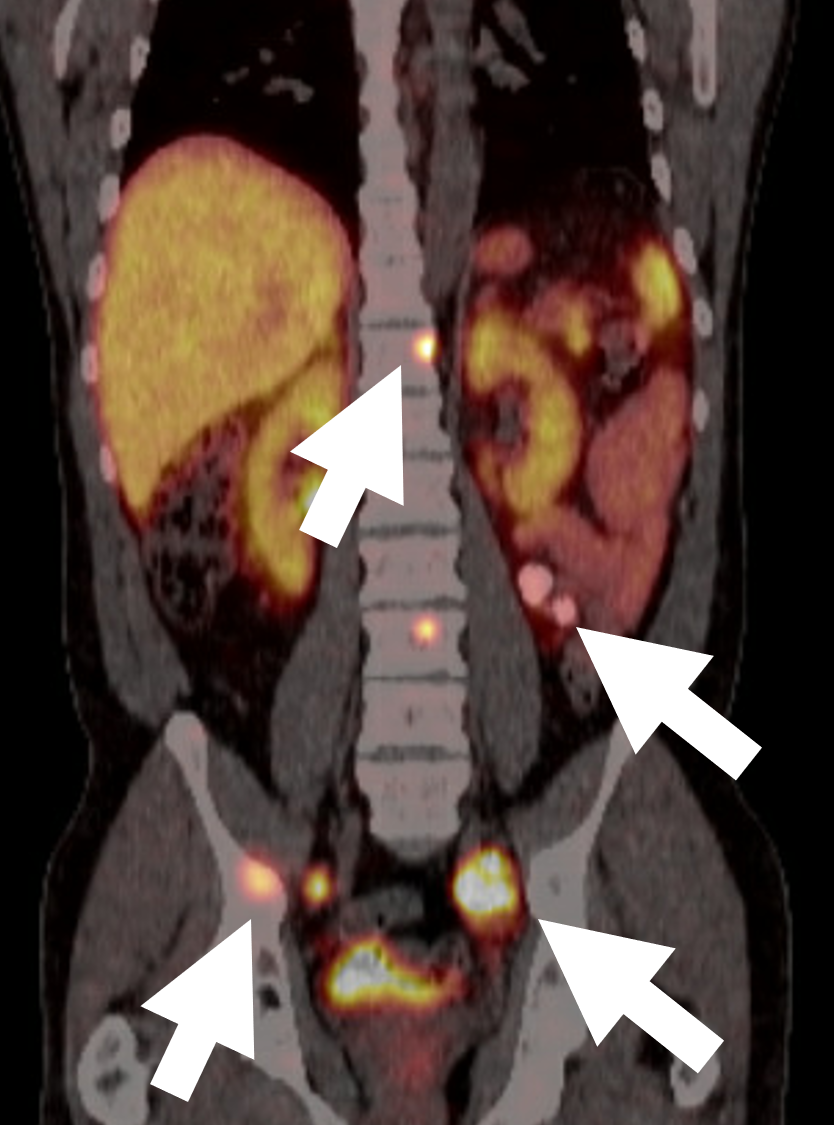 Pahanlaatuisen feokromosytooman 68 DOTATATE PET/CT-kuvaus, jossa näkyy useita metastaattisia leesioita luussa ja imusolmukkeissa (nuolet). DOTATATE-kuvaus on uudempi tekniikka, ja somatostatiinireseptorien ilmentyminen feokromosytooman ja paragangliooman soluissa helpottaa kohdennettua PET-kuvantamista 68-Ga-DOTA-peptideillä. a-68 DOTATATE PET/CT:ssä havaittiin samansuuruinen määrä, mutta siinä on huomattavasti suurempi leesioiden kontrasti taustaan verrattuna FDG PET/CT:hen. DOTATATE PET/CT:tä olisi nyt pidettävä ihanteellisena ensilinjan tutkimuksena feokromosytooman ja paragangliooman kuvantamisessa. DOTATATE-löydöksistä ja kliinisestä kysymyksestä riippuen FDG ja MIBG ovat edelleen käyttökelpoisia, ja valikoiduissa tapauksissa ne voivat tarjota tarkemman statuksen, taudin luonnehdinnan ja ohjata hoitovalintoja
Pahanlaatuisen feokromosytooman 68 DOTATATE PET/CT-kuvaus, jossa näkyy useita metastaattisia leesioita luussa ja imusolmukkeissa (nuolet). DOTATATE-kuvaus on uudempi tekniikka, ja somatostatiinireseptorien ilmentyminen feokromosytooman ja paragangliooman soluissa helpottaa kohdennettua PET-kuvantamista 68-Ga-DOTA-peptideillä. a-68 DOTATATE PET/CT:ssä havaittiin samansuuruinen määrä, mutta siinä on huomattavasti suurempi leesioiden kontrasti taustaan verrattuna FDG PET/CT:hen. DOTATATE PET/CT:tä olisi nyt pidettävä ihanteellisena ensilinjan tutkimuksena feokromosytooman ja paragangliooman kuvantamisessa. DOTATATE-löydöksistä ja kliinisestä kysymyksestä riippuen FDG ja MIBG ovat edelleen käyttökelpoisia, ja valikoiduissa tapauksissa ne voivat tarjota tarkemman statuksen, taudin luonnehdinnan ja ohjata hoitovalintoja
Regulaarista PET:tä (18-FDG-PET/CT) käytetään pääasiassa pahanlaatuisten (syövän aiheuttamien) leesioiden kuvaamiseen. Se on kuvantamismenetelmä, joka on erittäin käyttökelpoinen lisämunuaiskuoren karsinoomassa ja lisämunuaisen etäpesäkkeissä (yleisimmin keuhko-, rinta-, munuais- ja melanooma). Lisämunuaiskuoren syövässä 18-FDG-PET/CT voi olla tarkempi kuin tietokonetomografia, ja sillä voidaan havaita esimerkiksi imusolmukkeisiin ja maksaan levinnyt etäpesäke, jota ei havaita tietokonetomografiassa.
Toiminnallisena kuvantamismenetelmänä 18-FDG-PET/CT, joka antaa glukoosiaineenvaihduntatietoa pahanlaatuisista kasvaimista, on osoittanut hyviä tuloksia lisämunuaisen etäpesäkkeiden havaitsemisessa. Sitä käytetään monilla syöpäpotilailla (mukaan lukien keuhko-, rinta-, munuais-, paksusuolen ja peräsuolen syöpä sekä melanooma), ja se on antanut tietoa diagnoosia, seurantaa ja hoidon seurantaa varten näissä tapauksissa. Toisinaan lisämunuaisen etäpesäke on ainoa todiste syövästä, ja näissä tapauksissa suositellaan lisämunuaisen poistoa. Lue lisää lisämunuaisen metastaasileikkauksesta täältä.
Ultraäänitutkimus lisämunuaisen kasvainten ja kasvainten arvioimiseksi
Ultraäänitutkimus on nopein, halvin ja helpoimmin saatavilla oleva tutkimus, jolla voidaan tarkastella munuaisia ja lisämunuaisia. Se on kuitenkin epätarkin, joten sitä ei yleensä käytetä yhtä paljon kuin tietokonetomografiaa. Sitä voidaan käyttää minkä tahansa lisämunuaiskasvaimen tutkimiseen, mutta se ei ole kovin hyvä, joten älä vaivaudu.