– Verwenden Sie frühzeitig das APACHE-II-Scoring-System, um den Schweregrad der Pankreatitis vorherzusagen.
– Ziehen Sie bei Patienten mit schwerer Erkrankung eine frühzeitige enterale Ernährung in Betracht; dieser Schritt wurde mit niedrigeren Infektionsraten und einer kürzeren Aufenthaltsdauer in Verbindung gebracht.
– Bei der Entscheidung, ob prophylaktische Antibiotika bei schwerer nekrotisierender Pankreatitis eingesetzt werden sollen oder nicht, sind Patientenfaktoren und das Risiko einer schweren Infektion zu berücksichtigen.
FALL Eine 57-jährige kaukasische Frau suchte unsere Notaufnahme wegen diffuser Bauchschmerzen und Übelkeit auf. Sie gab an, dass die Schmerzen nach dem Mittagessen an diesem Tag begannen und periumbilikal lokalisiert waren, mit Ausstrahlung in den Rücken. Sie hatte mehrere Episoden von nicht gallertartigem, nicht blutigem Erbrechen, verneinte aber Fieber, Schüttelfrost oder Durchfall.
In ihrer Anamnese war nur eine 11 Jahre zurückliegende Gallenstein-Pankreatitis bekannt, nach der sie sich einer Cholezystektomie unterzog. Die einzigen Medikamente, die sie einnahm, waren Ibandronat-Natrium (Boniva) gegen Osteoporose (2 Jahre zuvor diagnostiziert), ein Multivitaminpräparat, Kalzium, Magnesium und Vitamin E. In ihrer Familienanamnese fiel ein Bruder auf, der in den 50er Jahren an Bauchspeicheldrüsenkrebs erkrankte. Die Patientin gab an, selten Alkohol zu konsumieren.
Bei der Untersuchung des Abdomens zeigte sich ein diffuser Druckschmerz, der vor allem in der epigastrischen Region auftrat. Die Patientin wies eine freiwillige Abwehrhaltung ohne Rebound und durchweg positive Darmgeräusche auf.
Die Laboruntersuchungen der Patientin bei der Aufnahme umfassten eine Leukozytose von 21.300 Zellen/mcL sowie Hämoglobin und Hämatokrit von 17,3 g/dL bzw. 52,1 %. Sie hatte eine Amylase von 1733 U/L und eine Lipase von 4288 U/L. Laktat und Milchsäuredehydrogenase lagen bei 1,83 mg/dL bzw. 265 U/L. Die Leberfunktionstests und ein grundlegendes metabolisches Panel lagen innerhalb der normalen Grenzen. Eine kontrastfreie Computertomographie (CT) des Abdomens und des Beckens zeigte ein vergrößertes Pankreas mit peripankreatischem Ödem und freier Flüssigkeit im Abdomen.
Die Patientin wurde während der ersten 6 Stunden ihres Krankenhausaufenthalts einer aggressiven Flüssigkeitsreanimation unterzogen. Es wurde festgestellt, dass die Urinausscheidung nicht mit der Flüssigkeitsaufnahme übereinstimmte, sie lag bei knapp über 60 cc/h. In den nächsten 4 Stunden wurde sie zunehmend tachykard, tachypnoeisch und somnolent, mit zunehmender Empfindlichkeit des Abdomens. Ihr Serumkaliumspiegel stieg auf 4,9 mEq/L an, während das Serumbikarbonat auf 13 mEq/L und das Serumkalzium auf 6,2 mg/dL sank. Die arteriellen Blutgase ergaben eine metabolische Azidose mit einem pH-Wert von 7,22.
Unsere Patientin wurde anschließend auf die medizinische Intensivstation verlegt, wo sie endotracheal intubiert werden musste.
WELCHE ERKLÄRUNG IST FÜR IHREN ZUSTAND AM WAHRSCHEINLICHSTEN?
Akute nekrotisierende Pankreatitis
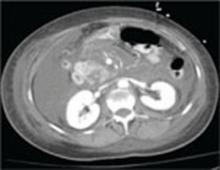
Eine erneute CT-Untersuchung des Abdomens und des Beckens mit intravenösem Kontrastmittel, die am zweiten Tag der Aufnahme durchgeführt wurde, zeigte eine ausgedehnte Pankreatitis mit vollständigem Zerfall des Pankreasgewebes und fehlender Pankreasanreicherung (ABBILDUNG) sowie eine große Menge an Bauchwassersucht.
Die Pankreatitis ist eine häufige stationäre Diagnose mit etwa 200.000 Krankenhausaufenthalten pro Jahr.1 Die meisten Fälle sind mild und selbstlimitierend und erfordern nur minimale Maßnahmen wie parenterale Flüssigkeitsreanimation, Schmerzkontrolle und Einschränkung der oralen Aufnahme. Die meisten Fälle lassen sich auf Gallensteine oder übermäßigen Alkoholkonsum zurückführen, aber etwa 25 % der Fälle sind idiopathisch.1 Andere Ursachen sind Hypertriglyceridämie, Infektionen, Hyperkalzämie und Medikamente wie Azathioprin, 6-Mercaptopurin, Trimethoprim, Sulfa-Methoxazol und Furosemid. Die schwere nekrotisierende Pankreatitis macht etwa 20 % aller Fälle aus, ist aber mit einer Sterblichkeitsrate von 10 bis 30 % verbunden.1
Die Diagnose basiert auf klinischen Merkmalen in Verbindung mit biochemischen Markern. Die Amylase ist unspezifisch, aber ein Wert, der das Dreifache der oberen Normgrenze beträgt, ist in der Regel diagnostisch für eine akute Pankreatitis. Lipase ist zu 85% bis 100% sensitiv für Pankreatitis und spezifischer als Amylase. Alanin-Aminotransferase >150 IU/L ist zu 96 % spezifisch für eine Gallenstein-Pankreatitis.2 Hinweis: Es gibt keine Belege für die tägliche Überwachung dieser Enzymwerte als Prädiktor für die klinische Verbesserung oder den Schweregrad der Erkrankung.
ABBILD
CT-Aufnahme des Abdomens am zweiten Aufnahmetag
Die Vorhersage des Schweregrads zum Zeitpunkt der Vorstellung kann schwierig sein
Wie bei unserem Patienten kann die Vorhersage des Schweregrads der akuten Pankreatitis zum Zeitpunkt der Vorstellung schwierig sein. Zu den gängigen Bewertungssystemen zur Beurteilung des Schweregrads der Erkrankung gehören u. a. der Ranson-Score, APACHE-II (Acute Physiology and Chronic Health Evaluation-II) und der CT-Schweregradindex (TABLE). Von diesen hat sich der APACHE-II-Score mit einer Genauigkeit von bis zu 75 % als der prädiktivste Faktor für das Fortschreiten einer schweren Erkrankung erwiesen.3
Rezente Studien haben gezeigt, dass ein Body-Mass-Index >30 kg/m2 ein unabhängiger Risikofaktor für das Fortschreiten einer schweren Pankreatitis ist.4 Weitere klinische Prädiktoren sind eine schlechte Urinausscheidung, ein steigender Hämatokrit, Unruhe oder Verwirrtheit und eine fehlende Verbesserung der Symptome innerhalb von 48 Stunden.1
Obwohl unsere Patientin mit anfänglich leichten Symptomen eingeliefert wurde, wies sie schnell mehrere klinische Prädiktoren für eine schwere Pankreatitis auf, darunter eine schlechte Urinausscheidung und zunehmende Verwirrtheit sowie einen APACHE-II-Score von 12 sechs Stunden nach der Einlieferung (Werte ≥8 weisen auf ein hohes Risiko für das Fortschreiten einer schweren Erkrankung hin).