Overview
Tegnet “iskias” henviser til smerter, der stråler langs iskiasnerven, som forgrener sig fra lænden gennem hofter og balder og ned langs hvert ben. Iskias påvirker normalt kun den ene side af kroppen.
Sciatica opstår oftest, når en diskusprolaps, en knoglespore i rygsøjlen eller en forsnævring af rygsøjlen (spinalkanalstenose) komprimerer en del af nerven. Dette forårsager hævelse, smerter og ofte en vis følelsesløshed i det berørte ben.
Og selv om smerterne i forbindelse med iskias kan være alvorlige, forsvinder de fleste tilfælde med ikke-kirurgisk behandling i løbet af få uger. Personer med alvorlig iskias, der er relateret til betydelig svaghed i benene eller ændringer i tarm eller blære, kan være kandidater til operation.
Iskiasnerverne forgrener sig fra lænden gennem hoften og balderne og ned i hvert ben.
Symptomer
Smerter, der breder sig fra den nedre del af rygsøjlen (lænden) ned i balderne og ned bag på benet, er kendetegnende for iskias. Du kan mærke ubehaget næsten overalt langs nervebanen, men det er særligt sandsynligt, at det løber ned ad lænden til balderne og ned ad bagsiden af lårene og læggen.
Smerten kan variere meget, fra en let smerte til en skarp, brændende fornemmelse eller uudholdelig smerte. Nogle gange kan det føles som et stød eller et elektrisk stød. Det kan være værre, når man hoster eller nyser, og langvarigt siddende arbejde kan forværre symptomerne. Det påvirker normalt kun den ene side af kroppen.
Nogle mennesker har også følelsesløshed, prikken eller muskelsvaghed i det berørte ben eller den berørte fod. Du kan have smerter i en del af benet og føle følelsesløshed i en anden del.
Hvornår skal du gå til lægen
Mild iskias går normalt over med tiden. Kontakt din læge, hvis egenomsorgsforanstaltninger ikke kan lindre symptomerne, eller hvis smerterne varer mere end en uge, er alvorlige eller bliver gradvist værre. Søg omgående lægehjælp, hvis:
- Du oplever pludselige, kraftige smerter i lænden eller benet og følelsesløshed eller muskelsvaghed i benet
- Smerterne er resultatet af en voldsom skade, som f.eks. en bilulykke
- Du har problemer med at kontrollere din tarm eller blære
Orsager
Sciatica opstår på grund af afklemning af iskiasnerven, som normalt skyldes en diskusprolaps i rygsøjlen eller en overvækst af knogle (knoglespore) i ryghvirvlerne. Det er mere sjældent, at en tumor kan forårsage nerveklemmer, eller at en sygdom, som f.eks. diabetes, kan beskadige nerven.
Risikofaktorer
Risikofaktorer for iskias omfatter følgende:
- Alder. Aldersrelaterede forandringer i rygsøjlen, såsom diskusprolaps og knoglesporer, er de mest almindelige årsager til iskias.
- Fedme. Ved at øge overbelastningen af rygsøjlen kan overvægt bidrage til de forandringer i rygsøjlen, der udløser iskias.
- Beskæftigelse. Et job, der kræver, at du vrider ryggen, bærer tunge byrder eller kører bil i lange perioder, kan være forbundet med udviklingen af iskias, men der er ingen afgørende beviser for denne sammenhæng.
- Længerevarende siddende arbejde. Personer, der sidder i lange perioder eller har en stillesiddende livsstil, er mere tilbøjelige til at udvikle iskias end aktive personer.
- Diabetes. Denne sygdom, som påvirker den måde, kroppen bruger blodsukkeret på, øger risikoen for nerveskader.

Da rygsøjlen bliver ældre, er der større risiko for, at der opstår knoglesporer eller diskusprolapser. Disse problemer kan reducere den plads, der er til rådighed for rygmarven og de nerver, der forgrener sig fra den.
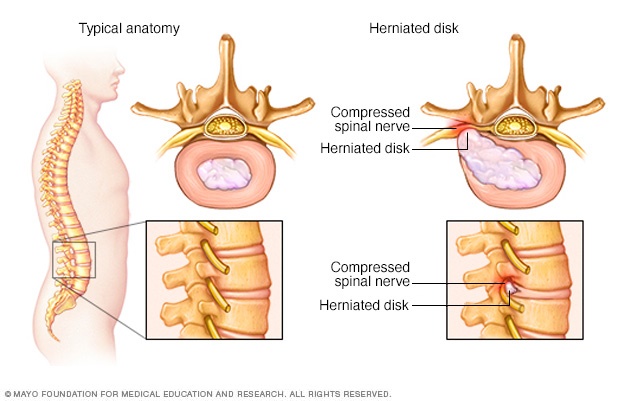
De gummiagtige skiver mellem ryghvirvlerne i din rygsøjle består af en blød midte (nucleus) omgivet af en stærkere yderside (annulus). En diskusprolaps opstår, når en del af kernen går gennem en revne i ringmusklen. Der kan opstå symptomer, hvis brokket trykker på en nerve.
Komplikationer
Selv om de fleste mennesker kommer sig helt fra iskias, normalt uden behandling, kan denne tilstand føre til permanent nerveskade. Søg omgående lægehjælp, hvis du har følgende:
- Mangel på følelse i det berørte ben
- Svaghed i det berørte ben
- Svækket tarm- eller blærefunktion
Forebyggelse
Det er ikke altid muligt at forebygge iskias, og tilstanden kan vende tilbage. Følgende trin kan spille en vigtig rolle i beskyttelsen af din ryg:
- Gymnastiser regelmæssigt. Hvis du vil holde din ryg stærk, skal du være særlig opmærksom på dine kernemuskler – mave- og lændemusklerne, som er vigtige for en god kropsholdning og en god tilpasning. Bed din læge om at anbefale specifikke aktiviteter.
- Opbevar en korrekt siddestilling. Vælg et sæde med god lændestøtte, armlæn og en drejelig base. Overvej at lægge en pude eller et rullet håndklæde på din lænd for at bevare dens normale kurve. Hold dine knæ og hofter på linje.
- Brug korrekt kropsmekanik. Hvis du står i længerevarende perioder, kan du hvile den ene fod på en skammel eller en lille kasse fra tid til anden. Når du løfter tunge genstande, skal du lade dine ben løfte dem. Løft og sænk dig op og ned med ret ryg. Hold ryggen ret, og bøj kun i knæene. Hold belastningen tæt på kroppen. Undgå at løfte lasten og dreje kroppen på samme tid. Få hjælp til at løfte genstanden, hvis den er tung eller vanskelig at flytte.
Diagnose
Lægen kan ved den fysiske undersøgelse kontrollere din muskelstyrke og dine reflekser. Du kan f.eks. blive bedt om at gå på tæer eller hæle, gå på hug og rejse dig op, ligge på ryggen og løfte et ben ad gangen. Under disse aktiviteter bliver smerten forårsaget af iskias normalt stærkere.
Billeddannende undersøgelser
Mange mennesker har diskusprolapser eller knoglesporer, der kan ses på røntgenbilleder eller andre billeddannende undersøgelser, men som ikke giver symptomer. Det er derfor, at lægerne normalt ikke bestiller disse prøver, medmindre du har stærke smerter eller ikke får det bedre i løbet af et par uger.
- Røntgenbilleder. En røntgenundersøgelse af rygsøjlen kan afsløre en knogleudvækst (knoglesporer), der kan lægge pres på en nerve.
- Magnetisk resonansbilleddannelse (MRI). Ved denne procedure anvendes radiobølger og et stærkt magnetfelt til at producere tværsnitsbilleder af rygsøjlen. En MRT giver detaljerede billeder af knogler og væv, f.eks. diskusprolaps. Under undersøgelsen ligger du på et bord, der glider ind i MRT-maskinen.
- Computertomografi (CT). Når CT-scanning bruges til at få et billede af rygsøjlen, kan der sprøjtes et kontrastfarvestof ind i rygmarvskanalen, før røntgenbillederne tages, en procedure, der kaldes “computertomografisk myelografi”. Farvestoffet cirkulerer gennem rygmarven og rygmarvsnerverne, som vises hvide på scanningen.
- Elektromyografi. Denne test måler de elektriske impulser, der produceres af nerverne, og musklernes reaktion. Denne test kan bekræfte nervekompression forårsaget af diskusprolaps eller forsnævring af rygmarvskanalen (spinalkanalstenose).
Behandling
Hvis egenomsorgsforanstaltninger ikke lindrer dine smerter, kan din læge anbefale nogle af følgende behandlinger.
Medicin
De typer medicin, der kan ordineres til behandling af iskias-smerter, er som følger:
- Anti-inflammatoriske
- Muskelafslappende midler
- Tranquilizere
- Tricykliske antidepressiva
- Antikonvulsiv medicin
Fysioterapi
Når den akutte smerte er aftaget, kan din læge eller fysioterapeut udarbejde et genoptræningsprogram, der kan hjælpe dig med at forebygge fremtidige skader. Typisk omfatter programmet øvelser til at korrigere kropsholdning, styrke de muskler, der støtter ryggen, og forbedre fleksibiliteten.
Steroidinjektioner
I nogle tilfælde kan din læge anbefale en injektion af et kortikosteroid i området omkring den berørte nerverod. Kortikosteroider hjælper med at reducere smerten ved at fjerne betændelse omkring den irriterede nerve. Medicinen forsvinder normalt i løbet af et par måneder. Antallet af steroidinjektioner, du kan få, er begrænset, da risikoen for alvorlige bivirkninger øges, når der gives for mange injektioner.
Kirurgi
Denne mulighed er normalt forbeholdt, når den komprimerede nerve forårsager betydelig svaghed og tab af tarm- eller blærekontrol, eller når smerterne bliver gradvist værre eller ikke aftager med andre behandlinger. Kirurger kan fjerne knoglesporet eller den del af diskusproppen, der lægger pres på den afklemte nerve.
Livsstil og hjemmemidler
For de fleste mennesker reagerer iskias på egenomsorgsforanstaltninger. Selv om hvile i en dag eller deromkring kan give lindring, vil længerevarende inaktivitet forværre tegn og symptomer.
Andre selvbehandlinger, der kan hjælpe, er:
- Kolde kompresser. I begyndelsen vil du føle lindring, hvis du lægger et koldt kompres på det smertefulde område flere gange om dagen i 20 minutter. Brug en ispose eller en pakke frosne ærter pakket ind i et rent håndklæde.
- Varme kompresser. Efter to eller tre dage skal du anvende varme på de smertefulde områder. Brug varme kompresser, en varmelampe eller varmepuder på den laveste temperaturindstilling. Hvis du fortsat har smerter, kan du prøve at skifte mellem varme og kolde pakker.
- Udstrækning. Strækøvelser for lænden kan hjælpe dig med at få det bedre og kan afhjælpe kompression af nerverødder. Undgå ryk, hop eller vridninger under strækningen, og prøv at holde stillingen i mindst 30 sekunder.
- Medikamenter i håndkøb. Smertestillende midler som ibuprofen (bl.a. Advil og Motrin IB) og naproxen natrium (Aleve) kan undertiden være nyttige til behandling af iskias.
Alternativ medicin
Alternative behandlingsformer, der almindeligvis anvendes til behandling af lændesmerter, omfatter følgende:
- Akupunktur. Ved denne teknik indsætter akupunktøren meget tynde nåle i specifikke punkter på kroppen. Ifølge nogle undersøgelser kan akupunktur hjælpe med at lindre rygsmerter; ifølge andre undersøgelser har teknikken ingen fordele. Hvis du beslutter dig for at prøve akupunktur, skal du vælge en autoriseret akupunktør for at sikre dig, at han eller hun er grundigt uddannet.
- Kiropraktik. Kiropraktorer bruger bl.a. spinal justering (eller manipulation) til at behandle en rygsøjle med nedsat mobilitet. Målet er at genoprette rygsøjlens bevægelse og dermed forbedre funktionen og mindske smerterne. Spinal manipulation synes at være effektiv og sikker som standardbehandling af lænderygsmerter; den er dog muligvis ikke hensigtsmæssig i tilfælde af udstrålende smerter.
Forberedelse før aftale
Når ikke alle med iskias har brug for lægehjælp. Hvis symptomerne er alvorlige eller varer ved i mere end en måned, skal du dog bestille en tid hos din praktiserende læge.
Hvad du kan gøre
- Skriv dine symptomer ned, og hvornår de begyndte.
- Før en liste over vigtige medicinske oplysninger, herunder andre lidelser, du har, og navnene på den medicin, de vitaminer eller kosttilskud, du tager.
- Før en liste over nylige ulykker eller skader, der kan have skadet din ryg.
- Forbed om muligt et familiemedlem eller en ven om at ledsage dig. Den person, der ledsager dig, kan hjælpe dig med at huske, hvad lægen fortæller dig.
- Skriv spørgsmål ned, som du kan stille lægen, så du får mest muligt ud af konsultationen.
I tilfælde af udstrålende lænderygsmerter er nogle grundlæggende spørgsmål, som du bør stille din læge:
- Hvad er den mest sandsynlige årsag til dine rygsmerter?
- Er der andre mulige årsager?
- Har jeg brug for diagnostiske undersøgelser?
- Hvilken behandling anbefaler du?
- Hvis du anbefaler medicin, hvad er så de mulige bivirkninger?
- Hvor længe skal jeg tage medicinen?
- Er jeg egnet til en operation? Hvorfor eller hvorfor ikke?
- Er der nogen restriktioner, jeg bør følge?
- Hvilke egenomsorgsforanstaltninger bør jeg træffe?
- Hvad kan jeg gøre for at forhindre, at symptomerne gentager sig?
Føl dig fri til at stille andre spørgsmål.
Hvad kan du forvente af lægen
Din læge vil sandsynligvis stille dig en række spørgsmål, som f.eks. følgende:
- Føler du følelsesløshed eller svaghed i dine ben?
- Er der nogen kropsstillinger eller aktiviteter, der gør smerterne bedre eller værre?
- Hvor begrænsende er smerterne?
- Får du tungt fysisk arbejde?
- Får du regelmæssigt motion? Hvis du dyrker motion, hvilken type aktiviteter dyrker du så?
- Hvilke behandlinger eller egenomsorgsforanstaltninger har du prøvet, og har nogen af dem hjulpet?