- Hvilke røntgenbilleder og scanninger er bedst til binyretumorer?
- CT-scanninger (CAT-scanninger) til vurdering af binyretumorer og -vækster
- MRI-scanninger til vurdering af binyretumorer
- Er nuklearmedicinske scanninger nyttige til vurdering af binyretumorer?
- Ultrasound to Evaluate Adrenal Tumors and Growths
Hvilke røntgenbilleder og scanninger er bedst til binyretumorer?
Der findes 4 primære radiologiske (røntgen) undersøgelser til at undersøge binyrerne (og resten af maven) for tilstedeværelse af en tumor (ordet “tumor” betyder simpelthen “masse”. Disse kan være godartede eller ondartede). Nogle af disse prøver er bedre end andre og anvendes derfor rutinemæssigt, mens en eller to af dem anvendes sjældent, men kan give vigtige oplysninger, hvis de er positive.
 Dr. Carling undersøger omhyggeligt en CT-scanning forud for en Mini Back Scope Adrenalectomy (MBSA) operation. Dr. Carling har gennemgået tusindvis af scanninger af binyretumorer.
Dr. Carling undersøger omhyggeligt en CT-scanning forud for en Mini Back Scope Adrenalectomy (MBSA) operation. Dr. Carling har gennemgået tusindvis af scanninger af binyretumorer.
Når vi ser på billeddannelsen af binyrerne, uanset om det er en ultralyds-, CT-, MRI-, nuklearmedicinsk (MIBG, PET osv.) scanning eller en anden billeddannelsesundersøgelse, skal vi have en helhedstilgang og vurdere alle aspekter af tumoren og patienten. Vi analyserer omhyggeligt tumorens “billeddannelsesfænotype”. Den “billeddannende fænotype” beskriver alle aspekter af, hvordan tumoren ser ud på din scanning, og hjælper os med at nå frem til den korrekte diagnose, herunder sandsynligheden for kræft. Det skal bemærkes, at dette langt fra er en perfekt videnskab. I mange tilfælde kan vi aldrig vide med sikkerhed, om tumoren er kræft, medmindre vi fjerner den ved hjælp af adrenalectomi. Da fortolkningen af binyrebarkbilleder ikke er sort/hvid, har man brug for et team og en kirurg, der er erfaren og har stor dømmekraft.
Hvad ser de dygtige binyrebarklæger efter på røntgenbillederne og scanningerne af binyrerne? Det, vi ser efter på en billeddiagnostisk undersøgelse (scanning), er en kombination af mere end et dusin kriterier, der giver os et samlet indtryk, kaldet “billeddiagnostisk fænotype”. Vi undersøger f.eks. omhyggeligt størrelsen og formen af tumoren. Det betyder, at vi ser på, om grænserne er glatte eller uregelmæssige, om margenerne er tydelige eller uklare osv.
De centrale og vigtigste punkter i forbindelse med billeddannelse af binyrebarkhormoner og scanning af binyrebarkhormoner er:
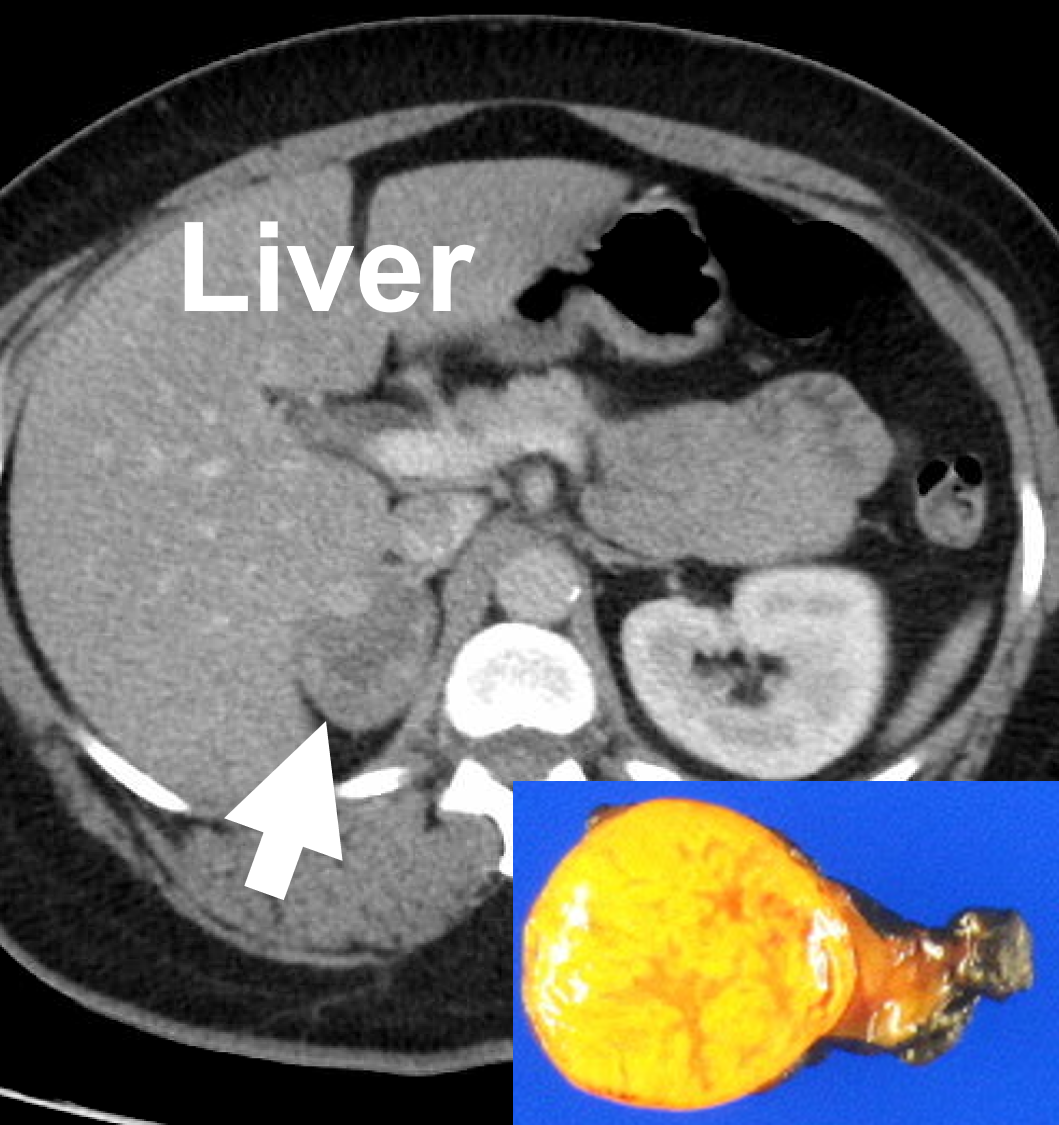 Binyreprotokol, kontrastforstærket CT-scanning, der viser et højre binyrebarkadenom (4.4. cm, pil), der forårsager Cushings syndrom. Benigne binyrebarkaddenomer er typisk glatte, runde eller ovale, homogene og lipidrige.
Binyreprotokol, kontrastforstærket CT-scanning, der viser et højre binyrebarkadenom (4.4. cm, pil), der forårsager Cushings syndrom. Benigne binyrebarkaddenomer er typisk glatte, runde eller ovale, homogene og lipidrige.
- Et benignt kortikalt adenom er den mest almindelige binyretumor, og den er næsten altid rund. Et kortikalt adenom er en binyretumor, der vokser fra binyrebarken – det yderste lag af binyrebarken. (Se binyrernes anatomi for flere oplysninger)
- Den gyldne standard for afbildning af binyrerne er en CT-scanning (CAT-scanning). En “binyreprotokol, kontrastforstærkende CT-scanning” er bedst. En CT-scanning af binyrerne med og uden kontrast bør således altid være den første scanning, der bestilles, og i mere end 90 % af tilfældene den ENESTE scanning, som en patient får brug for. Undtagelsen fra denne regel er, at hvis man har en allergi over for kontrastfarvestof, skal man få en CT-scanning uden kontrast.
- MRI-scanninger er næsten aldrig nødvendige og bør aldrig være den første scanning, som lægen bestiller for at se på binyremarvsmasser.
- Nuklearmedicinske scanninger er næsten aldrig nødvendige. Nuklearmedicinsk scanning er nyttig i nogle meget specifikke indstillinger, som kun få læger nogensinde vil se.
- Ultralyd er ikke særlig nyttigt, så lad være.
CT-scanninger (CAT-scanninger) til vurdering af binyretumorer og -vækster
CT-scanningen (også kaldet CAT-scanning) er meget præcis til at undersøge binyrerne og andre abdominale strukturer og kan bruges på alle typer binyretumorer. Ligesom de 3 andre undersøgelser i denne gruppe er CT-scanningen smertefri. Det tager kun nogle få minutter at gennemføre den. De billeder, der fremkommer, er meget gode til at vise tumorer i hele kroppen, og der kan foretages meget nøjagtige målinger, som er til hjælp ved planlægningen af efterfølgende behandlinger. CT repræsenterer den billeddannende modalitet på første niveau til evaluering af binyrelæsioner, da den er hurtig, sikrer stor opløsning, idet fund af præ-kontrastbilleder og post-kontrastadfærd almindeligvis anvendes til at opnå en korrekt diagnose.
“binyreprotokol, kontrastforstærket CT-scanning” er den bedste scanning eller røntgenundersøgelse af binyretumorer og -masser. En uforstærket (patienten får ingen IV-kontrast) er god, men ikke nær så god som en CT med IV-kontrast. På CT-scanninger er binyrebarkhormoner normalt velafgrænsede runde eller ovale læsioner med homogene og relativt lave attenueringsværdier (mindre end 10 Hounsfield-enheder ) på grund af et højt fedtindhold. 15-30 % af adenomer er nemlig lipidfattige og har dermed højere attenueringsværdier, og desværre er uforstærket (ikke-kontrast) CT alene ikke altid diagnostisk. I disse tilfælde er det nødvendigt med yderligere billeddannelse efter intravenøs kontrasttilførsel (binyrebarkprotokol, CT-scanning med kontrastforstærkning) for at skelne adenomer fra ikke-adenomer. Evalueringen af forstærkningsmønsteret i binyrelæsioner kræver en yderligere sen fase efter den venøse fase. Der er foreslået forskellige CT-protokoller til evaluering af binyremarvsmasser; der er dog dokumentation for, at en protokol med 15 minutters postkontrast har den bedste diagnostiske nøjagtighed.
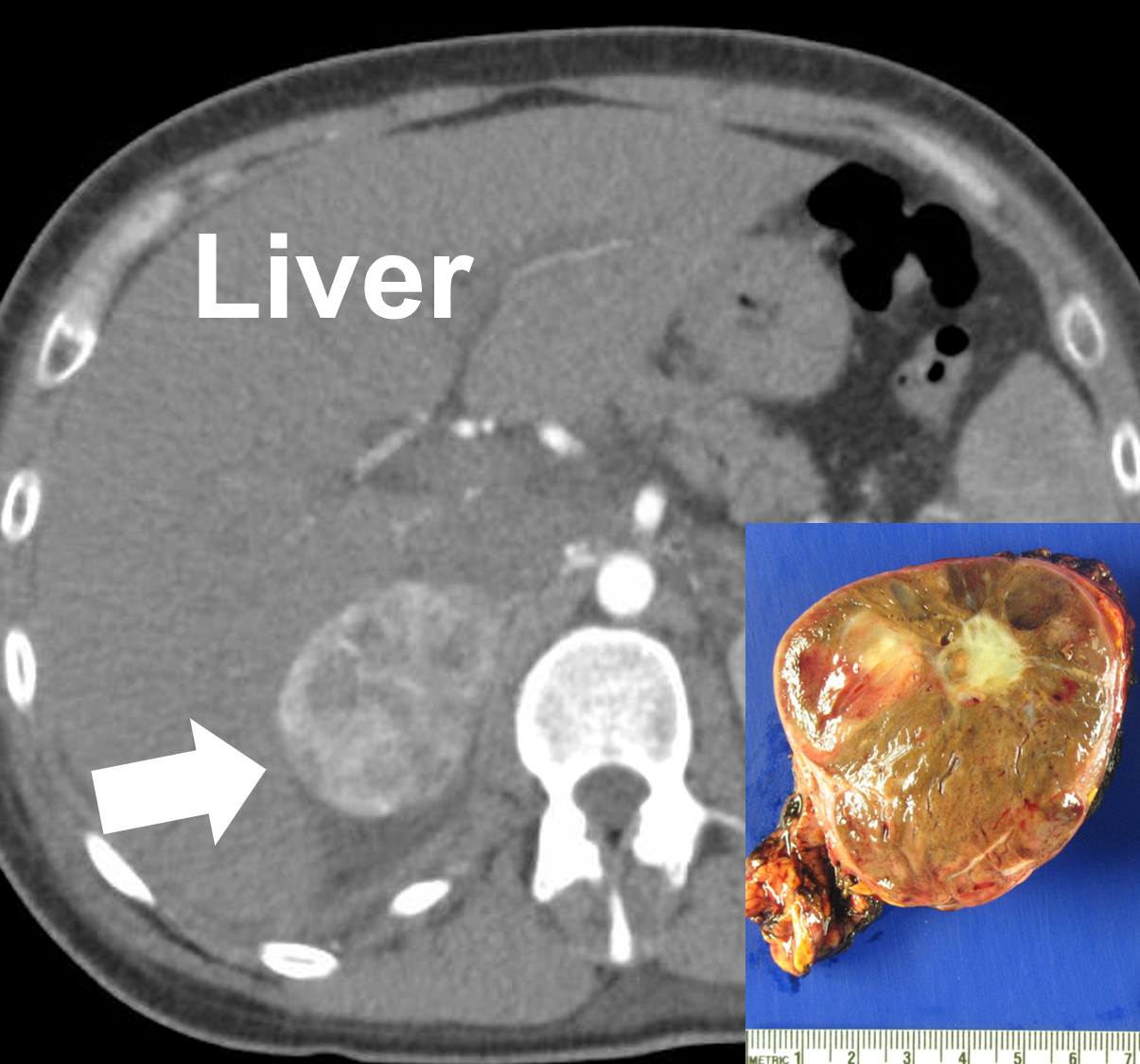 Et højre 6 cm feokromocytom set på en CT-scanning (pil) og efter fjernelse. Fheokromocytomer er vaskulære og kan fremstå variable med solide, cystiske, forkalkede og nekrotiske komponenter. Undskyld, folkens, at der er så teknisk noget, men dette er langt den mest tekniske side på dette store websted. Vi gør det, fordi næsten alle endokrinologer, der får en patient med en binyretumor, læser dette websted, så vi er nødt til at smide nogle tekniske ting ind til dem, så de kan tage sig bedre af jer. Du skal ikke bekymre dig om de tekniske ting, hvis du ikke er læge – læs videre, for 95 % af dette websted er skrevet til patienter såvel som læger.
Et højre 6 cm feokromocytom set på en CT-scanning (pil) og efter fjernelse. Fheokromocytomer er vaskulære og kan fremstå variable med solide, cystiske, forkalkede og nekrotiske komponenter. Undskyld, folkens, at der er så teknisk noget, men dette er langt den mest tekniske side på dette store websted. Vi gør det, fordi næsten alle endokrinologer, der får en patient med en binyretumor, læser dette websted, så vi er nødt til at smide nogle tekniske ting ind til dem, så de kan tage sig bedre af jer. Du skal ikke bekymre dig om de tekniske ting, hvis du ikke er læge – læs videre, for 95 % af dette websted er skrevet til patienter såvel som læger.
Den absolutte procentvise udvaskning (APW) af kontrast fra binyretumoren kan derefter beregnes ved hjælp af en formel. Den relative procentvise udvaskningsprocent (RPW) anvendes, når uforstærket CT-værdi ikke er tilgængelig. Hvis APW er >60 % eller RPW er >40 % efter 15 minutter fra kontrasttilførsel, er dette tegn på benignt adenom, med en sensitivitet og specificitet på henholdsvis 88 % og 96 % ved APW og en sensitivitet og specificitet på 83 % og 93 % ved RPW.
Denne metode kan med en vis grad af sikkerhed skelne benigne adenomer, som forstærkes hurtigt og viser hurtig udvaskning, fra ikke-adenomer såsom adrenokortikal cancer, fæokromocytomer og metastaser, som i stedet viser stærk forstærkning, men langvarig udvaskning.
Feokromocytomer på kontrastforstærkede CT-skanninger. Phæokromocytomer kan have solide, cystiske, kalkholdige og/eller nekrotiske komponenter – meget varierende. Mindre pheos har tendens til at vise en mere ensartet attenuation med en tæthed på 40-50 HU. Efter kontrasttilførsel forstærkes pheochromocytomer ivrigt (dvs. de bliver meget lyse), idet nogle af dem viser større forstærkning i den portale venøse fase og andre i den arterielle fase; ikke desto mindre svarer deres APW og RPW til dem for adenomer. Derfor kan feokromocytomer ofte ikke differentieres pålideligt fra adenomer ved hjælp af CT-udvaskningsprotokoller. Når læsionerne er ret store (>6 cm), kan der observeres intralesionale blødninger, nekroser eller forkalkninger.
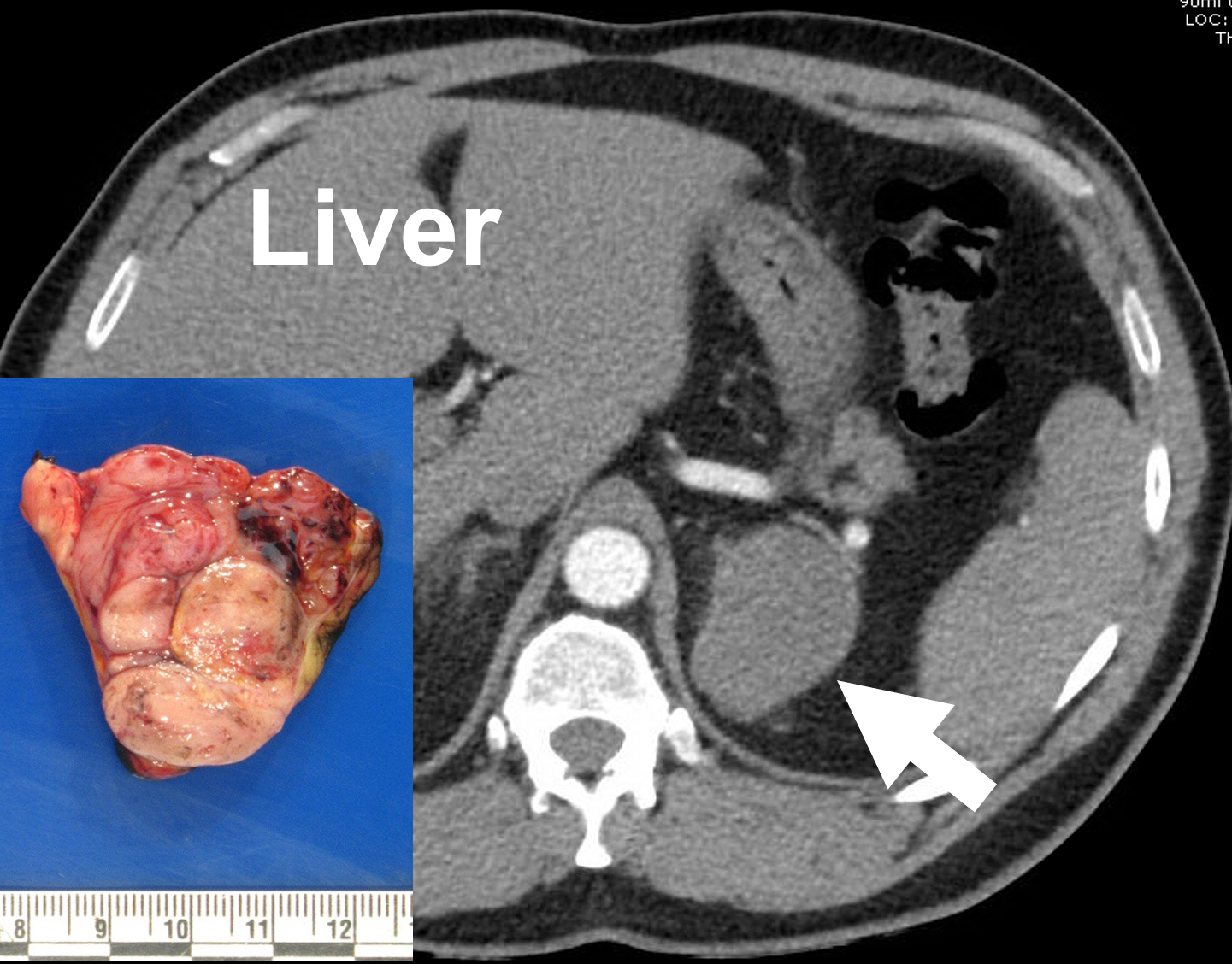 Venstre binyrebarkcancer (pil) afbildet på en kontrastforstærket CT af en binyrebarkprotokol (arteriel fase) og efter fjernelse. Binyrebarkcancer har ofte et heterogent (variabelt) udseende på grund af nekrose, forkalkninger og blødning i tumoren.
Venstre binyrebarkcancer (pil) afbildet på en kontrastforstærket CT af en binyrebarkprotokol (arteriel fase) og efter fjernelse. Binyrebarkcancer har ofte et heterogent (variabelt) udseende på grund af nekrose, forkalkninger og blødning i tumoren.
Adrenokortikalt karcinom (kræft) på kontrastforstærket CT-scanning. Kræft i binyrebarken (adrenokortikalt karcinom) viser typisk et heterogent (variabelt) udseende på grund af nekrose, forkalkninger og blødning (tidligere blødning i tumoren). Efter intravenøs kontrastinjektion viser de ofte heterogen og hovedsagelig perifer forstærkning. Karcinomets RPW har en tendens til at være mindre end 40 %. Der kan forekomme invasion af tilstødende strukturer som f.eks. nyre, vena cava inferior, lever, pancreas, milt og miltkar samt levermetastaser og retroperitoneale lymfeknudeplaceringer. Størrelsen af kræften er også kritisk.
Metastaser til binyrerne (oftest carcinomer i lunge, bryst, nyre og melanom) fremtræder som fokale masser med stærk og langvarig forstærkning i den portalvenøse fase, sædvanligvis mere end 120 HU, men langsommere udvaskning end adenomer. Det skal bemærkes, at udseendet af binyremetastaser kan være meget varierende afhængigt af den underliggende kræftsygdom.
MRI-scanninger til vurdering af binyretumorer
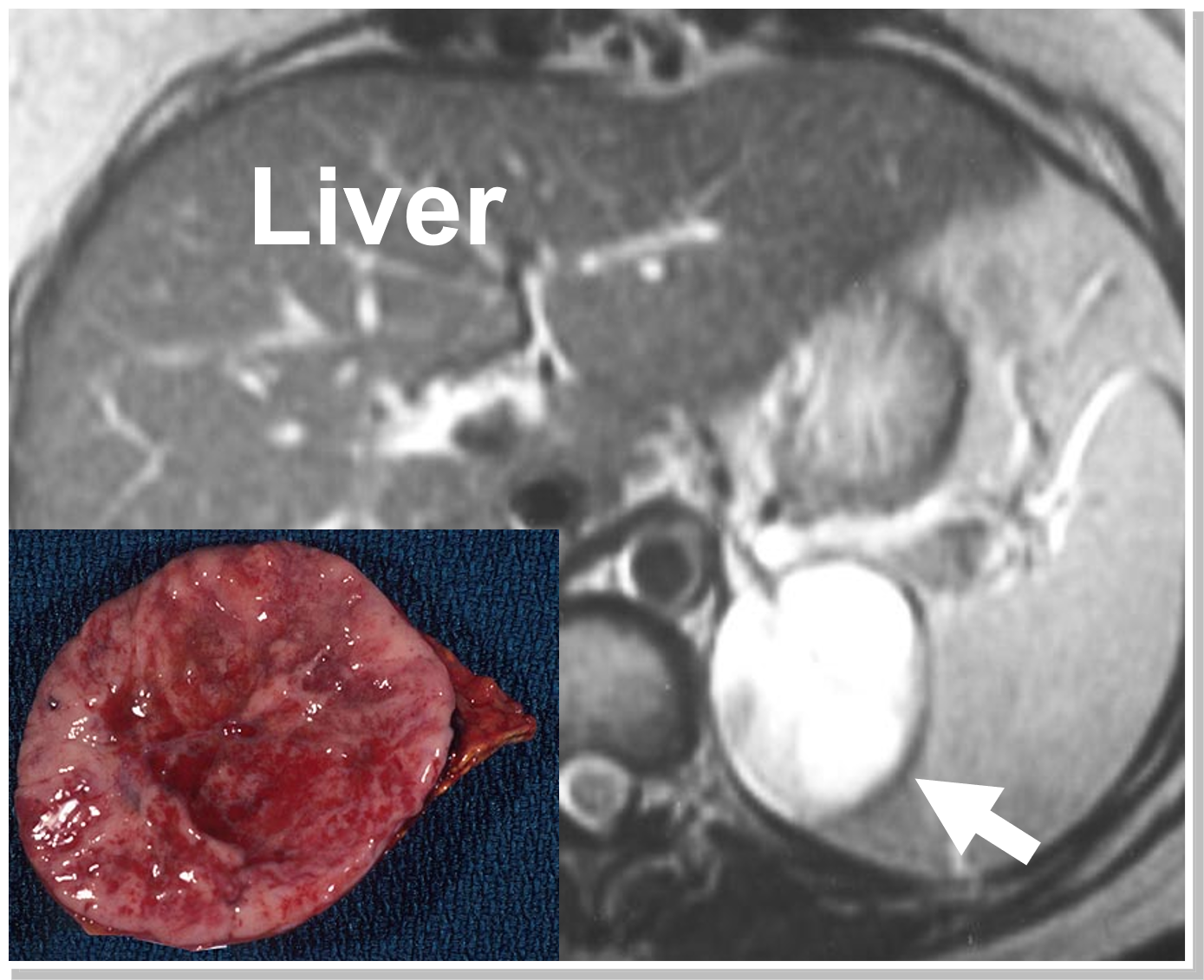 En MR-scanning, der viser et venstre fæokromocytom (pil og patologi). Ofte forstærkes (lyser kraftigt op) pheochromocytomer på en MRI-scanning, hvilket er så karakteristisk, at det i sig selv er afgørende for diagnosen.
En MR-scanning, der viser et venstre fæokromocytom (pil og patologi). Ofte forstærkes (lyser kraftigt op) pheochromocytomer på en MRI-scanning, hvilket er så karakteristisk, at det i sig selv er afgørende for diagnosen.
MRI (også kaldet MR-scanning eller NMR-scanning) minder meget om CT-scanning med hensyn til den type oplysninger og billeder, som den giver. Scanningen tager ca. en time og anvender magnetiske felter til at generere billeder af kroppens strukturer i stedet for røntgenstråler som ved CT-scanning eller lydbølger som ved ultralydsscanning.
MRI har en lignende diagnostisk nøjagtighed som CT og gør det muligt at karakterisere adenomer uanset deres CT-forstærkning. På T2-vægtede MR-billeder (væskefyldt væv fremstår lyst) er binyrebarkaddenomer homogene og har en intermediær lav signalintensitet sammenlignet med skeletmuskulatur eller lever. En vigtig del af binyrebark-MRI-protokollen er kemisk shift-billeddannelse (CSI). Denne metode gør det muligt for radiologen at påvise intra-tumorfedt, hvilket medfører et tab af signalintensitet. MR-sensitiviteten for adenomer, der måler 10-20 HU, er næsten 100 %, mens den for lipidfattige adenomer, der måler mere end 30 HU, er betydeligt lavere (13-75 %)
Ofte forstærkes (lyser kraftigt op) feokromocytomer på en MR-scanning, hvilket er så karakteristisk, at det i sig selv afklarer diagnosen. Selvfølgelig skal fæokromocytompatienter stadig have målt plasma- og urinmålinger (24 timers opsamling) af fraktionerede metanephriner og katekolaminer og være passende forberedt før adrenalektomi.
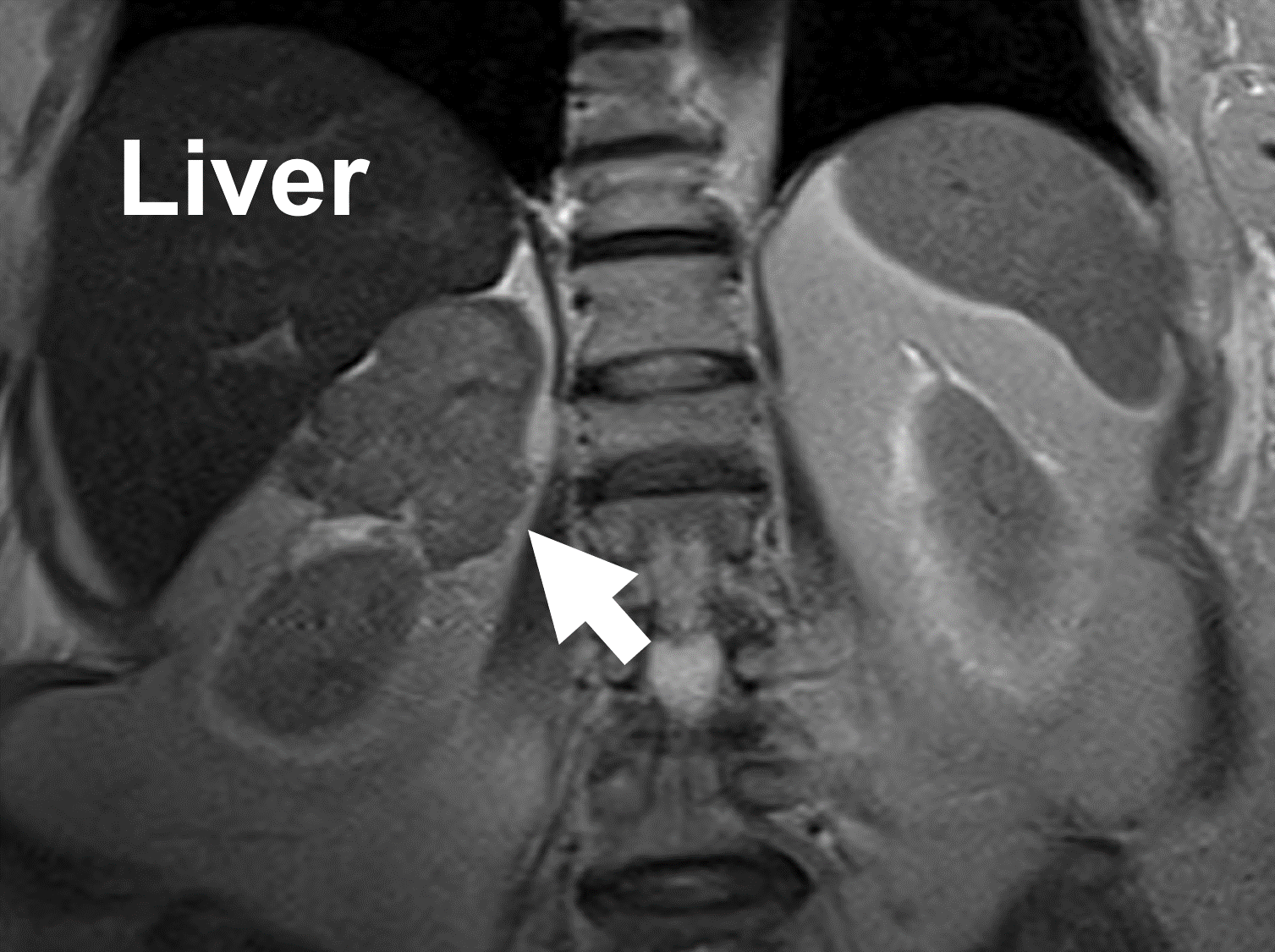 MRT, der viser en binyrebarkcancer (pil), der stammer fra højre binyrebark. Bemærk heterogeniteten og de uregelmæssige grænser. På MR viser binyrebarkekarcinomer lav signalintensitet på T1-vægtede billeder, højt signal på T2-vægtede billeder og stærk og heterogen kontrastforstærkning med langsom udvaskning. På samme måde kan metastaser til binyrerne fremstå meget variable på en MR-scanning.
MRT, der viser en binyrebarkcancer (pil), der stammer fra højre binyrebark. Bemærk heterogeniteten og de uregelmæssige grænser. På MR viser binyrebarkekarcinomer lav signalintensitet på T1-vægtede billeder, højt signal på T2-vægtede billeder og stærk og heterogen kontrastforstærkning med langsom udvaskning. På samme måde kan metastaser til binyrerne fremstå meget variable på en MR-scanning.
Er nuklearmedicinske scanninger nyttige til vurdering af binyretumorer?
En nuklearmedicinsk scanning anvender radioaktive stoffer (en meget lav stråledosis) til at tage billeder af områder inde i kroppen. Det radioaktive stof sprøjtes ind i kroppen og lokaliserer og binder sig til bestemte celler eller væv, herunder kræftceller. Teknologien svarer til en scanning med radioaktivt jod, der anvendes ved sygdom i skjoldbruskkirtlen, eller en sestamibi-scanning, der anvendes ved sygdom i biskjoldbruskkirtlen.
En nuklearmedicinsk scanning er kun nødvendig i visse tilfælde af binyretumorer, når CT- og MRI-scanninger ikke er tilstrækkelige. De mest almindeligt anvendte nuklearmedicinske scanninger i forbindelse med afbildning af binyretumorer er:
- MIBG (I-131 MIBG)
- DOTATATE PET (Gallium-68 PET/CT)
- Regulær PET (18-FDG-PET/CT)
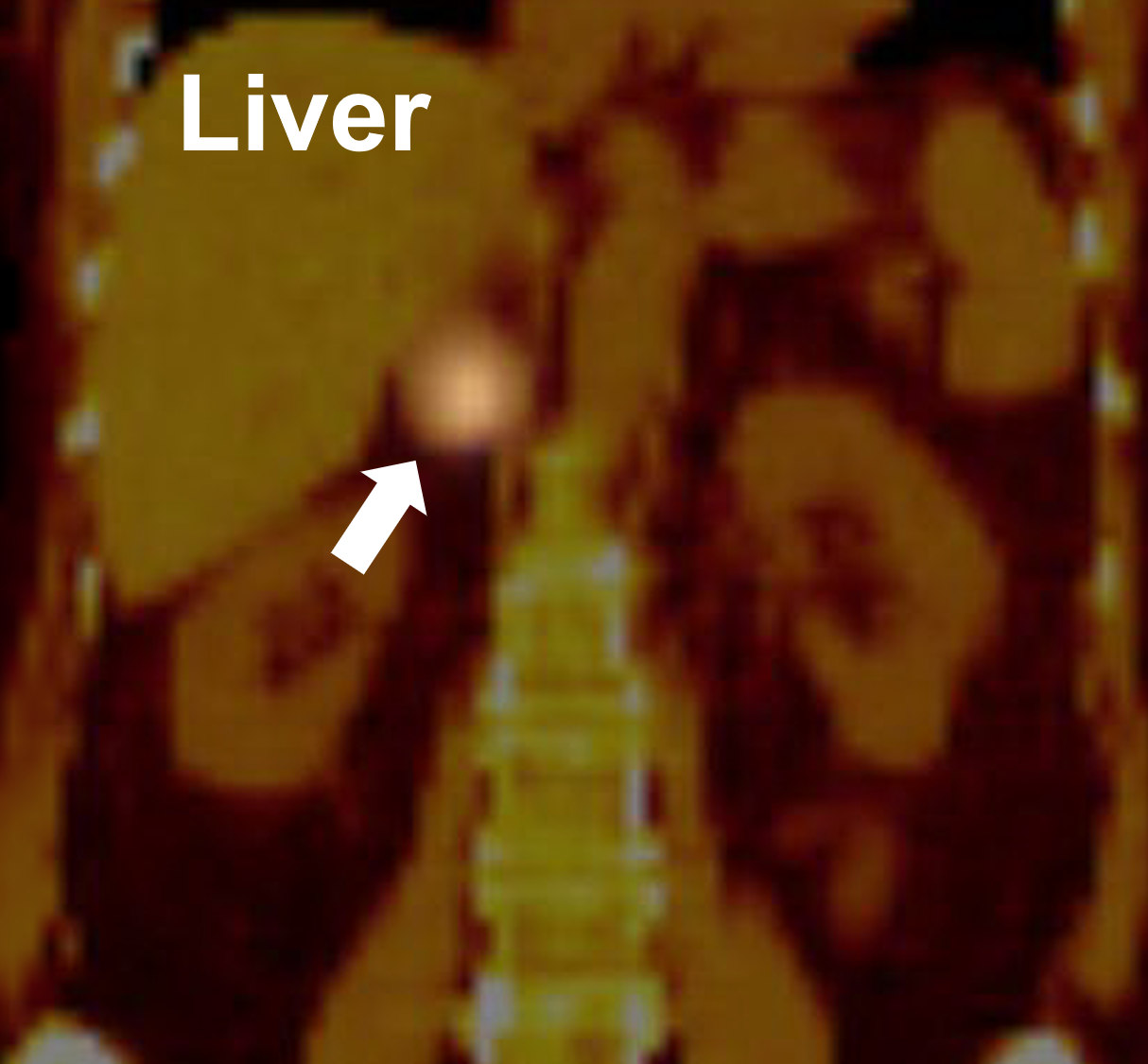 En MIBG-scanning, der viser positivt optag i højre binyre (pil), hvilket viser, at der er tale om et fæokromocytom. MIBG-scanning anvendes kun til at påvise tilstedeværelsen og placeringen af fæokromocytomer og paragangliomer (også kendt som ekstra-binære fæokromocytomer). Denne test påviser IKKE nogen anden type binyretumor. MIBG er en anden nuklearmedicinsk scanning, der udnytter det faktum, at endokrine celler producerer hormoner. Patienten får et særligt radioaktivt farvestof, som er en forløber for adrenalin (det hormon, der produceres af binyremarven). Dette farvestof er koncentreret i det hyperaktive endokrine væv, som pheo består af, og det kan ses på røntgenfilm. MIBG-scintigrafi er den foretrukne funktionelle nuklearmedicinske billeddannelse for fæokromocytom og paragangliom, men lider af ulemper som begrænset rumlig opløsning, vanskeligheder med at påvise små tumorer (Hvilke PET-scanninger anvendes til at vurdere binyretumorer og -vækster?
En MIBG-scanning, der viser positivt optag i højre binyre (pil), hvilket viser, at der er tale om et fæokromocytom. MIBG-scanning anvendes kun til at påvise tilstedeværelsen og placeringen af fæokromocytomer og paragangliomer (også kendt som ekstra-binære fæokromocytomer). Denne test påviser IKKE nogen anden type binyretumor. MIBG er en anden nuklearmedicinsk scanning, der udnytter det faktum, at endokrine celler producerer hormoner. Patienten får et særligt radioaktivt farvestof, som er en forløber for adrenalin (det hormon, der produceres af binyremarven). Dette farvestof er koncentreret i det hyperaktive endokrine væv, som pheo består af, og det kan ses på røntgenfilm. MIBG-scintigrafi er den foretrukne funktionelle nuklearmedicinske billeddannelse for fæokromocytom og paragangliom, men lider af ulemper som begrænset rumlig opløsning, vanskeligheder med at påvise små tumorer (Hvilke PET-scanninger anvendes til at vurdere binyretumorer og -vækster?
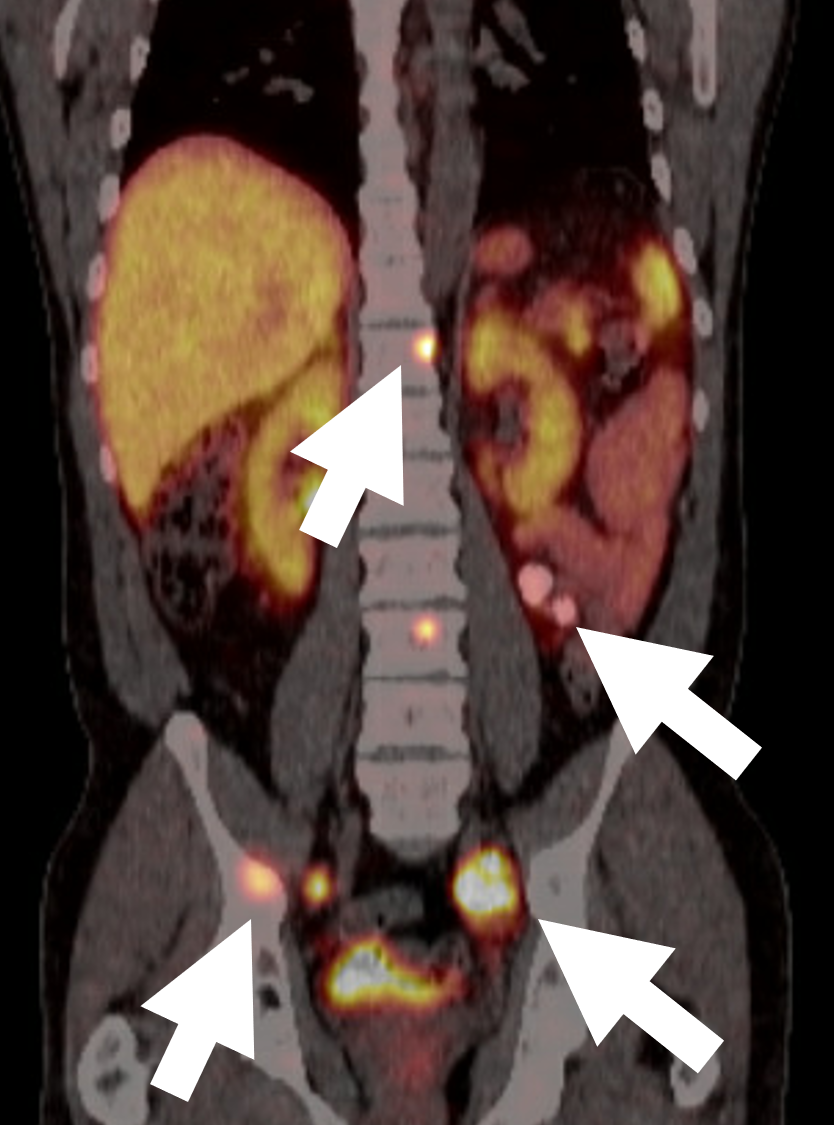 En 68 DOTATATE PET/CT-scanning for malignt fæokromocytom, der viser flere metastaserende læsioner i knogle og lymfeknuder (pile). DOTATATE-scanningen er en nyere teknologi, og ekspression af somatostatinreceptorer i fæokromocytom- og paragangliomceller muliggør målrettet PET-billeddannelse med 68-Ga-DOTA-peptider. a-68 DOTATATE PET/CT påviste et lignende antal, men har en betydeligt større læsion-til-baggrund-kontrast sammenlignet med FDG PET/CT. DOTATATE PET/CT bør nu betragtes som den ideelle første linjeundersøgelse til billeddannelse af fæokromocytom og paragangliom. Afhængigt af DOTATATE-resultaterne og det kliniske spørgsmål er FDG og MIBG fortsat nyttige og kan i udvalgte tilfælde give en mere præcis stadieinddeling, sygdomskarakterisering og vejlede i behandlingsvalg
En 68 DOTATATE PET/CT-scanning for malignt fæokromocytom, der viser flere metastaserende læsioner i knogle og lymfeknuder (pile). DOTATATE-scanningen er en nyere teknologi, og ekspression af somatostatinreceptorer i fæokromocytom- og paragangliomceller muliggør målrettet PET-billeddannelse med 68-Ga-DOTA-peptider. a-68 DOTATATE PET/CT påviste et lignende antal, men har en betydeligt større læsion-til-baggrund-kontrast sammenlignet med FDG PET/CT. DOTATATE PET/CT bør nu betragtes som den ideelle første linjeundersøgelse til billeddannelse af fæokromocytom og paragangliom. Afhængigt af DOTATATE-resultaterne og det kliniske spørgsmål er FDG og MIBG fortsat nyttige og kan i udvalgte tilfælde give en mere præcis stadieinddeling, sygdomskarakterisering og vejlede i behandlingsvalg
Regulær PET (18-FDG-PET/CT) anvendes hovedsagelig til at afbilde maligne (kræftlæsioner). Det er en billeddannelsesmodalitet, som er meget nyttig ved binyrebarkekarcinom og metastaser til binyrerne (mest almindeligt carcinomer i lunge, bryst, nyre og melanom). Ved binyrebarkekræft kan 18-FDG-PET/CT være mere nøjagtig end en CT-scanning og kan identificere metastaser (spredning) til f.eks. lymfeknuder og lever, der ikke er påvist ved CT-scanning.
Som en funktionel billeddannelsesmodalitet har 18-FDG-PET/CT, der giver glukosemetaboliske oplysninger om maligne tumorer, vist gode resultater med hensyn til påvisning af binyremetastaser. Den anvendes hos mange kræftpatienter (herunder lunge-, bryst-, nyre-, kolorektalcancer og melanom) og har givet oplysninger til diagnose, overvågning og opfølgende behandling i disse tilfælde. Lejlighedsvis er en binyremetastase det eneste bevis på kræft, og i disse tilfælde er en binyrebarkektomi indiceret. Læs mere om binyrebarkoperation for metastaser her.
Ultrasound to Evaluate Adrenal Tumors and Growths
Ultrasound er den hurtigste, billigste og mest lettilgængelige scanning til at se på nyrerne og binyrerne. Men den er den mindst præcise, så den bruges normalt ikke så meget som CT-scanning. Den kan bruges til at undersøge enhver form for binyretumor, men den er ikke særlig god, så lad være med at gide det.