Vyšetření ústní dutiny
Znaky a příznaky jsou nezbytné pro určení etiologie a sledování vývoje onemocnění, pro které pacient hledá léčbu. U každého pacienta by mělo být provedeno extraorální a intraorální vyšetření.
Přítomnost zduření na krku není neobvyklým nálezem, zejména u pacientů s infekcemi dutiny ústní nebo malignitami. Lymfatická drenáž z míst dutiny ústní směřuje především do submentálních a submandibulárních lymfatických uzlin, i když mohou být postiženy i jiné regionální lymfatické uzliny. Lymfadenopatie sekundární k infekci je obecně charakterizována pohyblivými i citlivými uzlinami. U pacientů s karcinomem dutiny ústní se obvykle vyskytuje zvětšení uzlin, které není citlivé, s pevnými nebo tvrdými lymfatickými uzlinami při palpaci a fixaci (nepohyblivost).
Patologie hlavních slinných žláz se nejlépe odhalí pečlivou palpací preaurikulární kůže při onemocněních souvisejících s příušní slinnou žlázou (viz druhý obrázek níže). Extraorální palpace podčelistních a podjazykových žláz může často odhalit zvětšení a citlivost; bimanuální palpace je však často účinnější.
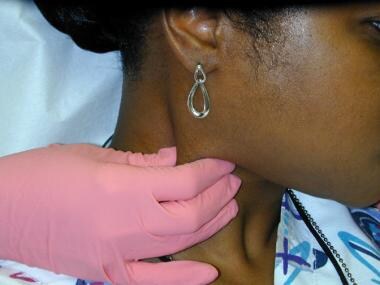 Přední krční řetězec lymfatických uzlin je často postižen jak při zánětlivých stavech v dutině ústní, tak při metastatickém onemocnění. Uzlinové změny jsou hmatné po celé délce sternocleidomastoidního svalu.
Přední krční řetězec lymfatických uzlin je často postižen jak při zánětlivých stavech v dutině ústní, tak při metastatickém onemocnění. Uzlinové změny jsou hmatné po celé délce sternocleidomastoidního svalu. 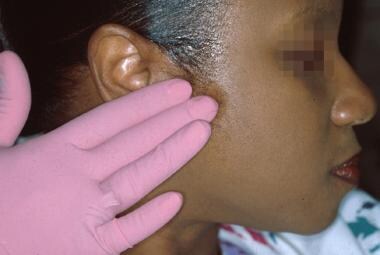 Parotické masy (zejména v povrchovém laloku) lze zjistit digitální palpací.
Parotické masy (zejména v povrchovém laloku) lze zjistit digitální palpací. Běžně se u pacientů vyskytují myofasciální bolesti a bolesti temporomandibulárního kloubu (TMJ). Všichni pacienti by měli být vyšetřeni na možnou asymetrii obličeje a omezení otevírání, deviace nebo hlídání. TMJ se palpuje na funkci a citlivost při zavřených ústech s prvním a druhým prstem nad kloubem. Poté je pacient vyzván, aby opakovaně otevíral a zavíral ústa a posoudil přítomnost případného krepitu, symptomatického cvakání nebo praskání. Ty lze také zjistit přiložením špiček pátého prstu k zevním zvukovodům (viz obrázek níže).
Všechny žvýkací svaly by měly být palpovány pro případnou citlivost při zatínání a v klidu (zejména žvýkací a spánkový sval, které lze palpovat extraorálně). Během vyšetření je důležité požádat pacienta, aby upozornil na konkrétní místa bolesti (trigger pointy). mandibulární úpon temporálního a mediálního pterygoidního svalu se obvykle palpuje vložením druhého prstu do zadní čelistní vestibuly.
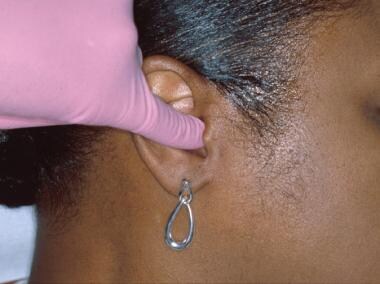 Krepitaci, cvakání a praskání temporomandibulárních kloubů lze zjistit tak, že se špičky malíčků vloží do zevních zvukovodů a pacient provede sérii exkurzivních pohybů dolní čelisti. Nápomocný může být stetoskop umístěný před ušním boltcem.
Krepitaci, cvakání a praskání temporomandibulárních kloubů lze zjistit tak, že se špičky malíčků vloží do zevních zvukovodů a pacient provede sérii exkurzivních pohybů dolní čelisti. Nápomocný může být stetoskop umístěný před ušním boltcem. Obě rty by měly být vyšetřeny vizuálně a palpací. Okraj vermilionu je obvykle hladký a poddajný (viz obrázek níže).
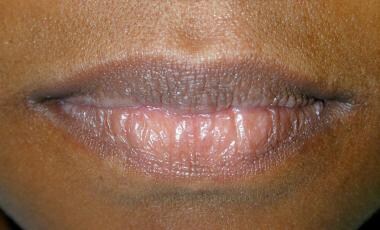 Ohraničení vermilionu rtů by mělo být hladké a poddajné. Požádejte pacientky, aby si odstranily případnou rtěnku, která může zakrýt základní povrchové změny.
Ohraničení vermilionu rtů by mělo být hladké a poddajné. Požádejte pacientky, aby si odstranily případnou rtěnku, která může zakrýt základní povrchové změny. Intraorální vyšetření
Stejně jako každá jiná část fyzikálního vyšetření by mělo být intraorální vyšetření prováděno systematicky. Pro mnoho zdravotníků je vyšetření dutiny ústní klinickou dovedností, která se získává pouze opakováním. Nezbytnou součástí dobrého vyšetření dutiny ústní je vhodné osvětlení. Stomatologické ordinace jsou pro taková vyšetření vybaveny, avšak lékaři, kteří běžně nepoužívají pevná nebo na hlavě umístěná vyšetřovací světla, mohou být nuceni spoléhat se na ruční svítilny nebo tužkovou lampičku doplněnou okolním osvětlením místnosti.
Pokud pacienti nosí snímatelné protézy, měly by být pro provedení důkladného intraorálního vyšetření sejmuty. Zubní protézy by měly být zhodnoceny z hlediska uložení, celkového vzhledu a hygieny.
Každá anatomická struktura by měla být vizuálně prohlédnuta a prohmatána; případné léze by měly být zhodnoceny s ohledem na velikost, rozsah, tloušťku, strukturu, barvu, konzistenci a citlivost. Sliznice dutiny ústní je tradičně popisována jako lososově růžová; existují však velké rozdíly v závislosti na rase, vaskularitě a keratinizaci.
Labiální sliznice
Odhrňte rty a prohlédněte si labiální sliznici (horní a dolní) (viz obrázek níže).
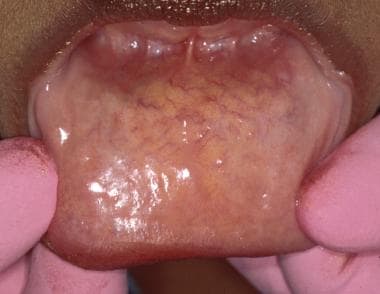 Labiální sliznice je obvykle hladká a lesklá. Pokud je sliznice suchá, mohou být patrné bodové slizniční sekrety z menších slinných žláz.
Labiální sliznice je obvykle hladká a lesklá. Pokud je sliznice suchá, mohou být patrné bodové slizniční sekrety z menších slinných žláz. U zdravých jedinců se labiální sliznice jeví jako hladká, měkká a dobře promazaná drobnými slinnými žlázami. Úzkost týkající se vyšetření („syndrom bílého pláště“) může vést k přechodné hyposalivaci. V takových případech může být sliznice na dotek lepkavá. Drobné slinné žlázy dolního rtu jsou často hmatné. Dolní ret je často vystaven poranění, které může způsobit trauma vývodů drobných slinných žláz, což vede ke vzniku mukokély, léze, která se nejčastěji vyskytuje na sliznici dolních rtů.
Bukální sliznice
Vyšetření bukální sliznice se nejsnáze provede tak, že pacient částečně otevře ústa a následně se bukální sliznice protáhne pomocí ústního zrcátka nebo lopatky na jazyk. Ústí příušní žlázy (tj. Stensenův vývod) lze nalézt jako malý bodkovitý útvar měkkých tkání na bukální sliznici přiléhající k prvním stálým molárům.
U některých pacientů se mohou na bukální sliznici objevit mírné šedobílé krajkovité linie, které zmizí při roztažení sliznice (leukoedém). Dalším častým nálezem na bukální sliznici nebo labiální sliznici jsou Fordyceho granula. Ty představují ektopické mazové žlázy.
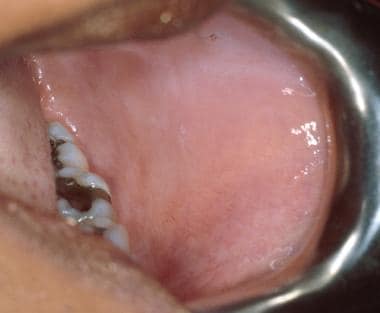 Leukoedém bukální sliznice. Mléčně bílý vzhled sliznice představuje edém tkáně a mizí při roztažení sliznice.
Leukoedém bukální sliznice. Mléčně bílý vzhled sliznice představuje edém tkáně a mizí při roztažení sliznice. Linea alba („bílá čára“) je také často pozorována na bukální sliznici jako důsledek chronického traumatu vůči zubům. Linea alba se projevuje jako horizontální bílý pruh podél bukální sliznice na úrovni okluzní roviny oboustranně.
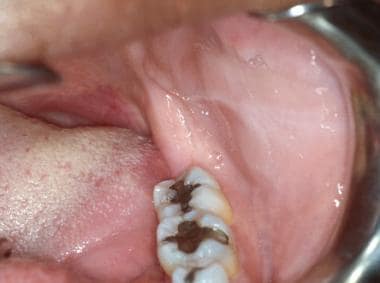 Linea alba levé bukální sliznice na úrovni okluzní roviny. Ústí Stensenova kanálku je výše než linea alba, přiléhá k prvnímu stálému čelistnímu moláru. Jemná palpace příušní žlázy vede k expresi serózní sliny z vývodu.
Linea alba levé bukální sliznice na úrovni okluzní roviny. Ústí Stensenova kanálku je výše než linea alba, přiléhá k prvnímu stálému čelistnímu moláru. Jemná palpace příušní žlázy vede k expresi serózní sliny z vývodu. Sliny by měly být schopny exprese z vývodu; může však být nutná extraorální masáž žlázy. Sliny by měly být čiré a vodnaté a pacient by neměl při zákroku pociťovat žádné nepříjemné pocity. Stejně jako rty by měla být i bukální sliznice dobře promazána slinami. Drobné slinné žlázy a Fordyceho granule mohou bukální sliznici propůjčit zrnitou strukturu.
Jazyk a dno úst
Měly by být vyšetřeny všechny povrchy jazyka, včetně dorza, boků a ventrální části jazyka. Dorzální povrch jazyka se nejsnáze zobrazí tak, že pacient vystrčí jazyk a pokusí se dotknout špičky brady. Případně lze špičku jazyka uchopit prsty a gázou o velikosti 2 X 2 palce. Dorzální povrch jazyka je rovnoměrně pokryt četnými filiformními papilami, jak je znázorněno níže. Mezi filiformními papilami jsou proloženy desítky houbovitých houbovitých papil, z nichž každá obsahuje jeden nebo více chuťových pohárků, jak je znázorněno níže.
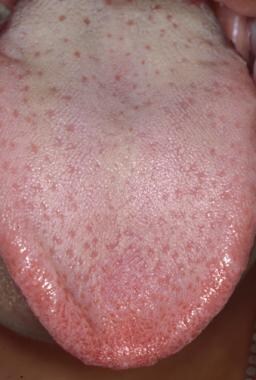 Hřbetní povrch jazyka je příměsí tenkých, zrohovatělých filiformních papil, které jsou proloženy růžovými houbovitými houbovitými papilami.
Hřbetní povrch jazyka je příměsí tenkých, zrohovatělých filiformních papil, které jsou proloženy růžovými houbovitými houbovitými papilami. 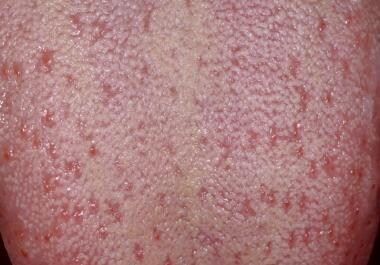 Každá z růžových houbovitých houbovitých papil je spojena s několika chuťovými pohárky.
Každá z růžových houbovitých houbovitých papil je spojena s několika chuťovými pohárky. Obvodové papily jsou na rozhraní předních dvou třetin a zadní třetiny jazyka. Těchto struktur je obvykle 8-12 a jsou uspořádány ve tvaru písmene V před foramen cecum, mělkou prohlubní, která představuje vývojový zbytek tyreoglosálního kanálku. Stejně jako fungiformní papily obsahují i obkružující papily četné chuťové pohárky.
Povlečený nebo chlupatý jazyk je charakterizován hyperplastickými filiformními papilami a hromaděním keratinu v důsledku zvýšené retence a snížené exfoliace sekundární dehydratace. Pacienti si mohou stěžovat na zápach z úst a dokonce na dávení, zejména pokud je povlak lokalizován na zadní straně jazyka v blízkosti cirkumvalentních papil.
Vysychání dorzální plochy jazyka bylo popsáno u pacientů se suchostí v ústech nebo syndromem (např, trizomie 21); v naprosté většině případů však přítomnost štěpení nemá klinický význam.
Atrofie dorzální plochy jazyka může být sekundární v důsledku nedostatku výživy, některých léků (např. hydroxyurey), erytematózní kandidózy a jiných slizničních onemocnění. Kromě nepříjemných pocitů pacienti často uvádějí i změněné chuťové vjemy.
Listní papily jsou struktury přítomné na posterolaterální straně jazyka a obsahují další chuťové pohárky. Ty mohou být často mylně považovány za abnormální tkáň, protože se mohou lišit velikostí a vzhledem.
Laterální okraje jazyka lze vyšetřit tak, že uchopíme špičku jazyka gázovou houbou, roztáhneme ji a otáčíme laterálně. Laterální okraje jazyka nejsou pokryty velkým množstvím papil. Sliznice je více erytematózní a při pohybu více dozadu podél laterálního okraje jazyka se zvýrazňuje vertikální štěpení. Na bázi jazyka lze nalézt sbírky slizniční tkáně s boselovaným povrchem. Tato akcesorní lymfoidní tkáň (jazyková mandle) je součástí Waldeyerova prstence a může se zvětšit v případě infekce nebo lokálního zánětu.
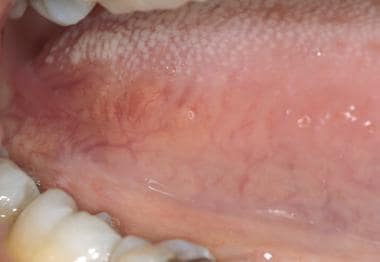 Laterální okraj jazyka má příležitostně některé přidružené vertikální rýhy, ale může se zdát hladký a lesklý. Jazykové mandle na posterolaterální bázi jazyka představují přední rozšíření Waldeyerova prstence. Tyto tkáně se mohou sekundárně zvětšit v důsledku zánětu, infekce nebo neoplazie.
Laterální okraj jazyka má příležitostně některé přidružené vertikální rýhy, ale může se zdát hladký a lesklý. Jazykové mandle na posterolaterální bázi jazyka představují přední rozšíření Waldeyerova prstence. Tyto tkáně se mohou sekundárně zvětšit v důsledku zánětu, infekce nebo neoplazie. Ventrální povrch jazyka lze nejsnáze zobrazit tak, že se pacient dotkne špičkou jazyka střechy úst. Podjazykové cévy jsou často prominentní, zejména u starších jedinců. Z ventrální plochy jazyka lze často pozorovat vybíhající čepele tkáně, plica sublingualis, jak je znázorněno níže. Dno úst, podobně jako bukální sliznice, má lososově růžovou barvu. Otvory podčelistních žláz (tj. Whartonovy kanálky) jsou přítomny jako 2 středočárové papily na obou stranách jazykové uzdičky, jak je znázorněno níže.
 Jazyková uzdička je primárním měkkotkáňovým úponem jazyka ke dnu úst. Nadměrné přilnutí uzdičky může mít za následek poruchy řeči.
Jazyková uzdička je primárním měkkotkáňovým úponem jazyka ke dnu úst. Nadměrné přilnutí uzdičky může mít za následek poruchy řeči. 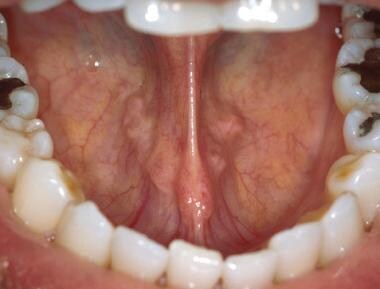 Ostia Whartonových kanálků, která se nacházejí na bázi lingvální uzdičky, vypadají jako dvě bilaterální bodové struktury. Z kanálků lze bimanuální palpací submandibulárních žláz exprimovat hlenovité sliny.
Ostia Whartonových kanálků, která se nacházejí na bázi lingvální uzdičky, vypadají jako dvě bilaterální bodové struktury. Z kanálků lze bimanuální palpací submandibulárních žláz exprimovat hlenovité sliny. Sliny se při vyšetření dutiny ústní často hromadí na dně úst. Tyto nahromaděné sliny se nejsnáze odstraní pomocí gázy. Následná bimanuální palpace submandibulárních a sublingválních žláz by měla vést k expresi slin z Whartonových kanálků. Tato slina je obecně viskóznější než slina z příušních žláz, protože obsahuje vyšší procento hlenovitých slin.
Jak ventrální/laterální povrch jazyka, tak patro úst jsou častými místy výskytu rakoviny dutiny ústní. Zlatým standardem pro vyloučení dysplazie nebo invazivního dlaždicobuněčného karcinomu zůstává incizní biopsie.
Tvrdé patro
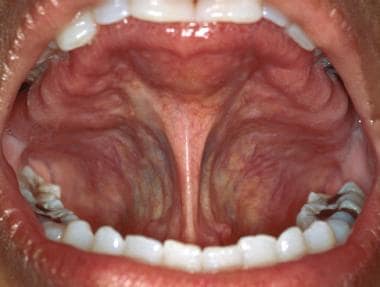
Patro se dělí na měkké patro vzadu a tvrdé patro vpředu. Přímou vizuální kontrolu tvrdého patra lze nejsnáze provést pomocí intraorálního zrcátka. Tvrdé patro, podobně jako připojená gingiva, je obvykle méně růžové než ostatní místa ústní sliznice, a to z důvodu jeho zvýšené keratinizace (viz obrázek níže). Přední část tvrdého patra je pokryta četnými vláknitými hřebeny nebo rýhami, (viz druhý obrázek níže) a u mnoha jedinců může být vpředu patrná prominující středová řezáková papila (otvor řezákového kanálu).
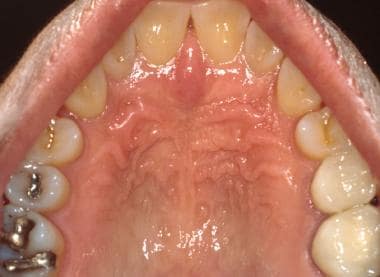 Sliznice tvrdého patra se vyznačuje zrohovatělým epitelem a je pokryta řadou vláknitých hřebenů nebo rýh. Sliznice překrývá několik drobných slinných žláz.
Sliznice tvrdého patra se vyznačuje zrohovatělým epitelem a je pokryta řadou vláknitých hřebenů nebo rýh. Sliznice překrývá několik drobných slinných žláz. 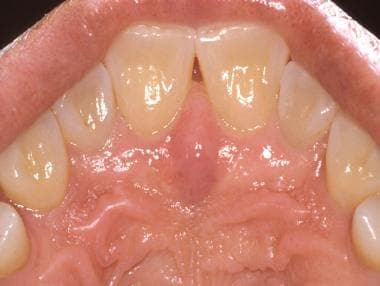 Všimněte si středočárové řezákové papily vzadu za řezáky horní čelisti. Ta představuje spodní aspekt nazopalatinálního kanálu a překrývá značný neurovaskulární svazek, který zásobuje přední tvrdé patro.
Všimněte si středočárové řezákové papily vzadu za řezáky horní čelisti. Ta představuje spodní aspekt nazopalatinálního kanálu a překrývá značný neurovaskulární svazek, který zásobuje přední tvrdé patro. Malé slinné žlázy jsou v tvrdém patře hojně zastoupeny; z tohoto důvodu se v této lokalitě vyskytuje vysoký výskyt novotvarů malých slinných žláz, a to jak benigních, tak maligních.
Měkké patro a oro-farynx
Měkké patro je na rozdíl od tvrdého patra nekeratinizované a lososově růžové barvy. Je snadno viditelné při přímém vyšetření stlačením zadní části jazyka jazykovou lopatkou a pokynem pacientovi, aby řekl „Ahhh“. Odchylka měkkého patra na jednu nebo druhou stranu může naznačovat neurologický problém nebo okultní novotvar. Jakmile je zadní jazyk stlačen a pacient zvedne měkké patro, je možné vyšetřit ústní hltan. To může být občas komplikováno u pacientů s hyperaktivním dávivým reflexem; v takových případech však lze dávivý reflex potlačit použitím lokálních anestetik. Tonzilární pilíře se nejsnáze zobrazí pohybem jazyka do stran pomocí jazykové lopatky.
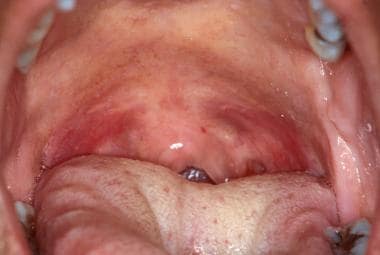 Měkké patro obvykle není zrohovatělé a je více cévnaté než tvrdé patro, což vytváří tmavší červenou barvu.
Měkké patro obvykle není zrohovatělé a je více cévnaté než tvrdé patro, což vytváří tmavší červenou barvu. Tonzilární krypty jsou vysoce vaskulární a vypadají erytematózněji než okolní tkáně. U pacientů jsou v tonzilárních kryptách často přítomny nahromaděné deskvamované epitelové buňky, zbytky potravy a další nečistoty, což může vést k pocitu škrábání v krku a zápachu z úst. Přídatná lymfatická tkáň na zadní straně ústního hltanu (adenoidy) je normální a jeví se jako bledé nepravidelné slizniční papuly. Tyto tkáně se mohou zvětšit v případě zánětu nebo infekce. Změny ústního hltanu nejsou neobvyklé, zejména při virových infekcích v dutině ústní (např. herpangina; onemocnění rukou, nohou a úst).
Dásně
Dásně se nejsnáze vyšetřují při částečně zavřených ústech a rtech stažených prsty, lopatkou na jazyk nebo plastovými retraktory rtů. Připojená gingiva (tj. gingiva přiléhající ke korunkám zubů) je zrohovatělá a jeví se světlejší než ostatní ústní sliznice (viz první obrázek níže). Tato tkáň je obvykle pevná, tuhovaná a pevně spojená s podkladovou kostí. Alveolární sliznice se táhne od připojené dásně až k vestibulu. Na rozdíl od připojené gingivy není alveolární sliznice keratinizovaná (viz druhý obrázek níže). Připojené gingivy jsou často pigmentované, přičemž jejich intenzita je do jisté míry úměrná přítomnosti kožní pigmentace; alveolární sliznice je však pigmentovaná jen zřídka (viz třetí obrázek níže).
 Připojená gingiva přiléhající k zubům je keratinizovaná a pevně spojená s kostí. Zdravá gingiva je skvrnitá a připomíná kůru citrusových plodů (peau d‘ orange).
Připojená gingiva přiléhající k zubům je keratinizovaná a pevně spojená s kostí. Zdravá gingiva je skvrnitá a připomíná kůru citrusových plodů (peau d‘ orange). 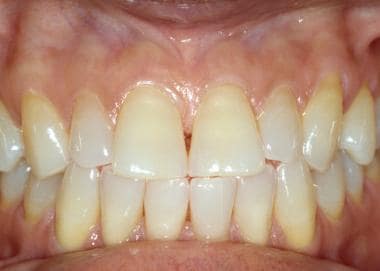 Alveolární sliznice se táhne od mukogingiválního spojení a pokrývá mukobukální řasu. Není keratinizovaná a často se jeví tmavší než alveolární sliznice.
Alveolární sliznice se táhne od mukogingiválního spojení a pokrývá mukobukální řasu. Není keratinizovaná a často se jeví tmavší než alveolární sliznice. 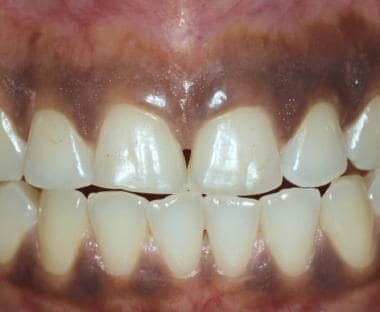 Barevné osoby mají často intraorální pigmentaci, včetně připojené gingivy. Množství pigmentace je obecně úměrné množství kožní pigmentace. Pokud je přítomna, je rasová pigmentace oboustranná.
Barevné osoby mají často intraorální pigmentaci, včetně připojené gingivy. Množství pigmentace je obecně úměrné množství kožní pigmentace. Pokud je přítomna, je rasová pigmentace oboustranná. Změny klinického vzhledu dásní mohou být indikátorem gingivitidy nebo systémového onemocnění. Nejčastější příčinou gingiválního erytému je špatná zubní hygiena. Usazeniny zubního plaku a zubního kamene vedou k zánětu dásní, a pokud nejsou odstraněny, dochází k postižení podpůrných struktur zubů. Přítomnost zadrženého zubního plaku a zubního kamene slouží také jako nidus pro řadu reaktivních gingiválních lézí (např. pyogenní granulom). Dásně jsou také výchozím místem výskytu mukokutánních onemocnění (např. lichen planus, pemfigoid sliznic, pemphigus vulgaris).
Zuby
Vyšetření zubů by mělo být závěrečnou částí vyšetření dutiny ústní. Dětský nebo primární chrup se skládá z celkem 20 zubů (2 stoličky, 1 špičák a 2 řezáky v každém kvadrantu). Dospělý neboli sekundární chrup zahrnuje 32 zubů (3 moláry, 2 premoláry, 1 špičák a 2 řezáky na kvadrant).
Může být patrný jakýkoli počet vývojových vad zubů. Častým jevem je částečná anodoncie, která se týká zejména postranních řezáků horní čelisti. Mohou být zaznamenány i nadpočetné zuby (např. meziodens). Chybějící zuby a nadpočetné zuby se běžně vyskytují u různých dědičných poruch (např. Gardnerův syndrom, orální obličejový digitální syndrom). Hrubý kaz okluzních (kousacích) ploch zubů se obvykle projevuje jako barevné kavitace a představuje následek špatné ústní hygieny. Kaz postihující interproximální (tj. kontaktní) plochy zubu se zubem nemusí být bez intraorálního rentgenového snímku klinicky patrný. Cervikální kazy (kazy na okrajích dásní zubů přiléhajících k připojené gingivě) mohou být prvním projevem suchosti v ústech. Povrchové kořenové kazy jsou také běžně pozorovány u geriatrických pacientů s gingivální recesí
.